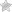Артроз голеностопного сустава диагностика –
Многие люди сталкиваются с различными заболеваниями, при которых начинают развиваться воспалительные процессы в костных и хрящевых тканях. В последние годы увеличилось количество пациентов, которым был диагностирован артроз голеностопного сустава. На фоне развития данного заболевания больные могут потерять подвижность нижних конечностей и навсегда стать инвалидами.
Что такое артроз голеностопного сустава?
Артроз голеностопного сустава — это заболевание, при котором происходит развитие дегенеративных процессов в хрящевых тканях. При прогрессировании артроза в хрящах сустава начинают происходить необратимые процессы, которые вызывают серьёзные последствия.
На сегодняшний день современная медицина классифицирует артроз голеностопного сустава следующим образом:
Изучением данного заболевания занимаются ведущие специалисты из разных стран мира, которые на протяжении многих лет проводят исследования в этой области. Согласно полученным статистическим данным, опубликованным в специализированных средствах массовой информации, на каждых 100 обследованных пациентов у 6-ти выявляется артроз голеностопного сустава.
Чаще всего эта болезнь поражает людей преклонного возраста, из общего числа больных 80% приходится на пожилых мужчин и женщин.
Такой высокий показатель объясняется тем, что с возрастом у людей нарушается работа многих внутренних органов, системы кровообращения, истончается костная и хрящевая ткань.
Несмотря на такую распространённость, артроз голеностопного сустава отлично поддаётся лечению.
Причины артроза голеностопного сустава
Артроз голеностопного сустава представляет собой заболевание, которое развивается на фоне определённый причин, к которым можно причислить следующее:
сильные физические нагрузки, которые оказываются на опорно-двигательный аппарат, в частности на нижние конечности;
любая степень ожирения (у людей, которые имеют проблемы с лишним весом, часто наблюдаются проблемы с суставами, так как в процессе движений на них оказывается дополнительное физическое воздействие);
занятия силовыми и активными видами спорта могут стать причиной развития артроза сустава;
неравномерное распределение нагрузки на нижние конечности во время движения;
любые травмы: ушибы, падения, удары и т. д.;
ношение неправильной обуви часто провоцирует развитие артроза;
преклонный возраст (у пожилых людей со временем начинают истончаться хрящевые ткани, которые теряют эластичность и начинают трескаться);
вредные условия труда (многие люди весь рабочий день проводят на ногах, без отдыха);
различные заболевания (хронические и воспалительные);
наследственная предрасположенность и т. д.
Симптомы артроза голеностопного сустава
Артроз голеностопного сустава может сопровождаться различными симптомами:
болевыми ощущениями, усиливающимися при любой физической нагрузке на опорно-двигательный аппарат;
хруст в суставах;
утомление, появляющееся после передвижений даже на небольшие расстояния;
подвывихи, возникающие на фоне нарушения функциональности мышц и сухожилий;
отёчность, появляющаяся в области голеностопного сустава;
воспалительные процессы, сопровождающиеся повышением температурного режима;
скованность и нарушение двигательных функций нижних конечностей;
приобретение осью голени х-образную форму и т. д.
Степени артроза голеностопного сустава
Современная медицина определяет 3 степени артроза голеностопного сустава, которые можно выявить при проведении аппаратной диагностики.
Первые две степени артроза хорошо поддаются лечению, после которого пациенты восстанавливают прежнюю подвижность. При переходе данного заболевания в третью стадию развития у больных начинает происходить деформация сустава.
Многие пациенты, у которых начался артроз 3-й степени, становятся инвалидами.
Артроз голеностопного сустава 1 степени
Первая степень артроза считается начальной стадией данного заболевания. У людей может не наблюдаться ярко выраженной симптоматики. Чаще всего пациенты обращаются в медицинские учреждения по поводу чрезмерной утомляемости. У некоторых больных появляются болевые ощущения в нижних конечностях, которые самостоятельно исчезают во время сна или дневного отдыха.
Во время проведения диагностических мероприятий артроз голеностопного сустава 1-й степени обнаруживается довольно редко, так как специалисты практически никогда не находят патологических изменений.
Артроз голеностопного сустава 2 степени
Артроз голеностопного сустава 2-ой степени сопровождается определёнными симптомами, на которые людям следует обращать пристальное внимание.
У пациентов появляется сильный болевой синдром, который не проходит во время отдыха.
В некоторых случаях могут развиваться воспалительные процессы в области голеностопного сустава, на фоне которых происходит покраснение кожного покрова и повышение температурного режима.
При прогрессировании воспалений появляется отёчность, потеря активности и подвижности нижних конечностей, а также метеозависимость (суставы пациентов начинают сильнее болеть при перемене погоды). Если своевременно не будет получена медицинская помощь, у такой категории больных могут начаться более серьёзные проблемы, которые потребуют конструктивного лечения.
Артроз голеностопного сустава 3 степени
После перехода в 3-ю стадию развития артроз голеностопного сустава начинает доставлять пациенту дискомфорт и мучительные страдания от боли. Это связано с тем, что на фоне прогрессирования данного заболевания происходит окостенение хрящевой ткани.
В результате сустав теряет свои амортизационные качества и подвижность. Пациент начинает при любом движении нижней конечностью слышать хруст в суставе.
Если заниматься самолечением, или вовсе не обращать внимания на эту симптоматику, можно получить инвалидность, в результате деформации стопы.
Деформирующий артроз голеностопного сустава
Деформирующий артроз чаще всего развивается у людей, которые ежедневно, на протяжении нескольких часов, находятся в положении стоя, так как у них на голеностопный сустав оказывается сильное воздействие. К этой категории пациентов можно отнести и пациентов, которые регулярно подвергают свой организм сильным физическим нагрузкам.
Причиной развития деформирующего артроза могут стать следующие факторы:
наследственная предрасположенность к артрозам;
заболевания эндокринной системы (от артрозов чаще всего страдают люди, которым диагностирован сахарный диабет на любой стадии развития) и т. д.
Деформирующий артроз, развившийся в голеностопном суставе, подразделяется на несколько степеней:
Первая степень. Деформирующий артроз сопровождается болевыми ощущениями. При проведении аппаратной диагностики у таких пациентов можно выявить уплотнение таранной кости, а также сужение щели сустава. Больные могут испытывать дискомфорт в области сустава в момент движения.
Вторая степень. У пациентов происходит деформирование сустава, появляется сильный болевой синдром, чувство усталости при любой физической нагрузке.
Третья степень. На этой стадии развития заболевание сопровождается ярко выраженной симптоматикой. У пациентов на фоне деформации сустава ограничивается подвижность, появляются боли, которые можно снять только специальными препаратами.
Лечение этой формы артроза голеностопного сустава (1 и 2 степени) возможно медикаментозным способом. В обязательном порядке пациентам назначаются физиотерапевтические процедуры и даются рекомендации относительно выбора специальной обуви. Когда эта форма артроза перешла в 3-ю стадию развития, её лечение возможно только хирургическим способом.
Лечение артроза голеностопного сустава
Залогом успешного лечения артроза является своевременная диагностика.
Каждый человек, который обнаружил у себя симптомы данного заболевания или просто дискомфорт в области сустава, должен обратиться в ближайшее медицинское учреждение.
На приёме у ортопеда-травматолога пациенту будет проведён личный осмотр. Во время пальпации области голеностопного сустава специалист сможет выявить серьёзные отклонения.
Для подтверждения своего диагноза врач отправит больного на дополнительно обследование:
на компьютерную или магнитно-резонансную томографию.
При выборе способа лечения артроза, развившегося в голеностопном суставе, специалист должен использовать различные современные методики, благодаря которым прекращается процесс дегенерации хрящевых тканей.
В первую очередь врач должен назначить своему пациенту медицинские препараты, которые смогут избавить его от сильного болевого синдрома.
После этого больные начинают принимать лекарственные средства, снимающие воспалительные процессы в области суставов.
Курс лечебной терапии включает в себя следующее:
занятие лечебной физкультурой (все упражнения необходимо выполнять под наблюдением инструктора, который проследит, чтобы во время тренировки пациент не получил травму);
нормализация веса (если больной имеет ожирение, ему следует в срочном порядке сесть на диету, которая ограничивает употребление жиров, солей и других вредных веществ);
мази, которые обладают обезболивающим эффектом;
физиотерапевтические процедуры, включающие магнитотерапию и т. д.
Большую роль в процессе выздоровления играет питание пациента. Во время лечения, а также в целях профилактики, больным необходимо употреблять в пищу холодец, и другие блюда, в составе которых присутствует желатин (например, желе).
Очень важно следить за количеством потребляемых витаминов, которые присутствуют в различных продуктах.
Если пациент не может по каким-то причинам употреблять такие продукты, он может приобрести сбалансированный витаминно-минеральный комплекс, показанный при лечении артроза суставов.
Все вопросы, касающиеся правил питания при артрозе голеностопного устава лучше обсудить с диетологом, который поможет больному провести коррекцию веса и восстановления обменных процессов в организме.
Во время прохождения лечения пациентам не рекомендуется употреблять алкоголь и газированные напитки.
Врачи настоятельно рекомендуют бросить курить, так как никотин негативно влияет на все жизненно-важные органы и системы человека.
Если медикаментозная терапия не принесла результата, больным проводится хирургическое лечение артроза:
эндопротезирование (во время оперативного вмешательства осуществляется замена поврежденного сустава качественным протезом);
артропластика (при оперативном вмешательстве сохраняется часть хрящевой ткани и выполняется обездвиживание сустава искусственным способом).
Во время эндопротезирования специалисты используют протезы, выполненные из керамики, металла или пластика. После удачного протезирования пациент может на протяжении 20 лет вести полноценный образ жизни.
Профилактика
Чтобы предотвратить развитие артроза в голеностопном суставе необходимо своевременно выполнять ряд профилактических мероприятий:
следить за рационом питания (стараться не употреблять жирную пищу, которая может привести к набору веса);
своевременно посещать медицинское учреждение для лечения хронических и воспалительных заболеваний;
стараться избегать травм;
перед занятием спортом выполнять полноценную разминку;
принимать витамины и минералы, а также препараты, содержащие кальций и другие микроэлементы, необходимые для полноценного развития суставов.
Источник: http://carolspb.ru/diagnostika-artroza/artroz-golenostopnogo-sustava-diagnostika
Мрт голеностопа — что показывает диагностика, рентген и узи связок голеностопного сустава, кт мягких тканей стопы
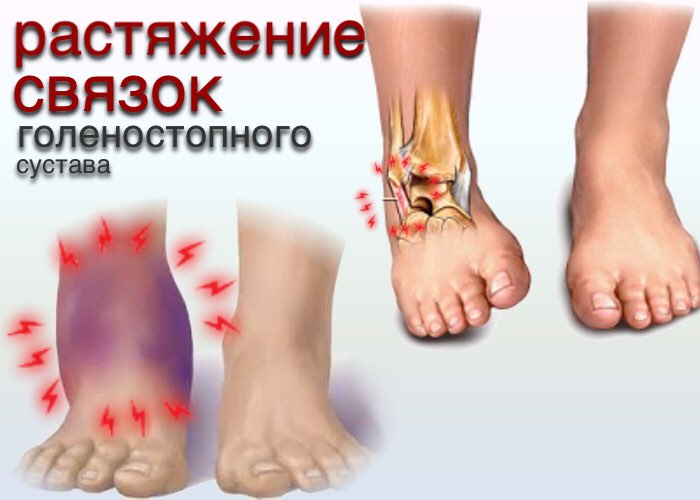
Важнейшим элементом будущего выздоровления пациентов c различными травмами голеностопного сустава является квалифицированная, комплексная и профессиональная диагностика. Что показывает МРТ и УЗИ голеностопа? Можно ли обойтись без инструментальной диагностики? Об этом и многом другом вы прочитаете в нашей статье.
Какое исследование самое точное?
Инструментальные методики исследования являются неотъемлемым элементом комплексной диагностики при различных травмах и повреждениях голеностопа.
Следует понимать, что даже травматолог с большим опытом далеко не всегда по внешним признакам, пальпации, анамнезу и иным показателем может поставить предварительный диагноз.
Вне зависимости от обстоятельств он назначает дополнительные исследования, преимущественно инструментальные.
Точность и правильность отдельного метода зависит от характера и локализации повреждения голеностопного сустава.
Однако она не покажет повреждение связок, сухожилий и иных компонентов. Дополнительной методикой в данном контексте является ультразвуковое исследование, визуализирующее состояние основных мягких тканей и полостей.
Как показывает практика, в отдельных случаях неявные травмы голеностопа не могут быть обнаружены методами УЗИ и рентгена.
В данном случае травматологом, ортопедом, ревматолога или же хирургом будет рекомендовано выполнение компьютерной томографии или МРТ.
Последние методики являются современным «золотым стандартом» диагностики в отношении суставов и позволяют визуализировать все структуры в локализации.
Как показывает современная диагностическая практика, определить неявные патологии в голеностопном суставе зачастую сложно, используя самые простые методы диагностики. Иногда для постановки окончательного диагноза специалист назначает проведение МРТ.
Магнитно-резонансная томография основана на точном измерении комплексного электромагнитного отклика атомных ядер в процессе их возбуждения под действием соответствующего поля высокой напряженности. Сама процедура абсолютно безболезненна, может проводиться неограниченное количество раз, однако стоит дороже идентичных, более простых мероприятий.
Основными показаниями к МРТ связок и иных структур голеностопа выступают сложные для классической диагностики:
- Вывихи;
- Растяжения;
- Переломы;
- Защемления нервных окончаний;
- Подозрения на доброкачественные или злокачественные опухоли;
- Прочие патологии опорно-двигательного аппарата, в частности артрозы и артриты.
При этом в рамках выполнения МРТ будут визуализированы все элементы сустава, содержащие жидкости. В частности это мягкие ткани, связки, сухожилия, но не костная ткань.
Высокая разрешающая способность магнитно-резонансной томографии позволяет выявить даже микротрещины и травмы, принципиально не обнаруживаемые с помощью УЗИ и рентгена. Сама процедура достаточно простая:
- Пострадавший снимает с себя любые металлические изделия и ложится на стол томографа;
- Нижние конечности человека фиксируют, после чего стол, на котором находится пациент, заезжает в тоннель базового устройства;
- Аппаратура включается, производится сканирование и фиксация результатов.
В среднем мероприятие длится от 30 минут до часа, в зависимости от того, был ли использован для диагностики контраст либо нет.
Источник: https://1travmpunkt.com/rastyazheniya/golenostop/diagnostika.html
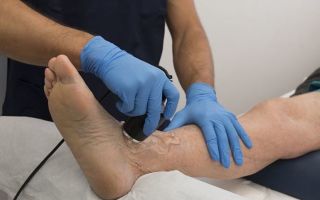
Артроз голеностопного сустава
Артроз голеностопного сустава – это хроническое заболевание, поражающее суставные хрящи, а в последующем и другие структуры сустава (капсулу, синовиальную оболочку, кости, связки). Имеет дегенеративно-дистрофический характер.
Проявляется болями и ограничением движений, в последующем отмечаются прогрессирующие нарушения функций опоры и ходьбы. Диагноз выставляется на основании симптомов, данных осмотра и рентгенографии.
Лечение обычно консервативное, используются противовоспалительные препараты, хондропротекторы и глюкокортикоиды, назначается ЛФК и физиолечение. В тяжелых случаях проводится санационная артрокопия, артродез или эндопротезирование.
Артроз голеностопного сустава – заболевание, при котором постепенно разрушается суставной хрящ и окружающие ткани. В основе болезни лежат дегенеративно-дистрофические процессы, воспаление в суставе носит вторичный характер.
Артроз имеет хроническое волнообразное течение с чередованием ремиссий и обострений, постепенно прогрессирует. Женщины и мужчины страдают одинаково часто. Вероятность развития резко увеличивается с возрастом.
Вместе с тем, специалисты отмечают, что болезнь «молодеет» – каждый третий случай артроза голеностопного сустава в настоящее время выявляется у лиц моложе 45 лет.
Причины
Первичный артроз голеностопного сустава возникает без каких-либо видимых причин. Вторичный развивается под действием каких-то неблагоприятных факторов. И в том, и в другом случае в основе лежит нарушение обменных процессов в хрящевой ткани. Основными причинами и предрасполагающими факторами развития вторичного артроза голеностопного сустава являются:
- Крупные травмы сустава (переломы таранной кости, переломы лодыжек, надрывы и разрывы связок).
- Операции на голеностопном суставе.
- Чрезмерная нагрузка: слишком интенсивные занятия спортом, длительная ходьба или постоянное пребывание в положении стоя, обусловленные условиями труда.
- Ношение обуви на каблуках.
- Излишний вес.
- Постоянные микротравмы.
- Болезни и состояния, связанные с нарушением обмена веществ (сахарный диабет, подагра, псевдоподагра, недостаток эстрогенов в постменопаузе).
- Ревматические заболевания (СКВ, ревматоидный артрит).
- Остеохондроз поясничного отдела позвоночника, межпозвонковые грыжи и другие состояния, которые сопровождаются ущемлением нервов и нарушением работы мышечного аппарата стопы и голени.
Реже причиной возникновения артроза становятся неспецифический гнойный артрит, артрит при специфических инфекциях (туберкулез, сифилис) и врожденные аномалии развития. Определенную роль в развитии артроза играют неблагоприятная экологическая обстановка и наследственная предрасположенность.
В норме суставные поверхности гладкие, эластичные. Они беспрепятственно скользят друг относительно друга во время движений и обеспечивают эффективную амортизацию при нагрузке. В результате механического повреждения (травмы) или нарушения обменных процессов хрящ утрачивает гладкость, становится шершавым и неэластичным.
Хрящи «трутся» при движениях и все больше травмируют друг друга, что приводит к усугублению патологических изменений.
Из-за недостаточной амортизации избыточная нагрузка передается на подлежащую кость, и в ней тоже развиваются дегенеративно-дистрофические нарушения: кость деформируется и разрастается по краям суставной площадки.
Из-за вторичной травматизации и нарушения нормальной биомеханики сустава страдает не только хрящ и кость, но и окружающие ткани. Капсула сустава и синовиальная оболочка утолщаются, в связках и околосуставных мышцах формируются очаги фиброзного перерождения.
Уменьшается способность сустава участвовать в движениях и выдерживать нагрузки. Сустав становится нестабильным, прогрессирует болевой синдром.
В тяжелых случаях суставные поверхности разрушаются, опорная функция конечности нарушается, движения становятся невозможными.
Симптомы артроза
Вначале возникает быстрая утомляемость и нерезкие боли в голеностопном суставе после значительной нагрузки. В последующем болевой синдром становится более интенсивным. Боли появляются не только после нагрузки, но и в ночные часы.
Постепенно формируется видимая деформация, объем движений в суставе уменьшается, при движениях слышен хруст. На поздних стадиях движения резко ограничиваются, развиваются контрактуры. Опора затрудняется, при передвижении пациенты вынуждены пользоваться костылями либо тростью.
Отличительные особенности болевого синдрома и других симптомов при артрозе:
- Характерны стартовые боли, которые возникают после состояния покоя, а затем постепенно исчезают при движениях.
- Отмечается усиление болей при нагрузке и быстрая утомляемость сустава.
- При движениях может возникать хруст, скрип или щелчки.
- Ночные боли обычно появляются под утро.
- В период обострения область сустава может быть припухшей и покрасневшей.
- Из-за нестабильности сустава пациент часто подворачивает ногу, возникают растяжения и надрывы связок.
- Отмечается скованность и ограничение движений.
- На поздних стадиях выявляется выраженная деформация сустава.
Диагностика
Диагноз артроз голеностопного сустава выставляется на основании опроса, данных осмотра и результатов дополнительных исследований. Решающую роль в постановке диагноза и определении степени артроза играет рентгенография сустава.
Об артрозе свидетельствует сужение суставной щели, разрастание краев суставных поверхностей (остеофиты). На поздних стадиях выявляются кистовидные образования и остеосклероз субхондральной (расположенной под хрящом) зоны кости.
В сложных случаях для более точной оценки состояния костных структур пациента дополнительно направляют на компьютерную томографию, для исследования мягких тканей – на магнитно-резонансную томографию.
При необходимости для выявления причины артроза и дифференциальной диагностики с другими заболеваниями назначают консультации смежных специалистов: невролога, ревматолога, эндокринолога.
https://www.youtube.com/watch?v=eEKyOnHkYrs
Лечение патологии длительное, комплексное. Обычно пациенты наблюдаются врачом-ортопедом амбулаторно. В период обострения возможна госпитализация в отделение травматологии и ортопедии.
Важнейшую роль в замедлении прогрессирования артроза играет образ жизни и правильный режим двигательной активности, поэтому пациенту дают рекомендации по снижению веса и оптимизации нагрузки на ногу. Назначается комплекс лечебной физкультуры, разработанный с учетом проявлений и стадии заболевания.
Больного направляют на физиопроцедуры. При лечении артроза применяют массаж, УВЧ, лазеротерапию, тепловые процедуры (озокерит, парафин), лекарственный электрофорез и ультрафонофорез.
Медикаментозная терапия также подбирается с учетом симптомов и стадии болезни. В период обострения назначают нестероидные противовоспалительные препараты общего действия: индометацин, мелоксикам, диклофенак.
Средства этой группы оказывают негативное влияние на слизистую оболочку желудка, поэтому при заболеваниях пищеварительной системы либо применяют «щадящие» медикаменты (целекоксиб, нимесулид), либо используют НПВП наружного применения, в виде мазей. Наряду с противовоспалительной терапией рекомендуют обезболивающие местные средства в виде мазей и гелей.
При выраженном болевом синдроме, который не удается купировать с помощью медикаментов, выполняют внутрисуставное введение кортикостероидов с периодичностью не чаще 4 раз в год.
Все эти средства лишь устраняют боль и воспаление, но не влияют на причину артроза, поэтому наряду с перечисленными препаратами пациенту назначают хондропротекторы – вещества, способствующие нормализации обменных процессов в хрящевой ткани.
Средства хондропротекторной группы применяют в виде кремов, гелей и препаратов для внутрисуставного введения. Используют медикаменты, содержащие глюкозамин и гидролизат коллагена.
Для улучшения местного кровообращения и активизации тканевого обмена назначают пентоксифиллин и никотиновую кислоту.
При неэффективности консервативной терапии проводят хирургические вмешательства на суставах, осуществляют эндопротезирование. При значительном разрушении хряща осуществляют артроскопическую хондропластику.
Санационную артроскопию обычно производят при выраженных болях на 2 стадии артроза. В ходе операции ортопед при помощи артроскопа удаляет из суставной полости свободно лежащие осколки хряща, остеофиты и другие образования, вызывающие боли и препятствующие движениям в суставе.
Эффект от хирургического вмешательства сохраняется в течение нескольких лет.
При значительном разрушении суставных поверхностей может быть выполнен артродез голеностопного сустава – удаление сустава и «сращивание» костей стопы и голени. В результате исчезают боли, восстанавливается опорная функция конечности.
Вместе с тем, этот метод нельзя назвать физиологичным – больной может пользоваться конечностью за счет сохранения подвижности других суставов, однако это создает трудности при передвижении и существенно ограничивает трудоспособность.
Наиболее эффективной и физиологичной операцией на поздних стадиях артроза является эндопротезирование – удаление разрушенных суставных поверхностей костей и их замена пластиковыми, керамическими или металлическими протезами.
Движения после таких вмешательств восстанавливаются в полном объеме, срок службы протеза составляет 20-25 лет.
Источник: https://www.krasotaimedicina.ru/diseases/traumatology/ankle-arthrosis
Повреждение голеностопного сустава: диагностика, лечение
При подворачивании стоны кнаружи возникают пронационные повреждения. При этом вначале натягивается дельтовидная связка.
В зависимости от индивидуального соотношения прочностных характеристик она либо разрывается сама, либо отрывает внутреннюю лодыжку.
Таранная кость получает свободу движения кнаружи и при продолжающемся воздействии давит на наружную лодыжку и «выламывает» ее с ходом линии перелома косо кверху. Стопу ничто не удерживает на месте, и происходит подвывих или вывих ее кнаружи.
Если наружная лодыжка оказывается прочной, то давление блока таранной кости кнаружи приводит к разрыву связок дистального межберцового синдесмоза.
Под влиянием длящегося пронационного воздействия, а также дополнительной нагрузки по оси голени под весом тела блок таранной кости продолжает отодвигать кнаружи нижнюю часть малоберцовой кости и начинает вклиниваться между ней и большеберцовой.
Малоберцовая кость изгибается и ломается в самом слабом месте – в нижней трети, на 5-8 см выше щели голеностопного сустава. Перелом внутренней лодыжки не выше уровня суставной щели, малоберцовой кости в нижней трети с разрывом дистального межберцового синдесмоза носит имя Дюпюитрена.
Возможен и другой порядок возникновения повреждений.
Если, в свою очередь, синдесмоз оказывается достаточно прочным, то вначале может наступить перелом малоберцовой кости в нижней трети от изгиба с точкой фиксации в области синдесмоза, а затем уже – разрыв последнего.
Однако в практической деятельности перелом малоберцовой кости в нижней трети при опосредованном механизме травмы является синонимом повреждения синдесмоза.
Далее возникает подвывих или вывих стопы кнаружи, который иногда может самопроизвольно вправиться по прекращении действия силы под влиянием упругости мягких тканей.
Как при супинационном, так и при пронационном механизме воздействие может прекратиться на любом этапе. Таким образом, от опосредованного воздействия силы могут произойти завершенные и незавершенные повреждения.
Необходимо отметить важную особенность биомеханики голеностопного сустава, имеющую значение для оценки тяжести его повреждений и выбора тактики лечения. Нагрузки супинационного характера имеют место при ходьбе преимущественно по неровной поверхности, беге и т. п.
, условно говоря, «в динамике». Также «в динамике» наблюдаются и иные воздействия: сгибательно-разгибательные, ротационные. Нагрузки пронационного характера отличаются от остальных.
Дело в том, что при вертикальном положении тела ось силы тяжести не совпадает с геометрическими центрами горизонтальных частей суставных поверхностей дистального метаэпифиза большеберцовой кости и таранной кости и проходит кнаружи от них.
В связи с этим таранная кость испытывает пронирующее воздействие, а дистальные отделы берцовых костей, удерживаемые синдесмозом, стремятся разойтись.
Таким образом, единственное смещающее воздействие на таранную кость и весь голеностопный сустав, которое проявляется и в статических условиях, и при каждом шаге даже при небыстрой ходьбе по ровной плоскости – это воздействие пронационного характера. С этим связано значение, которое придается срокам и характеру осевой нагрузки при повреждениях голеностопного сустава с потерей пронационной стабильности.
Подавляющее большинство травм голеностопного сустава являются ротационными или содержат в своем механизме элемент ротации. К примеру, при наружной ротации происходит натяжение передней порции дельтовидной связки, разрыв ее или отрывной перелом внутренней лодыжки.
Таранная кость получает свободу ротации кнаружи и давит на переднюю часть наружной лодыжки.
Далее в зависимости от индивидуального соотношения прочностных характеристик может возникнуть перелом наружной лодыжки с разрывом дистального межберцового синдесмоза, разрыв передней порции или всего синдесмоза с винтообразным переломом малоберцовой кости в верхней трети.
При продолжении воздействия происходит наружный и ротационный подвывих и вывих стопы. Ротационный перелом внутренней лодыжки, винтообразный перелом малоберцовой кости в верхней трети с разрывом дистального межберцового синдесмоза именуются переломом Мезоннева.
Переломы задней и передней частей дистального метаэпифиза большеберцовой кости связаны:
- с избыточным сгибанием или разгибанием, вызывающими отрыв натягивающейся капсулой краевого фрагмента метаэпифиза на стороне, противоположной направлению движения стопы;
- с нагрузкой по оси голени в положении флексии, в этом случае образуются фрагменты большой величины;
- с отрывом фрагмента задней части задней порцией синдесмоза при пронационных и ротационных повреждениях.
При чрезмерном подошвенном сгибании происходит расхождение суставных поверхностей в передней части, что ведет к разрыву передней части суставной сумки и бокового связочного аппарата.
Получая дополнительную свободу движения назад, таранная кость в зависимости от степени подошвенного сгибания либо выламывает участок задней части дистального метаэпифиза большеберцовой кости, а затем, отрывая обе или одну лодыжку, либо вначале выламывает лодыжки, вклиниваясь своим широким передним отделом блока, и затем – заднюю часть большеберцовой кости.
Имеющиеся в настоящее время классификации повреждений голеностопного сустава основаны на трех принципах:
- на механизме травмы;
- локализации перелома;
- тяжести повреждения.
Классификация переломов по количеству сломанных костных элементов явно устарела, поскольку не учитывает повреждения связок, имеющие для функции сустава не меньшее значение.
На наш взгляд, в классификации свежих травм голеностопного сустава необходимо использовать функциональный подход, исходящий из его анатомо-физиологических особенностей, а именно из значения поврежденных элементов для пронационной стабильности сустава. Поэтому нам кажутся наиболее оправданными классификации иностранных авторов, в которых используется понятие связочных эквивалентов переломов. В соответствии с ними различают повреждения медиального и латерального отделов сустава.
Наибольшим признанием за рубежом пользуется классификация N. Lauge-Hansen, согласно которой, все повреждения голеностопного сустава делятся на супинационно-эверсионные, супинациопно-аддукционные, пронационно-абдукционные, пронационно-эверсионные.
Кроме того, выделены повреждения, возникшие от прямого насилия. Эта классификация детально описывает особенности механизма отдельных травм голеностопного сустава, в том числе повреждений синдесмоза, и весьма интересна с научной точки зрения. К сожалению, она не применима в практической деятельности, поскольку допускает неоднозначную трактовку в 43% случаев.
Классификация АО, часто применяемая в западных странах и США, ориентирована в первую очередь на определение показаний и методики оперативного лечения переломов.
Она основана на подразделении переломов в пределах каждой анатомической области на три типа, далее — группы и подгруппы в соответствии с принципом увеличения тяжести повреждений костей и мягких тканей и дает возможность универсального формализованного обозначения переломов.
Классификация переломов малоберцовой кости
Многие авторы выделяют три вида повреждений наружной лодыжки:
-
ниже;
-
на уровне;
-
выше уровня синдесмоза, поскольку это определяет состояние межберцового сочленения и отражается на тактике лечения.
Синдесмоз бывает поврежден в последних двух случаях, причем при втором варианте одна из его порций может остаться интактной, а при третьем разрываются все порции.
Классификация переломов таранной кости
Здесь выделяют переломы тела, шейки и заднего отростка; они могут сопровождаться подвывихом и вывихом в подтаранном суставе, тотальным вывихом тела и всей таранной кости.
Анатомо-функциональная значимость определяется в большей степени не присутствием тех или иных повреждений костей, а величиной первичного смещения, наличием подвывиха и вывиха в подтаранном суставе, тотального вывиха таранной кости, отражающих степень нарушения ее васкуляризации, а при краевых переломах – образованием свободных хрящевых или костных внутри суставных тел, которые в дальнейшем провоцируют развитие артроза.
Оценка тяжести и особенностей повреждения голеностопного сустава должна основываться на следующем алгоритме:
-
опорность суставной площадки большеберцовой кости – сохранена, нарушена, особенности нарушения;
-
пронационная стабильность сустава – сохранена, отсутствует, особенности нарушения;
-
стабильность в отношении иных воздействий – сохранена, отсутствует, особенности нарушения;
-
наличие повреждений менее значимых элементов, не вызывающих указанные выше нарушения.
Опорность суставной площадки большеберцовой кости утрачивается при переломах ее дистального метаэпифиза с величиной заднего фрагмента равной 1/3, отломка переднего отдела – 1/4 суставной площадки и более, вальгировании суставной площадки, в меньшей степени – при иных ее угловых смещениях и снижается при компрессии наружной части дистального метаэпифиза большеберцовой кости.
Стабильность голеностопного сустава в отношении пронации нарушается при переломах наружной лодыжки не ниже горизонтального участка суставной щели, разрывах дистального межберцового синдесмоза, дельтовидной связки и их костных эквивалентах.
Стабильность голеностопного сустава в отношении супинации утрачивается при переломах наружной
лодыжки или разрывах наружных боковых связок голеностопного сустава, переломах внутренней лодыжки и снижается при переломах внутренней части дистального метаэпифиза большеберцовой кости.
Дополнительно следует отметить, что переломы шейки таранной кости с подтаранным подвывихом или вывихом стопы, переломы ее тела со смещением или подвывихом или вывихом в подтаранном суставе, и тем более полный вывих тела или всей таранной кости являются наиболее тяжелыми повреждениями и, следовательно, доминируют в отношении тактики и прогноза, но встречаются редко.
Диагностика повреждений голеностопного сустава
Основывается на данных анамнеза, клинического и рентгенологического обследования пострадавшего. Клиническая диагностика базируется на общих травматологических принципах и не нуждается в детальном описании. Окончательное суждение о наличии и степени смещений, нарушении соотношений в голеностопном суставе возможно на основании данных рентгенологического исследования.
- Рентгенологическое исследование.
Строго переднезадняя рентгеновская проекция мало информативна. Для полноценной диагностики состояния «вилки» голеностопного сустава и дистального межберцового синдесмоза необходима рентгенография в межлодыжечной плоскости, т. е. с ротацией голени внутрь.
Небольшая ротация позволяет вывести в проекцию заднюю часть межберцового промежутка и внутренний вертикальный участок суставной щели, а ротация внутрь приблизительно в 25° наружный вертикальный участок суставной щели.
Ротация внутрь в 950-35° дает возможность проекционно совместить края малоберцовой вырезки большеберцовой кости так, что у части больных ни один из участков большеберцовой и малоберцовой костей не наслаивается на другую кость, а также получить изображение передней части межберцового промежутка.
Для того чтобы оценить соотношения во всех отделах голеностопного сустава, оптимальна ротация внутрь на 18-20°.
Наиболее точный метод для оценки соотношений в суставе – сравнительная рентгенография. Относительный признак расширения межберцового промежутка или иных нарушений соотношений в суставе – различие между здоровым и поврежденным суставом до 1 мм, абсолютный – различие в 1 мм и более.
Следует еще раз упомянуть, что важнейшее, нередко решающее, значение принадлежит правильному пониманию механизма повреждения, уточнение которого производится на всех этапах обследования больного.
Поэтому для лечения большинства повреждений голеностопного сустава с нарушением его «вилки» лучшим способом установки таранной кости узким поперечным размером ее блока в «вилке» представляется формирование в момент репозиции искусственного минимального по величине подвывиха стопы кпереди в позиции под углом 90° к оси голени. Дело в том, что благодаря вогнутой в сагиттальной плоскости форме дистального эпифиза большеберцовой кости такой передний подвывих таранной кости не представляет опасности для больного и самопроизвольно исчезает благодаря тонусу мышц голени и особенно осевой нагрузке на конечность в гипсовой повязке и после ее снятия.
Источник: http://doctoroff.ru/povrezhdenie-golenostopnogo-sustava
Полный обзор магнитно-резонансной диагностики голеностопного сустава
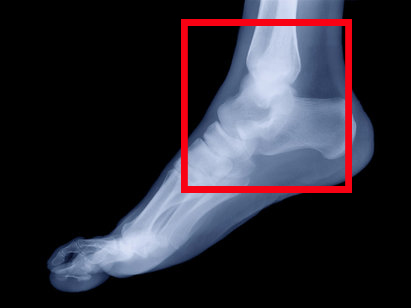
17.11.2017
Травмы и повреждения встречаются достаточно часто, в высокой степени травмированию подвержены суставы и, в частности, голеностопный сустав.
При появлении тревожных симптомов (болевой синдром, опухоль, подозрения на вывих), следует немедленно обратиться за медицинской помощью.
Одной из важных процедур считается МРТ голеностопного сустава: современный информативный метод в деталях показывает состояние мышц, мягких тканей стопы и голеностопа.
Показания для направления на МРТ
Голеностопный сустав отличается сложным строением, его основная функция заключается в распределении нагрузки при совершении различных движений.
Своевременно проведенная магнитно-резонансная томография позволяет выявить развитие патологии на ранних стадиях, показывает все патологические процессы.
Методика обязательна к проведению при наличии травм и дегенеративных изменений тканей, переломах открытого типа и т. д.
Обследование голени
Голень относится к частям тела, трудно поддающимся диагностике, МРТ голени показано проводить с контрастированием. При проведении обследования на снимках отражается состояние мягких тканей, нервов, связок и хрящей.
Показания:
- повреждения голеностопных хрящей, связочного аппарата;
- воспалительный процесс мягких тканей голени.
Обследование голеностопного сустава
Процедура МРТ голеностопного сустава показана к проведению в следующих случаях:
- спортивные травмы и другие повреждения сухожилий и связок;
- опухоли неизвестной гистологии;
- вывихи и переломы;
- боли в голеностопных суставных тканях неустановленной природы;
- хронические артриты и артрозы;
- нарушения кровообращения в конечности;
- нарушения развития голеностопных суставов;
- жировики, метастазы;
- хроническая боль, вывихи лодыжки;
- мониторинг состояния после оперативного вмешательства;
- профилактика заболеваний голеностопных суставов.
Обследование стопы
МР-исследование стопы в деталях отражает все патологии, метод рекомендован к проведению в следующих ситуациях:
- артриты и артрозы мелких суставов пальцев;
- опухолевый процесс, отеки и боли;
- разрывы/растяжения связок, ранения сухожилий и другие повреждения;
- туннельный синдром на ступне;
- ортопедические болезни (вальгусная деформация пальца, косолапость);
- глубокое проникновение инородных тел (неметаллических);
- глубокий абсцесс ступни;
- поражение голеностопа при патологиях соединительных тканей (подагра);
- доброкачественные/злокачественные образования;
- тромбоз подошвенной дуги и другие патологии кровообращения;
- рубцовые разрастания, анкилоз, контрактура и другие последствия старых травм;
- подготовка к хирургическому вмешательству, наблюдение динамики выздоровления.
Что видно на снимках
После проведения МРТ на снимках голени можно детально рассмотреть костные и хрящевые ткани, связочный аппарат, нервные окончания, мягкие ткани и кровеносные сосуды, также МРТ голеностопного сустава четко показывает полости соответствующих тканей
Снимки отражают наличие следующих патологий:
- пяточная шпора, подошвенный фасциит, воспаления;
- наличие опухоли — методика показывает нарушения на ранних стадиях, помогает установить разновидность новообразования (злокачественная/доброкачественная), диагностировать вовлеченность в процесс тех или иных структурных образований;
- инфекционные поражения соединенных сухожилиями мягких тканей, метод показывает стадию распространения гнойного процесса, степень поражения суставных и костных тканей;
- артриты, артрозы, бурситы;
- плоскостопие;
- болезнь Севера — возникает в результате микротравм пяточной кости, болезнь распространена среди спортсменов;
- врожденные аномалии пяточной кости и строения пальцев;
- диабетическая стопа — осложнение сахарного диабета;
- инородные тела — исследование показывает местоположение предметов, врач по снимкам может определить хирургический доступ.
Возможные противопоказания и риски проведения процедуры
Несмотря на безопасность, отсутствие побочных явлений и негативных последствий существуют противопоказания к проведению МРТ. Основным из них является использование пациентом кардиостимулятора. Воздействие электоромагнитного поля в ходе процедуры может привести к поломке устройства и причинению тяжкого вреда здоровью вплоть до летального исхода.
Общие противопоказания:
- наличие металлических предметов в теле пациента (окажет негативное влияние на качество снимков);
- клаустрофобия, гиперкинезия — пациент вынужден на протяжение определенного времени находиться в замкнутом пространстве в неподвижном состоянии (в таких случаях рекомендуется проводить процедуру на аппарате мрт открытого типа);
- беременность;
- масса тела свыше 120 кг.
Противопоказания для магнитно-резонансной томографии с контрастом:
- непереносимость контраста;
- почечная недостаточность;
- заболевания печени;
- период лактации (как показывает практика, процесс выведения вещества из организма занимает 2 суток, на этот период следует воздержаться от кормления).
Методика проведения исследования
Необходимость в особой подготовке перед исследованием отсутствует, также как и к МРТ нижних конечностей, нет ограничений на прием еды и напитков, однако, при использовании контрастных препаратов за 3 — 4 часа перед диагностикой не рекомендуется есть.
Процедура проводится после предъявления направления от врача, пациент должен также показать медицинскую карту и снимки. Непосредственно перед магнитно-резонансной томографией необходимо снять все металлические предметы, украшения, пирсинг и т. д. Пациент должен находиться в свободной одежде, во многих медицинских учреждениях выдается специальный комплект.
Что происходит во время процедуры МРТ
Как показывает практика, сканирование абсолютно безболезненно, у некоторых пациентов неприятные ощущения могут быть связаны с необходимостью введения контрастного вещества.
При диагностике голеностопа катушка устанавливается на голеностопный сустав, во время процедуры пациент должен сохранять неподвижность в течение 30-40 минут, при использовании контраста на основе гадолиния диагностика займет больше времени (до 1,5 ч.).
В последние несколько лет при проведении томографии голеностопа используются небольшие аппараты, это позволяет избежать воздействия магнитного поля на все тело, что никак не влияет на качество снимков.
Пациент всегда на связи с лаборантом, при диагностике детей допускается присутствие одного взрослого. Внутри томографа предусмотрено освещение и вентиляция, все сканированные данные отправляются на компьютер, снимки показывают наличие и стадию развития болезни.
Примерная стоимость диагностики
Стоимость МРТ голеностопного сустава зависит от региона, ценовой политики медицинского учреждения, качества оборудования. Средняя цена обследования варьируется в пределах 2500-4000 руб.
, необходимо учитывать также, что цена может увеличиться за счет включения дополнительных услуг (введение контрастного вещества, печать снимка, запись на электронный носитель).
В некоторых клиниках предусмотрено подключение к личному кабинету, в котором добавляются снимки после каждого повторного обследования.
Заключение
Процедура МРТ голеностопа представляет собой комплексный метод обследования, позволяющий на ранних стадиях выявить развитие серьезных заболеваний. Диагностика показывает высокую точность, методика абсолютно безопасна, дискомфортные ощущения отсутствуют, имеются противопоказания.
Полный обзор магнитно-резонансной диагностики голеностопного сустава Ссылка на основную публикацию
Источник: https://diagme.ru/mrt/pozvonochnik-sustavy-kosti/golenostopniy-sustav
Диагностика и лечение артрита голеностопного сустава
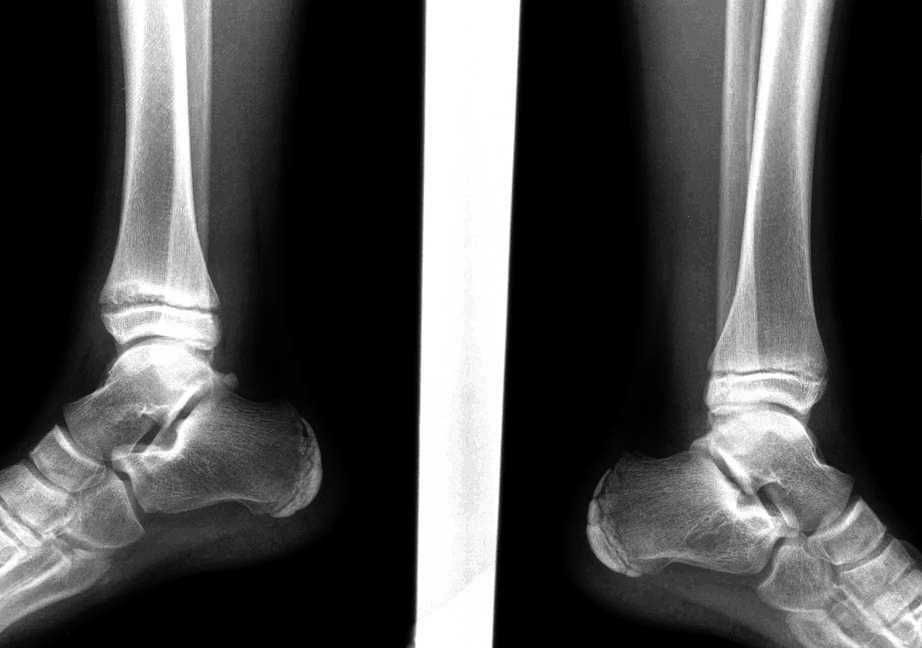
Заболевания опорно-двигательного аппарата по распространенности занимают одно из первых мест в мире. Особый дискомфорт доставляют патологические процессы в голеностопном суставе.
Они вызывают порой самые серьезные последствия, заканчивающиеся инвалидностью. Единственной возможностью не допустить подобного развития событий является своевременное лечение артрита голеностопного сустава.
Нельзя игнорировать первые признаки болезни и откладывать визит к доктору.
Причины заболевания
Разрушение суставной ткани провоцирует целый ряд факторов:
- Нарушение иммунной системы, являющееся последствием некоторых болезней.
- Травмы, переломы, микро разрывы связок, повышенная нагрузка при продолжительной ходьбе, во время бега, в результате повышенной массы тела.
- Инфекционное воспаление.
Часто возникает как следствие предыдущего фактора.
- Нарушение обмена веществ.
- Длительное переохлаждение.
- Неудобная, тесная обувь.
- Наследственность.
- Гормональные нарушения.
Для формирования артрита голеностопного сустава причины бывает достаточно одной из всех перечисленных.
Основные симптомы
МЫ РЕКОМЕНДУЕМ!
Для лечения и профилактики болезней СПИНЫ и СУСТАВОВ наши читатели используют набирающий популярность метод быстрого и безоперационного лечения, рекомендованный ведущими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
Читать далее »
Клиническая картина складывается в соответствии с причинами, вызвавшими воспаление. Она различается и на разных стадиях недуга.
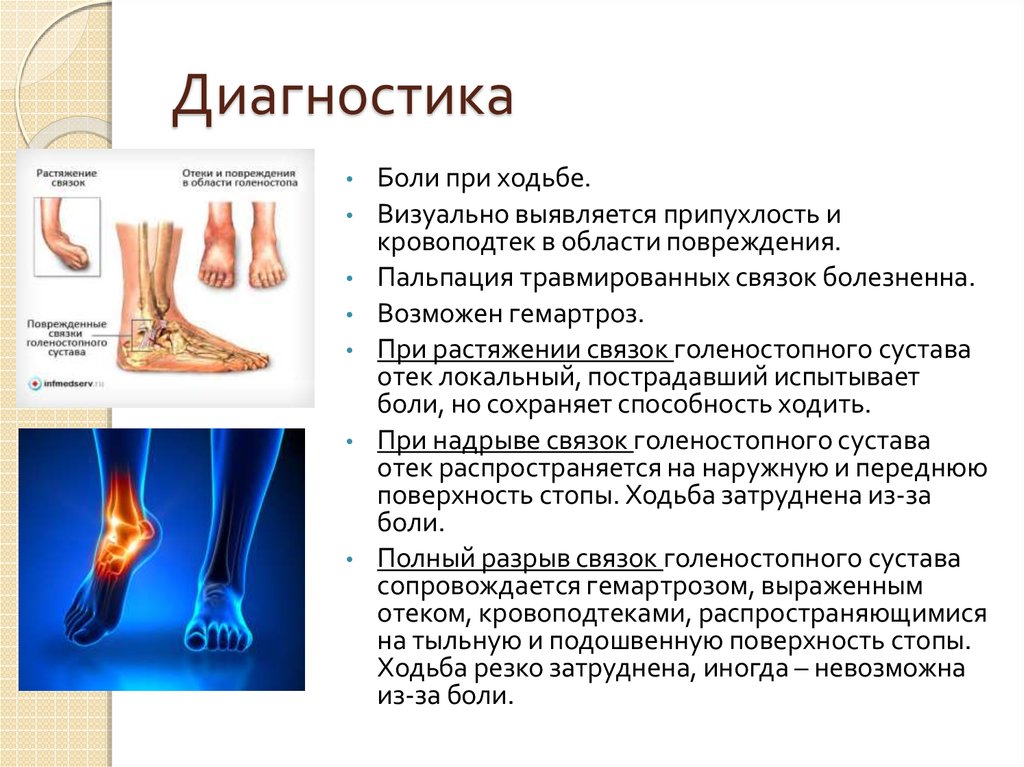
В начальной фазе симптомы артрита отмечаются в виде незначительныхболей в суставе, чаще беспокоящих при ходьбе. Присутствует небольшая отечность, покраснение. Боль разного характера – ноющая, острая, стреляющая. Возникает во время сгибания сустава и разгибания. Больной испытывает общее недомогание, слабость. Отсутствие терапии на первом этапе ведет к постепенному ухудшению состояния.
На второй стадии боли усиливаются, становятся систематическими, не ослабевая даже ночью, в период покоя. Сустав заметно отекает, отмечается свойственный артриту хруст. Болезненность голеностопа и начальные проявления деформации ведут к изменению походки.
Третья степень образуется в случае, когда игнорируются при артрите голеностопного сустава симптомы, и лечение не проводится.
Эта форма отличается существенными трудностями передвижения, делая его практически невозможным. Деформация сустава очень значительна, не исключено развитие анкилоза, ведущего к инвалидности.
Через 2 года с момента возникновения первых признаков происходит окончательное разрушение хрящевой ткани.
Острый артрит голеностопного сустава отличает яркая симптоматика, когда на пораженном участке резко образуется отек, краснота, повышается температура тела. Хроническое течение заболевания отмечается скованностью в суставе, болью, усиливающейся утром и вечером. Отечности при этом не наблюдается.
Классификация
Перед тем ,как лечить артрит голеностопного сустава, следует ознакомиться с его разновидностями.
Различают:
- Подагрический артрит. При нарушении обменных процессов вещества, образованные в результате распада мочевой кислоты,накапливаются в суставе, становясь причиной воспаления. Пораженный участок деформируется, отекает.
- Артрит голеностопа ревматоидный. Наиболее частая причина— наследственный фактор. Инфицирование сочленения происходит изнутри, в результате разрушается гиалиновый хрящ. Болезнь отличают ноющие боли, выраженный отек в районе лодыжки. Одновременно поражаются и мелкие сочленения.
- Реактивный артрит.
Возникает по причине инфицирования полости сустава сальмонеллой, хламидиями. Накопление гноя вызывает отек, болезненность при движении, повышение температуры. Необходимо накладывать в таких случаях гипсовую повязку.
- Периартрит. Воспаление наблюдается в прилегающих к сочленению тканях.
Отек может отсутствовать.
- Травматический артрит. Образуется в результате ушиба, удара, в процессе которых происходит кровоизлияние в полость сустава.
У профессиональных спортсменов, сталкивавшихся ранее с повреждением связок и сухожилий, встречается артрит посттравматический, когда воспаление вызывает дегенерацию хрящевой ткани.
Видео
Видео — Укрепление голеностопного сустава
Диагностика
Правильно установленный диагноз – одно из важнейших условий успешного излечения. Анамнез, собранный на основе клинической картины и жалоб пациента, дополняют
лабораторные методы диагностики:
- Общее исследование крови. Анализ дает возможность установить присутствие воспалительного процесса.
- Рентгенография. Проводится с целью выявления изменений в тканях, деформации сустава, наличия скоплений гнойных масс.
- МРТ определяет состояние костей и прилегающих мягких тканей.
- УЗИ – безопасная процедура, проводимая как взрослым, помогающая определить состояние сустава, выявить своевременно патологию связок.
- Иммунологический анализ крови выявляет наличие и количество антител.
- Биохимический анализ проводится для определения уровня химических веществ.
Иногда,для того чтобы исследовать синовиальную жидкость, назначается пункция.
Общие принципы лечения
Заметив первые знаки недомогания,требуется немедленно посетить врача. При артрите голеностопного сустава лечение проводится комплексное. В него входит курс медикаментозной терапии, физиопроцедуры, массаж, лечебная физкультура и соблюдение диеты.
Нагрузка на больной сустав должна быть минимальна, рекомендуется накладывать поддерживающую повязку,во время ходьбы пользоваться тростью. Отечность снимается с помощью различных мазей, гелей. Наибольшая эффективность от их применения наступает после предварительного пропаривания ноги.
Любые назначения делаются врачом только по результатам проведенного обследования и при установлении точного диагноза.
Медикаментозные препараты
В первую очередь врач назначает средства, купирующие воспаление, чтобы не допустить развития процесса.Эту роль выполняют нестероиды – Кетопрофен, Ибупрофен. Они помогают устранить многие неприятные симптомы артрита стопы.
Хондопротекторы необходимы для восстановления хрящевой, костной ткани – они обеспечивают ее питательными компонентами. Важным материалом является хондроитинсульфат – вещество, способное устранять болевые ощущения, стимулирующее образование межсуставной жидкости.
Его содержат такие препараты, как:
- Хондроксид.
- Артродар.
- Артрон.
При необходимости врач назначает жаропонижающие средства, введение в полость сустава инъекций для снятия болезненных ощущений, витаминную терапию.
Физиопроцедуры и лечебная физкультура
Положительный эффект от физиотерапии наблюдается на любой стадии развития артрита или артроза голеностопного сустава. Терапия с применением гидромассажа, грязевых, парафиновых компрессов, ультразвука, прогревания существенно повышает шансы восстановления подвижности сустава.
Лечебно-физкультурный комплекс полезен как для взрослых, так и для детей.
Он включает несложные упражнения:
- Перекатывание, когда стопа перемещается с пальцев на пятку,с одного бока на другой.
- Ходьба на одном месте сначалана пальцах ног, затем на внешней и внутренней стороне стопы.
- Прыжки с задействованием икроножных мышц.
Все упражнения можно выполнять самостоятельно.
Диета
Питание при артрите является важнейшей составляющей терапевтического курса. Диета предусматривает
обогащение рациона витаминами, необходимыми полезными компонентами для поддержания костной и хрящевой ткани. Рекомендуется включать в рацион больше овощей, фруктов, зелени, рыбу, другие продукты, богатые ненасыщенными жирами и коллагеном.
Требуется ограничить употребление соленостей, сладостей, острой и жирной пищи.
Народные средства
В качестве дополнения к медикаментозному курсу рекомендуется использовать проверенные веками рецепты народной медицины. Они помогают повысить защитные силы организма, уменьшить воспаление и снять болевой синдром.
Доказали свою высокую эффективность при артрите чаи, настои, мази, компрессы, приготовленные из лекарственных растений. Великолепное положительное действие оказывают ножные ванночки – прогревание стоп в горячем песке, растворе йодированной соли.
Противопоказаны подобные процедуры при острой форме заболевания, когда ярко выражены признаки воспаления.
Широко используют при артрите голеностопного сустава, симптомы лечение которого описаны выше, эфирные масла. Они не только нормализуют иммунные процессы, но и улучшают настроение, что помогает быстрее справиться с болезнью.
Меры профилактики
Избежать такой неприятности можно при соблюдении определенных правил.
К ним относится:
- Рациональное, сбалансированное питание. Оно играет основную роль в профилактике артрита.
- Регулярные занятия физкультурой. Нагрузки при этом должны быть адекватными.
При обострении артрита следует исключить выполнение физических упражнений.
- Контроль за весом. Люди с избыточной массой тела входят в группу риска по приобретению артритом.
- Ношение удобной, подходящей по размеру обуви.
Правильный образ жизни и соблюдение рекомендаций врача позволит снизить вероятность заболевания.
Прогноз
От своевременного обращения к врачу при появлении первых признаков артрита зависит эффективность оказанной помощи. Если все рекомендации и предписания соблюдаются, после исчезновения болезненных ощущений, можно ожидать, что прогноз будет благоприятный.
Как забыть о болях в суставах…
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
К счастью существует эффективный метод лечения суставов, который уже успешно используют наши читатели!
Читать далее »
загрузка…
Источник: http://ProZdorovie.online/zabolevaniya/lechenie-sustavov/diagnostika-i-lechenie-artrita-golenostopnogo-sustava/