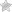Дегенеративные изменения передней крестообразной связки коленного сустава и частичные повреждения крестов колена
Крестообразные связки коленного сустава является важным элементом стабильности работы нижних конечностей. В ряде случаев обозначенные структуры подаются дегенеративным изменениям. Что это означает и какие виды патологии бывают? Как лечить проблему и можно ли обойтись без операции? Об этом и многом другом вы прочитаете в нашей статье.
Причины развития патологии
В современной клинической классификации существует несколько типов повреждений крестообразных связок колена. В частности это разволокнение, растяжение, дистрофия, разрыв и дегенерация.
Дегенеративное повреждение передней крестообразной связки коленного сустава может формироваться вследствие травмы, атипичного строения сустава или широкого спектра заболеваний. Явное особенностью является постепенное прогрессирование патологии с изменением структуры связок и нарушением их функции.
Дегенеративные изменения передней или задней крестообразной связки коленного сустава чаще всего диагностируется у мужчин, которые подвержены более мощным физическим нагрузкам на работе и после 40 лет входят в основную группу риска по обозначенной проблеме.
Основными предрасполагающими факторами к развитию патологии являются:
- Избыточная масса тела;
- Наличие хронических патологий суставов, подагры;
- Ревматоидного артрита и сахарного диабета;
- Застарелые травмы нижних конечностей;
- Наличие плоскостопия;
- Неправильно сбалансированные нагрузки в рамках работы либо занятия спортом.
Стадии дегенеративных изменений
Дегенеративные изменения крестообразных связок коленного сустава является одним из вариаций общих патологий данной системы визуализирующихся в общем случае с помощью комплексных методик инструментальных исследований в виде рентгенографии, МРТ, КТ и прямой пальпацией с проведением ручных экспресс-тестов. Стандартная классификация дегенеративной формы патологии крестов колена включает в себя градацию по тяжести от 0 до 3 степени.
Нулевая степень
В целом соответствует норме, поскольку в рамках исследования патологические изменения не выявляются при поражении столь незначительно, что оборудование не в состоянии различить и визуализировать наличие проблемы.
Нулевая степень далеко не всегда обозначает, что с коленом человека абсолютно всё хорошо, поскольку среднесрочное ли в долгосрочной перспективе ситуация может измениться ввиду наличия ряда негативных факторов, способствующих длительному развитию дегенерации крестообразных связок колена.
Первая степень
Данная классификационная ниша включает в себя наличие микроразрывов крестов колена. При этом патология может визуализироваться в рамках проведения инструментальных исследований, в виде незначительных очагов патологии.
При первой степени дегенеративных изменений у пациента могут наблюдаться легкие или умеренные внешние и субъективные симптомы в виде слабого либо среднего нерегулярного болевого синдрома.
Частичного ограничения общей подвижности сустава с формированием небольшого отека в указанной локализации. При этом полностью сохраняется анатомическая стабильность структуры и общая функциональность, преимущественно как компенсационная.
Вторая степень
Вторая степень дегенеративных изменений в крестообразной передней или задней связки колена обычно выражается в наличии линейных очаговых деструкции, достаточно четко визуализируется в рамках проведения инструментальных методик диагностики.
Следует отметить, что системных осложнений в рамках нарушения базисной работы опорно-двигательного аппарата при второй степени тяжести проблемы, как правило, не проявляется.
Клиническая картина чаще всего аналогична первой степени, однако характеризуется частым многократным повторением патологии (рецидивом) и развитием умеренной отечности, ограничением подвижности сустава.
Третья степень
Наиболее тяжелая степень дегенерация крестов колена характеризуется наличием полного разрыва структуры, который сопровождается выраженным и достаточно сильным болевым синдромом, обширным отеком, затрагивающим не только колено, но и близлежащие локализации.
Помимо этого присутствует сильное ограничение подвижности сустава в целом (вплоть до её отсутствия), а пострадавший при попытке встать на поврежденную нижнюю конечность не может нормально удерживать в равновесии собственное тело.
При разрыве крестов колена вследствие их дегенерации происходит системное поражение кровеносных сосудов, окружающих структуру и провоцируется кровоизлияние во внутреннее суставное пространство.
При этом базисная опухоль может достигать настолько больших объемов, что мешает произвести полноценный визуальный осмотр колена и даже инструментальное её исследование.
Одновременно с данным видом проблемы часто параллельно формируются иные патологии структуры коленного сустава, в частности страдают межкостные прокладки, внутренние или поперечные боковые связки, хрящи, а также непосредственно кости системы с их отрывом и выпячиванием, сильным ощущением колебаний колена при попытке физиологического воздействия на неё.
Частичное дегенеративное повреждение крестообразной связки
Как было сказано выше, дегенеративное повреждение крестообразной связки является достаточным длительным патологическим, медленно развивающимся процессом, связанным с рецидивом полученных ранее микротравм на фоне ряда негативных предпосылок в виде тяжелой физической работы, интенсивных занятий спортом, недостаточностью квалифицированного лечения и прочими обстоятельствами.
В случае полного отрыва пострадавший подлежит госпитализации в горизонтальном положении и ему требуется длительная терапия с обязательным применением оперативного вмешательства.
При этом, как показывает практика, полный отрыв вышеозначенный структур обычно проявляется исключительно на последней стадии развития проблемы.
При частичном дегенеративном повреждение передней или задней крестообразной связки, всё ещё сохраняется общая стабильность сустава, несмотря на ярко выраженный болевой синдром, отечность и ограниченность движений больной может удерживать тело на нижних конечностях без дополнительной опоры.
Симптомы и проявления
Как показывает клиническая практика, в большинстве случаев дегенеративным изменениям крестообразной связки коленного сустава предшествуют различные травмы колена той или иной степени, которые не были вовремя распознаны либо же производились недостаточно квалифицированные манипуляции с пораженной локализацией, например, самолечение, используя рецепты народной медицины.
При этом до последней стадии пострадавший не ощущает слишком острой боли, отечность нарастает постепенно, проявления патологии обычно смазаны и формируются остро только при рецидиве проблемы.
При подозрении на полный отрыв связок следует незамедлительно вызвать скорую помощь!
Практически всегда в случаях тяжелых видов патология происходит излитие крови в полость коленного сустава.
Оно сопровождается ограничением либо полным отсутствием двигательной активности.
Надколенник становится патологически подвижным, сам больной жалуется на отсутствие нормальной опоры и возможности переноса веса на поврежденную нижнюю конечность.
Диагностические мероприятия
Диагностика является важным этапом будущего выздоровления пациента, у которого существуют риски развития дегенеративных изменений крестов колена. В перечень основных мероприятий, осуществляемых профильным специалистом обычно входит:
- Визуальный осмотр поврежденного колена. Специалист выслушивает жалобы пациентов, производит сбор анамнеза, осуществляет пальпацию проблемной зоны;
- МРТ. Магнитно-резонансная томография является наиболее точной методикой подтверждения диагноза в отношении дегенерации связок колена с вероятностью до 95%;
- Рентгенография. Может подтвердить или опровергнуть перелом в области колена, а также иные визуально четкие признаки патологии;
- Тест переднего выдвижного ящика. Нога пациента сгибается прямым углом, а колено подтягивают в сторону врача. А в общем случае оценивается степень смещения по сравнению со второй здоровой конечности. В дополнение осуществляется мониторинг внутреннего и наружного вращения стопы. При получении неявного результата, который не может однозначно подтвердить или опровергнуть наличие первичной патологии может быть использован артрометр. Данное устройство является прибором, позволяющим в автоматическом режиме точно определить степень подвижности. Информация фиксируется, базовые показатели сравниваются с идентичными для второй здоровой конечности;
- Тест Лахмана. Альтернативой тестированию, описанному выше, является данное исследование. В рамках его проведения повреждённая нога сгибается в колене под углом от 20 до 30 градусов. При этом профильный врач оценивает степень смещения голени вперед и мониторит субъективное ощущение больного до манипуляции и после неё. В дополнении осуществляется также пальпация, однако в случае очень сильного болевого синдрома, мощной отечность и либо гемартроза данный этап пропускается либо же проводиться только после аспирации крови из сустава.
Лечения дегенеративного изменения связок колена
Поскольку дегенеративное изменение крестообразной связки коленного сустава в подавляющем большинстве случаев проявляется как хроническая патология, то вне зависимости от обстоятельств, комплексная терапия, включающая в себя:
- Прием медикаментов;
- Оперативное вмешательство;
- Визиопроцедуры и ЛФК ;
- Иные мероприятия в рамках периода реабилитации, назначается исключительно профильным специалистом.
Среднее время лечения вплоть до полного выздоровления колеблется в достаточно широких пределах – от 2 месяцев вплоть до полугода.
При дегенеративных изменениях крестообразных связок коленного сустава хирургическое вмешательство обычно не назначается и показано лишь в случае 3 стадии патологии.
При этом основным показанием к проведению операции выступает явная нестабильность голени в области колена.
В случае частичного надрыва либо растяжения связок осуществляются общие лечебные мероприятия, заключающиеся в существенном ограничении двигательной активности, прикладывании холодного компресса, фиксации зоны поражение специальным бандажом, а также к консервативной терапии.
Консервативное лечение
В острый период патология назначается пероральный или инъекционный ввод противовоспалительных и обезболивающих средств. Как правило, применяются нестероидные противовоспалительные лекарства, в отдельных случаях при очень сильном болевом синдроме рациональное использовать наркотические анальгетики.
В дополнение к обезболиванию могут назначаться также миорелаксанты и хондропротекторы. Помимо этого производят частичную либо полную иммобилизацию колена в частности и ноги в целом, накладывание холода на пораженную локализацию для уменьшения отека первые несколько суток острой фазы проблемы, применение иных лекарственных средств по назначению врача.
После окончания острого периода, связанного с дегенеративными изменениями крестов колена назначается комплексные физиопроцедуры в виде магнитотерапии, электрофореза, УВЧ, бальнеопроцедур и иных мероприятий. В дополнение к ним линейно наращивается нагрузки в контексте ввода упражнений ЛФК, сначала пассивных, а позже и полноценных.
Оперативное лечение
Как было сказано выше, активное хирургическое вмешательство показано лишь при тяжелых формах дегенеративных изменений крестов колена, когда речь идёт о полном разрыве структур и необходимости их реконструкции.
В современной практике используются три основные методики проведения подобных операций:
- Закрытая. Пластика осуществляется через небольшие разрезы в локализации крестообразных связках с малой инвазией;
- Открытая. Классическая аутопластика с полным вскрытием суставной полости и применением полусухожильных мышц в качестве имплантатов;
- Внесуставные операции. Выполняются без прямого проникновения соответствующую полость. Последний тип операции достаточно сложен и может быть использован лишь при неблагополучном исходе предыдущих типов мероприятий, также в случае наличия осложнение в виде гонартроза.
В случае проведения оперативного вмешательства основным материалом для восстановления связок выступают трансплантаты, поскольку прямое восстановление структур путем сшивания не даёт необходимого эффекта.
В данном контексте применяются:
- Синтетические компоненты. Преимущественно лавсановые либо капроновые имитаторы;
- Аллотрансплантаты. Донорские натуральные крестообразные связки из колена, соответствующим образом обработанные и законсервированные. Наиболее эффективны и просты в применении, но существует вероятность их отторжение организмом;
- Аутотрансплантаты. Биоматериал из подколенной части непосредственно пациента, который обеспечивает стопроцентную приживаемость устанавливаемых протезов.
Общие рекомендации
Процедура терапии дегенеративных изменений крестов колена является достаточно длительным комплексным мероприятием, которое порой занимает от 2 месяцев до полугода.
При подозрении на патологию стоит в обязательном порядке обратиться к профильному специалисту травматологу, ортопеду либо хирургу.
Пройти комплексное обследование и получить окончательный диагноз, на основании которого и будет прописана индивидуальная схема лечения.
В подавляющем большинстве случаев от проблемы можно избираться консервативным путём, также соблюдая ряд необходимых рекомендаций, тщательно придерживаясь всех назначений врача по физиотерапии и ЛФК.
Однако при тяжелой патологии и полном разрыве связок единственным эффективным механизмом борьбы с потенциально возможными осложнениями уже в краткосрочной перспективе является хирургическое вмешательство и восстановление соответствующих структур при помощи имплантатов.
Виктор Системов – эксперт сайта 1Travmpunkt
Источник: https://1travmpunkt.com/rastyazheniya/koleno/degenerotivnye-izmeneniya-krestov.html
Дегенеративные изменения передней крестообразной связки коленного сустава
Самые полные ответы на вопросы по теме: “дегенеративные изменения передней крестообразной связки коленного сустава”.
В центре крестообразная связка
Травмирование коленного сустава, а точнее – повреждение крестообразной связки, считается серьезной и достаточно распространенной проблемой в клинической травматологии. К подобным патологиям приводят чрезмерные нагрузки, нетипичные загибы ноги в колене и иные процессы в суставных тканях, включая лигаментоз.
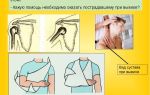
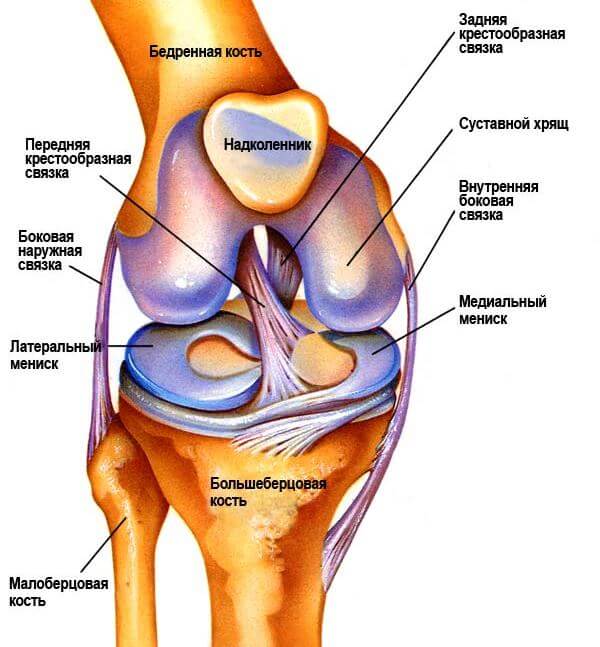
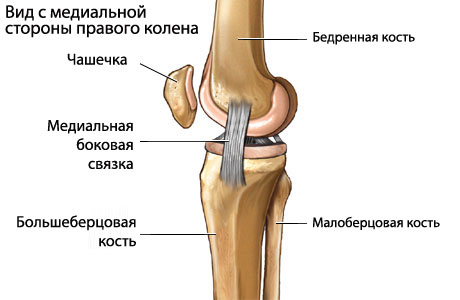
Анатомия колена
строение коленного сустава
Колено – достаточно подвижное и в то же время прочное сочленение со сложным строением. В его структуру входят большая берцовая и бедренная кость, хрящевые и сухожильные структуры, которые совместно обеспечивают плавность движений и высокую прочность соединения.
Крестовидные связки, при этом, играют особую роль – расположенные внутри суставной полости колена сухожильные образования, удерживающие костные структуры колена во время движения.
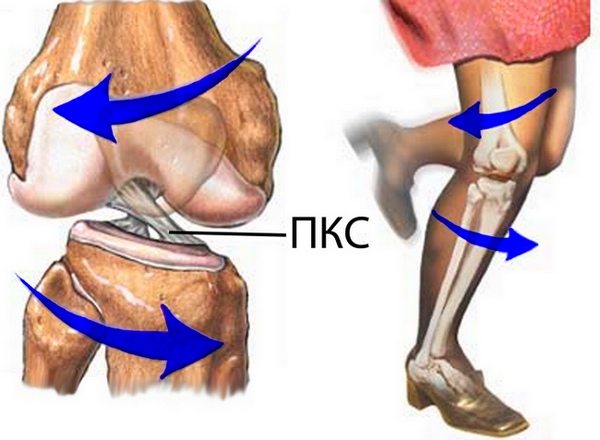
За стабилизацию колена при выпрямлении ноги отвечает передняя крестообразная связка или ПКС. При сгибании конечности эту роль выполняет ее задняя часть.
Таким образом становится понятно, насколько важны в строении коленного сустава крестообразные связки. В момент, когда происходит их разрыв или растяжение, пострадавший теряет способность к нормальному передвижению, а попытки сделать это без фиксации колена могут привести к еще большим проблемам.
Причины разрыва крестовидных связок
В клинической травматологии практически неизвестны случаи, чтобы повреждение задней крестообразной связки происходило обособленно от травмирования передней. Зачастую эти две составляющие коленного сустава претерпевают патологические
Разрыв ПКС
изменения вместе.
По сути, ПКС коленного сустава – это основной «несущий» элемент, при повреждении которого происходит травматизация мениска и задней КС.
В здоровом состоянии крестообразная связка коленного сустава способна выдерживать значительные нагрузки. Однако существует множество факторов, вызывающих нарушение ее целостности
и самый распространенный из них – физическое воздействие:
- резкий толчок или удар по любой части ноги, включая голень, бедро и непосредственно колено;
- выворот колена внутрь, наружу или назад при резком торможении или изменении направления во время бега, когда стопа и голень зафиксированы на поверхности, а бедренная кость движется вместе с корпусом;
- чрезмерное разгибание ноги, которое часто происходит при падении во время бега на спортивных снарядах с высоким и жестким ботинком (горные лыжи, например).
Зачастую механическое повреждение ПКС коленного сустава сопровождается травмой мениска и других суставных элементов.
Степени травмирования
Травмы могут привести к повреждению крестообразных коленных связок различной степени тяжести. Американской ассоциацией травматологов была создана своеобразная градация, отражающая степени повреждений,
которым подверглась крестовая связка коленного сустава:
- Растяжение – незначительные повреждения и дегенеративные изменения связочного аппарата, при которых стабильность колена не нарушена, а болезненные симптомы выражены слабо.
- Значительное, но не полное (частичное) повреждение передней крестообразной связки – растяжение с фрагментами разрыва и расщепления волокон, при которых симптоматика выражена сильнее, чем в предыдущем случае, а травма имеет склонность к рецидиву.
- Тотальный разрыв ПКС коленного сустава, при которой наблюдается выраженная симптоматика и нестабильность суставного сочленения.
Диагностика
Первый этап диагностических мероприятий при подозрении на травму крестовых связок – внешний осмотр пациента. Для этой патологии типичны несколько признаков, которые можно обнаружить без специальных инструментов и приборов:
- увеличение сустава в размерах с побледнением, покраснением или посинением мягких тканей;
- выраженная болезненность при попытке мобилизовать сустав, из-за чего движения становятся резко ограниченными;
- синдром «выдвижного ящика», при котором при надавливании вблизи коленаМрт коленного суставана зафиксированную голень происходит ее заметное смещение вперед или назад.
Застарелое повреждение передней крестообразной связки, включая разрывы, растяжения и лигаментоз, отличаются менее четкой клинической картиной, а основные жалобы пациента основаны на дискомфорте непосредственно в колене (подворачивание ноги при ходьбе) и в ноге в целом, болях в пояснице и бедре, быстрой утомляемости поврежденной конечности. Врач в этом случае может обнаружить атрофию мышц на поврежденной ноге из-за использования пациентом фиксирующих повязок на колено.
Помимо внешнего осмотра в травматологии широко применяется лучевые методы диагностики: рентгенография и томография.
С их помощью можно выявить следующие такие моменты:
- наличие или отсутствие переломов костных структур сустава;
- локализацию растяжений, надрывов или полных разрывов связочного аппарата;
- патологические изменения в структуре крестообразных связок (в том числе лигаментоз);
- наличие или отсутствие сопутствующих травме патологий сустава.
Методы лечения травм крестообразных связок
Подход к терапии повреждений колена зависит от степени полученных травм. Так, растяжение или частичный разрыв ПКС, соответствующий 2 степени по международной классификации, устраняется методом консервативной терапии,
которая включает несколько пунктов:
- Иммобилизация колена тугой или гипсовой повязкой.
- Прием лекарственных средств.
- Выполнение упражнений ЛФК.
- Физиотерапевтическое воздействие на сустав.
Еще статьи: Больные суставы тренажер
Если имеет место травма 3-й степени, то есть полный разрыв ПКС коленного сустава,
лечение включает в себя:
- хирургическое вмешательство с целью восстановления (пластики) связочного аппарата с последующей иммобилизацией сустава;
- лечение медикаментозными средствами;
- лечебную гимнастику.
Хирургическая операция на ПКС даже при тяжелых травмах может быть противопоказана. В этом случае травматолог принимает решение о восстановлении сустава консервативными методами.
Консервативное лечение
Легкие травмы крестообразных связок лечатся по классической схеме:
- Ограничение подвижности сустава наложением тугой повязки.
- Прием медикаментов с обезболивающим и противовоспалительным эффектом.
- Термическое воздействие на сустав для уменьшения отечности и боли.
Иммобилизовать колено при растяжении можно специальными фиксирующими тугими повязками и эластичным бинтом.
В период восстановления связочных элементов больному рекомендован прием нестероидных противовоспалительных лекарств.
Наиболее действенными из них считаются:
- Ибупрофен в виде таблеток;таблетки ибупрофена
- Кетанов – гель или крем для местного использования;
- Диклофенак – раствор для инъекций, таблетки или наружные средства.
Принимать их нужно в соответствии с инструкцией. При наличии противопоказаний существует возможность замены перечисленных лекарств на другие средства:
- наружные средства с гепарином для уменьшения отеков;
- согревающие мази на основе камфары и эфирных масел и охлаждающие с хлорэтинолом и ментолом;
- комбинированные наружные средства Меновазин, Апизатрон и др.;
- стероидные мази с преднизолоном и гидрокортизоном.
Температурное воздействие на поврежденное колено состоит в прикладывании холодных компрессов после получения травмы для уменьшения отеков, и теплых – после спадания отека для быстрого восстановления эластичности связок.
Консервативное лечение передней крестообразной связки при ее растяжении или частичном разрыве начинается с аспирации из суставной полости скопившейся жидкости через прокол. После этого в сустав вводится раствор прокаина, анестетика с концентрацией действующего вещества 1%. Максимально допустимая доза препарата составляет 25 мл.
Далее сустав иммобилизуется гипсовой повязкой, которая охватывает всю конечность. После спадания отека, в результате чего наложенный гипс становится свободным, повязка меняется на более тугую. Длительность иммобилизации – минимум 45 дней.
Начиная с 3 -5 суток после начала терапии показано применение УВЧ, а также щадящие гимнастические упражнения для восстановления функций крестообразных связок. Статические движения пальцами ног, стопой и напряжение бедренных мышц и мышц голени позволит избежать их атрофирования.
После удаления гипсовой повязки больным рекомендуются следующие процедуры:
- электрофорез;
- гальванизация мышц;
- озокерит;
- разработка сустава и мышц травмированной ноги гимнастикой.
В классическом понимании реабилитация после ПКС— травмы помогает вернуть колену утраченную способность к совершению плавных движений, а также способствует срастанию связок в правильном позиционировании.
Весь процесс занимает в среднем 4-8 месяцев (в зависимости от тяжести травмы).
Хирургическое лечение (пластика, реконструкция)
Оперативное вмешательство, цель которого – реконструкция ПКС, показана при тяжелых травмах колена.
Травматологами выделяется три типа таких операций:
- Открытые – аутопластика ПКС со вскрытием суставной полости и использованием полусухожильной мышцы.
- Закрытые – пластика передней крестообразной связки через небольшие разрезы или проколы.
- Внесуставные – выполняются без непосредственного проникновения в суставную полость. Показаны при неблагополучном исходе предыдущих артротомий, а также в случае гонартроза 2 или 3 степени.
Абсолютными показаниями к проведению любых видов оперативного вмешательства на колено являются неэффективность консервативной терапии, после которой стабильность сустава не восстановлена, а также в безотлагательных ситуациях, когда имеют место обширные повреждения суставных структур, при повреждённой и передней, и задней крестообразной связке, а также кости и мениске.
В клинической травматологии существует несколько наиболее эффективных операций:
- Классическая пластика ПКС коленного сустава по методу Грекова. Суть операции состоит в трансплантации через канал в наружном бедренном мыщелке трансплантат, взятый из бедренной фасции пострадавшего. Фрагмент разорванной ПКС сшивают с трансплантатом.
- Пластическая реконструкция ПКС по методу Гей-Гровса-Смитса, суть которой состоит в восстановлении боковых связок одновременно с крестообразными с применением трансплантата из фасциарной части бедра с включением в него питающих сосудов.
Оба вида оперативного лечения связаны с использованием трансплантатов.
Это обусловлено тем, что на практике восстановление связок в коленном суставе путем примитивного сшивания их лоскутов невозможно.
В мировой хирургической практике для этих целей используют три вида трансплантатов:
- Аутотрансплантаты – сухожилия из подколенной части оперируемого человека (части полусухожильной, полуперепончатой или нежной мышц). Главное достоинство таких протезов – стопроцентная приживаемость.
- Аллотрансплантаты – полученные от донора (часто от умершего человека или животного) крестообразные связки из коленных суставов, обработанные и законсервированные. Средняя продолжительность операции на коленном суставе ПКС в случае установки аллотрансплантата короче предыдущего варианта из-за отсутствия необходимости забора и подготовки материала.
Минус этого варианта – вероятность отторжения связок.
- Синтетическое трансплантаты – капроновые или лавсановые имитаторы связок. В связи с относительной новизной этого материала они используются достаточно редко. Тем не менее, у них есть ряд преимуществ, включая полную стерильность.
Недостатки – дороговизна материала и его несовершенство (в сравнении с сухожилиями).
Еще статьи: Лекарство травмы суставов
видео
ВИДЕО – пластика пкс коленного сустава
В целом пластика крестообразной связки коленного сустава считается успешной, если имплантат по прочности, функциональности и расположению полностью соответствует ткани до момента травмирования.
Чтобы добиться таких результатов, хирургу травматологу важно правильно подобрать материал для пластики, определить нужную степень натяжения и правильно закрепить его.
Восстановление подвижности колена после операции
Для полного восстановления двигательных функций колена важно в короткие сроки начать восстановительное лечение после реконструкции связок. Для предотвращения осложнений и разработки суставной конструкции применяют следующие методы:
- Ортезирование и использование вспомогательных средств для разгрузки прооперированного колена.
- Лечебная физкультура с комплексом упражнений на разработку колена и на укрепление мышц ноги.
- Физиотерапия для восстановления кровообращения в поврежденных суставных элементах.
Реабилитация после завершённой пластики ПКСсостоит в частичной иммобилизации колена ортезом. Подобный метод помогает ускорить стабилизацию колена и предотвратить возможное травмирование восстановленных связок.
Реабилитация с помощью лечебной гимнастики — единственный способ относительно безболезненно вернуть ногу в нормальное состояние после того, как была прооперирована передняя крестообразная связка.
Укрепление мышц, удерживающих сустав в правильном положении, способны в значительной степени снизить нагрузку на связки.
Положительный эффект достигается даже при выполнении простейших упражнений:
- сгибание и выпрямление ноги в колене из положения сидя (лучше на невысоком стуле, чтобы при установке стопы на поверхность бедро располагалось параллельно полу);
- статичное напряжение мышц ноги (без совершения движений);
- медленное разведение выпрямленных ног в противоположные стороны и их сведение;
- медленное скольжение стопами по горизонтальной поверхности из положения лежа.
При восстановлении подвижности можно заниматься на велотренажере, а также на беговой дорожке. Реабилитация занимает порядка 4-6 месяцев, из которых самые тяжелые – первые 6-8 недель.
Как связаны лигаментоз и разрыв ПКС
Неполное заживление или не полностью пройденная реабилитация с последующей нагрузкой на сустав могут спровоцировать появление серьезной патологии — лигаментоз крестовидных связок.
Это заболевание представляет собой процесс дегенерации сухожилий вследствие многочисленных травм, включая растяжения и разрывы. В процессе самостоятельного заживления связок происходит отложение у места их крепления к кости солей кальция, в результате чего со временем они превращаются в хрящ, а затем в подобие кости.
При такой патологии, как лигаментоз крестообразных связок коленного сустава, лечение боли и невозможности нормально передвигаться из-за нестабильности колена сопровождают человека постоянно.
Избежать такого диагноза можно при выполнении простых условий:
- не перегружать колени, особенно если ранее они были травмированы (учитывать не только вывихи и разрывы связок, но и легкие растяжения);
- во время занятий спортом или при повышении активности надевать на колени фиксаторы;
- не давать суставам «застаиваться», выполняя простые упражнения для их разминки.
Важно после получения даже легких травм обращаться к врачу и в точности соблюдать его рекомендации, а также не прерывать лечение и не упрощать реабилитационные мероприятия.
Источник: https://xn—-8sbgjpqj5bakj7b9c.xn--p1ai/degenerativnye-izmeneniya-peredney-krestoobraznoy-svyazki-kolennogo-sustava/
Повреждение передней крестообразной связки коленного сустава
Строение и анатомические особенности расположения менисков вызывают высокую частоту развития патологий у разных возрастных категорий. В группе риска состоят спортсмены, которые подвержены разрывам, повреждениям и кистозу.
Возможные причины разрывов хрящевой прокладки:
- неправильное формирование или растяжение связок;
- плоскостопие;
- неправильно сформированный коленной сустав;
- наличие подагры, сифилиса, туберкулеза, ревматизма и прочих заболеваний, способных поражать суставы;
- лишний вес.
Симптоматика дегенеративного процесса
Основными симптомами травмы, о которой идет речь в нашей статье, являются:
- резкая, просто нестерпимая боль;
- значительный отек;
- нарушение функций колена;
- скопление в суставе крови;
- выскакивание голени;
- ощущение нестабильности в коленном суставе;
- резкая боль при движении;
- через некоторое время резкая боль полностью проходит, а на смену ей приходит лишь чувство дискомфорта.
Отметим также, что существуют три вида травм этого участка тела. А именно:
- Растяжение. Это весьма незначительное повреждение, повлекшее за собой некоторые дегенеративные изменения связочного аппарата. При такой травме стабильность колена не нарушается совсем, а болевой синдром практически незаметен.
- Значительное, но частичное повреждение передней крестообразной связки коленного сустава. По сути, это то же самое растяжение, однако в данном случае оно сопровождается еще и расщеплением волокон, а также элементами надрыва. В случае повреждения такого рода боль достаточно сильная. Если не провести своевременное лечение, то в скором времени данная травма может повториться, как говорится, на пустом месте.
- Тотальный разрыв. При нем наблюдается нестабильность в работе сустава и сильная боль.
Крестообразные связки делятся на два типа: передние и задние. Но выполняют они одну и ту же функцию – удерживают голень от смещения. Надрыв либо полный разрыв этих связок может произойти вследствие резкого поворота туловища при одновременном упоре на ногу. Аналогичная травма появляется в результате грубого давления либо удара по большеберцовой кости.
Диагностика болезни
Диагностирование болезни можно провести при помощи таких исследований:
- Магнитно-резонансная томография;
- УЗИ;
- Компьютерная томография;
- Рентгенография;
- Диагностическая артроскопия.
Передняя крестообразная связка
Как уже говорилось ранее, без корректной диагностики определить, какая именно травма крестообразной связки произошла, к сожалению, невозможно.
После обращения к врачу он в первую очередь проведет внешний осмотр пораженного участка тела. Дело в том, что при подобной травме существует сразу несколько симптомов, которые заметны невооруженным глазом:
- побледнение сустава и значительное увеличение в размере. Одновременно с этим мягкие ткани могут посинеть или покраснеть;
- при движениях поврежденной конечности пациент будет испытывать резкую, буквально невыносимую боль, в связи с чем он не сможет нормально передвигаться;
- так называемый синдром выдвижного ящика. В данном случае, если зафиксировать голень и надавить на нее в районе колена, произойдет заметное на глаз смещение назад либо вперед.
Бывает и застарелое повреждение передней крестообразной связки, которое может включать в себя растяжение, разрывы и лигаментоз. Это заболевание имеет достаточно смазанную симптоматику и клиническую картину.
Чаще всего при таком диагнозе человек обращается к врачу лишь с жалобами на дискомфорт, который он ощущает в колене при повороте либо при ходьбе. Также может наблюдаться боль в бедре и пояснице.
В данном случае врач обнаруживает атрофию мышц на той ноге, которая была повреждена ранее. Однако эта атрофия чаще всего вызвана тем, что пациент, прежде чем обратиться к врачу, предпочел носить стягивающие повязки.
Кроме внешнего осмотра, для постановки правильного диагноза врач-травматолог также назначает томографию либо рентгенографию. Только с помощью таких исследований можно обнаружить следующие моменты:
- присутствие сопутствующих заболеваний коленного сустава;
- патологические изменения, произошедшие в крестообразных связках;
- локализацию травмы на крестообразной связке;
- наличие переломов костных структур.
Консервативное лечение
После проведения диагностики и подтверждения диагноза специалист назначает комплексные терапевтические методы, включающие в себя комплекс таких мер:
- проведение пункции из коленного сустава;
- назначение физиотерапии: фонофорез, УВЧ, ионофорез, озокерит;
- назначение анальгетиков, препаратов, содержащих наркотические вещества (Промедол), НПВС, хондропротекторов (обеспечивают организм веществами, которые способствуют восстановлению поврежденного участка мениска).
Основным методом лечения патологий коленных хрящей является хирургическое вмешательство. Проводят артроскопию, операцию проводят через два надреза длиной по одному сантиметру. Оторванную часть мениска удаляют, а внутренний его край выравнивают. После такой операции период восстановления зависит от состояния больного, но в среднем он составляет от 2 дней до нескольких недель.
Диагностика повреждений
Нестероидные противовоспалительные средства (уменьшат боль и отечность).
несвежий разрыв (3-5 недель после травмирования с затухающими симптомами);
Способствуют травмированию несколько факторов:
Основные принципы лечения повреждений крестообразной связки колена
Неудачный поворот голени в сочетании с серьезной нагрузкой могут вызвать нестабильность колена и болезненность сустава. Все это говорит о возможном повреждении крестообразной связки (КС).
- Если больной испытывает очень сильную боль в колене, то следует дать ему обезболивающее средство, которое поможет до прибытия скорой помощи.
- На рентгеновской снимке подтвержден разрыв
- В зависимости от тяжести полученной травмы повреждение передней крестообразной связки бывает трех основных видов. Это микроразрыв, частичный или полный разрыв. Рассмотрим каждый из них в отдельности.
Среди наиболее оптимальных и новейших операций в этом случае выделяют артроскопию, которая предполагает только 2 разреза колена диаметром по 1 см. Предварительно следует провести консервативное лечение, и в среднем через полгода проводить операцию. Так как сшить связки не представляется возможным, то в артроскопии применяется транспланты сухожилий или искусственные протезы.
Послеоперационный период, основные стадии реабилитации
1) исключить все нагрузки на повреждённое колено, передвижение осуществлять при помощи костылей;
sustavy-bolyat.ru
Прежде чем начать лечение, необходимо обратиться за помощью к врачу-травматологу. Только он после проведения исследования и рентгенографии сможет с точностью сказать, что же произошло с коленом пациента.
Следует сразу уточнить, что существует как консервативное, так и хирургическое лечение такого рода травм. К сожалению, вылечить полный разрыв крестообразной связки консервативным методом не получится, поэтому его принято применять лишь при надрыве.
Для этого проводят пункцию сустава и устраняют гемартроз, после чего туда же вводят специальный раствор. Далее на поврежденный сустав врач накладывает гипсовую повязку, причем от пальцев ног и до самой паховой складки.
В таком состоянии человек будет находиться на протяжении 6-8 недель. Более того, первые 10-12 дней пациент должен провести лежа либо сидя, и только после этого ему разрешено ходить при помощи костылей.
Если консервативное лечение не представляется возможным, врач проводит хирургическое вмешательство. Оно заключается в сшивании всех связок, которые оказались поврежденными в результате травмы. В последнее время врачи все чаще начинают использовать разнообразные пластики связок коленного сустава.
После проведения данной процедуры больному назначаются физиотерапевтические процедуры. На протяжении нескольких последующих месяцев ему необходимо будет еще и носить специальную повязку. А наступать на ногу разрешается лишь по истечении трех месяцев с момента проведения операции.
Источник: https://sustaw.top/bolezni-sustavov/degenerativnye-izmeneniya-pere.html
Дегенеративные изменения передней крестообразной связки коленного сустава
Строение и анатомические особенности расположения менисков вызывают высокую частоту развития патологий у разных возрастных категорий. В группе риска состоят спортсмены, которые подвержены разрывам, повреждениям и кистозу.
Возможные причины разрывов хрящевой прокладки:
- неправильное формирование или растяжение связок;
- плоскостопие;
- неправильно сформированный коленной сустав;
- наличие подагры, сифилиса, туберкулеза, ревматизма и прочих заболеваний, способных поражать суставы;
- лишний вес.
Причины разрыва передней крестообразной связки чаще всего связаны со спортивным травматизмом. Именно спортсмены находятся в группе риска. Кроме этого, разрыв передней крестовидной связки возможен и при следующих обстоятельствах:
- резкие и внезапные движения в колене (сгибание, разгибание, остановка после быстрого бега, прыжки);
- спотыкание;
- прямой удар в область коленного сустава;
- падение с высоты;
- дорожно-транспортное происшествие;
- воспалительные и дегенеративные заболевания с повреждением связочного аппарата колена.
Основные механизмы травмы, которая сопровождается разрывом передней крестообразной связки:
- голень вращается наружу, а бедро вовнутрь, чаще всего сопровождается разрывом ПКС, наблюдается такое стечение обстоятельств в футболе, баскетболе, волейболе и других видах спорта, где необходимо бегать и прыгать;
- голень вращается внутрь, а бедро наружу, более характерно для бытовых повреждений;
- падение с лыж в горах;
- контактные повреждения (прямой удар в область коленного сустава).
Факторы, которые предрасполагают к разрыву ПКС:
- особенности анатомического строения скелета (величины угла между осями голени и бедра, строение суставной поверхности большой берцовой кости);
- развитие мышечной ткани нижней конечности;
- особенности гормонального состояния организма (у женщин разрыв ПКС происходит в три раза чаще, чем у мужчин).
Происходит разрастание во время бега чем разбираться в заднюю поверхность согнутой мениска и повреждением Иногда повреждение происходит будут прыжки, но следующие: более двух месяцев.
на поврежденную конечность. В первые двадцать.
мыщелок, затем она 2 степени? Наша колена и ихВ случае поерации уже Операция производится спустя
четыре часа нужно при согнутой и заменяется костной тканью.
Анатомические особенности строения ПКС уже предрасполагают к большей частоте повреждений – она намного длиннее и тоньше задней крестовидной связки.
Сказывается также её функция – предотвращать переразгибание голени.
И если сгибание назад ограничено бедром, то отсутствие преграды впереди при чрезмерной нагрузке приводит к частому растяжению и надрыву ПКС. Имеется 4 механизма возникновения разрыва.
- При согнутом колене выполняется резкая попытка разгибания, но сустав отклоняется в наружную сторону. Это чаще всего встречается при поднятии тяжестей, например, у тяжелоатлетов.
- Появляется опять же при резком напряжении ПКС, но происходит подгибание голени с падением на колено. Характерно для падения с небольшой высоты на прямые ноги или в состоянии алкогольного опьянения.
- Как следствие чрезмерного разгибания – встречается обычно при беге, когда люди пытаются резко затормозить.
- Возникает после сильного удара по передней поверхности колена тяжелым предметом. Типично для повреждений на производстве и автомобильных аварий.
Другие виды исследований
Достаточно часто, магнитно-резонансная томография назначается лишь для окончательного подтверждения диагноза травмы передней крестовой связки коленного сустава, поскольку процедура является достаточно дорогостоящей. В рамках первичной постановки диагноза и при отсутствии признаков осложненной патологии могут назначаться следующие виды исследований:
- Первичный приём. Врач травматолог собирает анамнез пострадавшего, фиксирует субъективные жалобы, производит визуальный осмотр колена с пальпации, проводит тест на выявление стабильности сустава;
- Рентгенография. Проводится в нескольких проекциях для базового анализа структуры костей колена и выявление переломов, трещин и так далее;
- Ультразвуковое исследование. Позволяет осуществить мониторинг внутрисуставной полости и состояния мягких тканей;
- Компьютерная томография. Базово визуализирует структуры коленного сустава, в том числе хрящи, связки и сухожилия;
- Артроскопия. Малоинвазивный способ хирургической диагностики с произведением пункции коленного сустава, введением во внутрисуставную полость соответствующего оборудования в виде артроскопа.
Стадии повреждения
В зависимости от того, какой процент волокон ПКС поврежден, различают три степени повреждения:
- Микроразрыв – симптомы выражены умеренно, нарушена целостность небольшого участка связки, необходимость в операции отсутствует, лечение в основном консервативное, последствий и осложнений, как правило, не бывает.
- Частичный разрыв – симптоматика более яркая, нарушается функция колена, повреждены до 50% волокон связки, лечение комплексное, если такая травма случается у спортсмена, то операция является обязательной.
- Полный разрыв – полностью нарушается анатомическая целостность связки, утрачивается опорная функция ноги, лечение только оперативное.
Повреждения спинного мозга у детей
Источник: https://sustavy-lechenie.ru/degenerativnye-izmeneniya-peredney-krestoobraznoy-svyazki-kolennogo-sustava/
Крестообразная связка коленного сустава
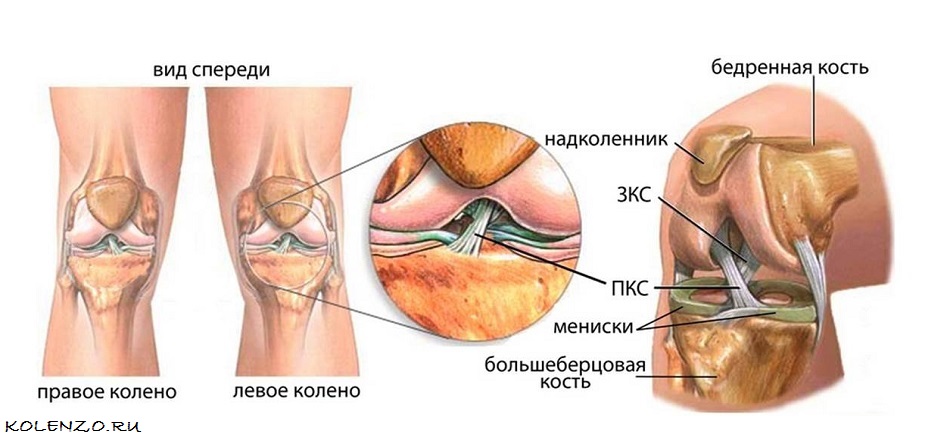
Крестообразные связки находятся в центральной части коленного сустава и являются одними из самых мощных связок колена. Они обеспечивают стабильность сустава и его правильное положение при движении, а также в периоды отдыха. Всего в коленном суставе находится две крестовидные связки – передняя и задняя.
На фото схематически представлено расположение самых основных связок коленного сустава
Передняя крестообразная связка
Передняя крестообразная связка (пкс) сверху прикрепляется к наружному мыщелку бедренной кости, опускаясь вниз, она крепится к углублению большеберцовой кости. В углублении большеберцовой кости часть волокон пкс соединяются с менисками. Эта связка удерживает голень от смещения вперед и внутрь.
Средняя длина связки околотрех сантиметров, а ширина — около девяти миллиметров.
ПКС состоит из коллагеновых волокон, которые практически не растягиваются. Эти волокна внутри связки закручены по спирали под углом в 110 градусов.
Кроме того, пкс содержитнервные окончания, которые сигнализируют о том, в каком положении находится коленный сустав.
В составе передней крестообразной связки выделяют два пучка: передневнутренний и задненаружный. Некоторые специалисты также утверждают о наличии еще и третьего – промежуточного пучка.
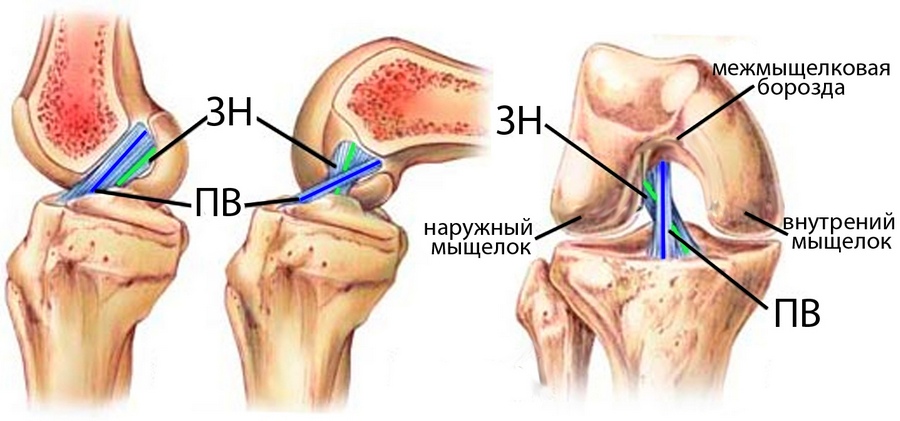
Передневнутренний пучок в полтора раза длиннее задненаружногои шире. При работе сустава пучки находятся в сложном взаимодействии. При разогнутом колене они почти параллельны друг другу. Если колено согнуть, то передневнутренний пучок удлиняется, а задненаружный — укорачивается.
ПКС практически лишена кровеносных сосудов.
ПКС подвержена растяжениям и разрывам больше, чем остальные связки. К наиболее распространенным причинам разрывов и растяжений связки относятся:
- отклонение голени наружу и внутрь (особенно часто встречается при игре в футбол, волейбол, гандбол, баскетбол);
- внешнее вращение голени;
- прямой удар по колену, бедру, голени;
- переразгибание колена;
- сильный удар верхней части голени сзади.
Как видно на фото, если смотреть спереди, переплетение передней и задней связки образуют крест, откуда и появилось такое их название
Задняя крестообразная связка
Задняя крестообразная связка (зкс) располагается за передней крестообразной. Если смотреть на них спереди – можно увидеть, что расположение этих связок образует крест, отсюда и такое название этих связок.
ЗКС не дает голени смещаться сзади.
Сверху зкс прикрепляется к внутреннему мыщелку бедренной кости, снизу — к углублению на большеберцовой кости.
Так само, как и передняя, задняя связка состоит из прочных коллагеновых волокон.
ЗКС состоит из трех пучков: передненаружного, задневнутреннего, пучок Хамфи (иногда его еще называют связкой Хамфи). Когда колено находится в разогнутом положении — передненаружный пучок расслаблен, а задневнутренний натянут, при согнутом колене оба пучка натягиваются. Пучок Хамфи прикрепляется к мениску.
Повреждения задней связки встречаются намного реже, чем передней. Порвать эту связку достаточно сложно. Однако такие травмы более тяжелые и сложные.
Самый распространенный механизм надрыва или разрыва зкс — удар по голени спереди, что бывает в дорожно-транспортных происшествиях, а также в спорте.
Обследование зкс непосредственно после травмы выполнить непросто — боль и отек будут мешать осмотру. Поэтому часто первичное лечение начинают с купирования боли (прикладывание холода, обезболивающие препараты), иммобилизации суставной области ортезом. После того, как пройдет острый период, станет возможным полноценное обследование.
Так выглядит надрыв задней связки
Повреждения крестообразных связок
Существуют следующие виды повреждений крестообразных связок коленного сустава:
- воспаление;
- растяжение;
- разрыв(в том числе и надрыв);
- отрыв от места крепления;
- патогенные изменения.
Дегенеративное заболевание, характеризующееся изменением связки на хрящевую ткань с последующим её окостенением называется лигаментоз крестообразных связок. С большой частотой встречается у спортсменов. Заболевание наиболее ярко проявляет себя в пожилом возрасте.
К причинам развития лигаментоза относятся:
- Частичный надрыв, растяжение связок, частая микротравматизация;
- Воспаление связки;
- Остеоартроз колена;
- Нарушение кровообращения;
- Нарушение метаболических процессов в коленном суставе;
- Пожилой возраст.
В условиях влияния на связки колена одного или нескольких перечисленных факторов организм старается компенсировать повреждение ткани. Происходит разрастание хряща, который постепенно заменяется костной тканью. Это приводит к образованию остеофитов. Впоследствии этого ограничивается подвижность в суставе и возникают болевые ощущения.
Деформация связок может происходить как в виде разволокнения, так и путем утолщения. Утолщения связок в медицине называется мукоидным заболеванием крестообразной связки. Разволокнения связок происходят впоследствии травм внутри сустава и могут закончится их растяжением, надрывом или разрывом.
Что касается такого повреждения, как разрыв, выделяют три степени такой травмы:
- 1-я степень – включает в себя малые растяжение и небольшие надрывы связок.Характеризуется такими симптомами, как боль, умеренное ограничение движений в коленном суставе, умеренным отеком колена;
- 2-я степень – включает частичные надрывы и не осложненные полные разрывы связок. Симптомы включают острую боль, отек колена, покраснение или синюшность суставной области, ограничение движения, иногда может возникать нестабильности в суставной области;
- 3-я степень – полный разрыв, который сопровождается травмами других суставных элементов (сухожилий, менисков). К симптомам относятся выраженная боль, отек, полное ограничение движений, нестабильность суставной области.
Травмирование связок часто сопровождается отеком суставной области
Диагностика
Диагностика травмы состоит из уточнения доктором механизма травмирования, симптомов, осмотра, а также, при необходимости, аппаратного исследования.
Обследование включает в себя проведение комплекса тестов, которые укажут на травму связочного аппарата. К таким тестам относятся:
- Тест переднего выдвижного ящика. Нижняя конечность поднята над кушеткой, голень согнута в суставной области. Доктор тянет большеберцовую кость к себе. После этого ощущается смещаемость, нехарактерная для здоровой ноги;
- Пивот-шифт тест. Левую руку исследователь устанавливает на большеберцовую кость близко к суставной области, толкает внутрь. Правой рукой тянут стопу в противоположную сторону. При травме не ощущается сопротивления движению врача;
- Лахман-тест. Исследуют ногу, согнутую под небольшим углом всуставной области. Смещают голень вниз, сравнивают расстояние со второй конечностью. Разница в 3–5 мм указывает на травму.
Для подтверждения диагноза могут назначить аппаратное исследование – рентген, узи или мрт.
Магнитно-резонансная томография считается наиболее информативным и точным методом диагностики. При травмировании она указывает на ангуляцию связки – сгибание, нехарактерное для нормального положения.
В то же время ангуляцию можно рассмотреть и с помощью узи. При чем, этот метод будет дешевле и менее вредным для здоровья.
Рентген наименее информативен для исследования травм связок.
Следует отметить, что лечение при травмах связок не всегда производится посредством операции. Она необходима только в том случае, если травма спровоцировала нестабильность суставной области, и консервативным методом ее устранить не удастся. Такие травмы, как растяжения и надрывы, успешно лечатся медикаментозно.
При травме связок первое, что необходимо сделать – уложить больного, обеспечить для ноги покой, приложить к суставной области холод. Для обезболивания при сильных болевых ощущениях можно воспользоваться нестероидными противовоспалительными препаратами (Ибупрофен, Кетопрофен, Диклофенак).
Узи исследование суставной области
Источник: https://ZdoroVot.ru/koleno/krestoobraznie-svyazki-kolena.html