Как правильно делать искусственное дыхание. Техника выполнения искусственной вентиляции легких
Необратимые процессы в организме из-за отсутствия дыхания приводят к смерти через 5-6 минут. Умея делать искусственное дыхание, вы сможете спасти чью-то жизнь.
Причин остановки дыхания много, наиболее распространенными из них являются: попадание в дыхательные пути инородных предметов, обмороки и потери сознания, поражения электрическим током, отравления, ожоги, обморожения, солнечные и тепловые удары, инсульты и инфаркты.
Механизм искусственного дыхания
Как известно, насыщение крови человека кислородом и выведение из нее углекислого газа осуществляется исключительно за счет процесса дыхания.
Воздух, поступая в легкие, заполняет собой альвеолы (легочные пузырьки), пронизанные огромным количеством мельчайших кровеносных сосудов.
Именно в альвеолах происходит газообмен – передача кислорода из воздуха в кровь и отвод из крови в воздух углекислого газа.
Без постоянного снабжения организма кислородом его жизнедеятельность невозможна, поскольку кислород является основным компонентом окислительных процессов.
В случае остановки дыхания очень важно как можно скорее приступить к выполнению искусственной вентиляции легких.
Способы выполнения искусственного дыхания делятся на аппаратные и ручные. И хотя ручные способы вентиляции легких более трудозатратные и менее эффективные в сравнении с аппаратными, у них имеется существенное преимущество.
Не нуждаясь в специальных приспособлениях и приборах, они могут выполнятся без промедления, в любом месте и практически любым человеком.
Механизм воздействия искусственного дыхания на организм человека заключается в следующем: поступающий в легкие воздух хоть и перенасыщен углекислым газом и содержит очень мало так необходимого для жизнедеятельности кислорода, однако, заполняя собой их объем, он раздражает нервные окончания, которыми усеяна вся поверхность легких.
Нервные импульсы, поступая в дыхательный центр головного мозга, стимулируют выработку ответных электрических импульсов, заставляющих мышцы диафрагмы сокращаться и расслабляться, тем самым стимулируя дыхательный процесс.
В результате проведения искусственной вентиляции легких во многих случаях удается восстановить самостоятельное дыхание больного или пострадавшего.
Часто вместе с отсутствием дыхания наблюдается остановка работы сердца человека.
В этом случае вместе с искусственным дыханием необходимо выполнять массаж сердца.
Подготовка к выполнению искусственного дыхания
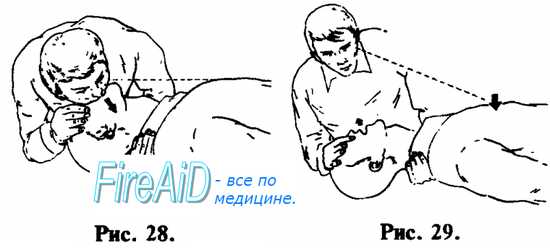
Первым делом убедитесь в отсутствии у человека самостоятельного дыхания. Положив свою руку на грудную клетку пострадавшего, поднесите свое ухо к его рту.
Отсутствие движения грудной клетки и воздуха, выдыхаемого изо рта, укажут на отсутствие дыхания.
При наличии под рукой небольшого зеркала процедура проверки дыхательной активности заметно упрощается.
Поднеся его ко рту больного, подождите 10-15 секунд. Если поверхность зеркала не запотела и осталась чистой – дыхание отсутствует.
Расстегнув ворот рубашки или блузки, стесняющей дыхание, ослабив брючной ремень или пояс платья, уложите больного спиной на горизонтальную поверхность пола или стола.
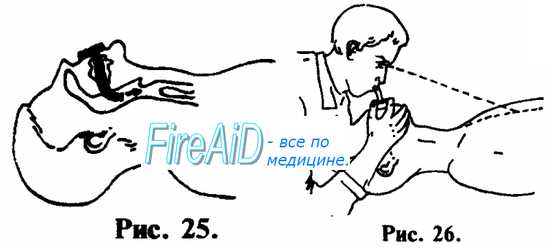
Подложив ладонь одной руки под его затылок, ладонью другой руки надавите на лоб, максимально запрокинув голову больного или пострадавшего назад так, чтобы его подбородок оказался на одной линии с шеей.
Для чего это нужно? Когда голова расположена подобным образом, рот человека оказывается раскрытым, а язык смещен в сторону от входа в гортань, обеспечивая беспрепятственное поступление воздуха в легкие.
Чтобы зафиксировать положение головы, под лопатки человека подложите валик из свернутой одежды.
Обязательно убедитесь в проходимости дыхательных путей пострадавшего! В случае нахождения во рту и в глотке посторонних предметов (крови, слизи, грязи и т. д.) удалите их, намотав на палец платок или часть одежды.
Для этого голову и плечи человека поверните в сторону, после чего снова придайте им исходное положение.
Для лучшего дренажа дыхательных путей выдвиньте нижнюю челюсть больного вперед, расположив позади углов нижней челюсти четыре пальца каждой руки, упершись большими пальцами в ее края.
Выполнение искусственной вентиляции легких
Накрыв рот больного чистым носовым платком, куском бинта или марли, сделайте глубокий вдох, а затем, охватив своим ртом рот пострадавшего и зажав пальцами его нос, энергично выдохните воздух в рот человека, находящегося без дыхания.
После этого нужно освободить рот и нос пострадавшего, отклонившись назад и выпрямившись для нового вдоха. Приподнявшаяся от поступившего воздуха грудная клетка больного должна плавно опуститься, производя пассивный выдох.
Интервал между вдуваниями воздуха при искусственной вентиляции легких должен составлять около 5 секунд, в случае выполнения искусственного дыхания ребенку, он уменьшается до 3-4 секунд.
Проводя вентиляцию легких ребенка, выполняйте выдох, охватывая его и рот, и нос. В случае сжатия челюстей у взрослого больного вследствие судороги или спазма, искусственное дыхание выполняйте способом «изо рта в нос».
Следите за тем, чтобы во время вдувания воздуха грудная клетка пострадавшего приподнималась вверх. Если этого не происходит, определите причину непроходимости дыхательных путей.
Возможно, в гортань больного попал посторонний предмет или в процессе реанимационных мероприятий изменилось положение его головы и тела.
Никогда не сдавайтесь! Продолжайте выполнять искусственное дыхание до прибытия квалифицированной медицинской помощи.
В случае появления у больного первых признаков самостоятельного дыхания, не прекращайте искусственную вентиляцию. Измените частоту вдуваний воздуха, подстроившись под ритм его дыхания.
Результатом вашего самоотверженного труда станет появление глубокого самостоятельного дыхания у человека и порозовение кожи его лица.
Источник: https://goodmaster.com.ua/zdorove/kak-pravilno-delat-iskusstvennoe-dyhaniye.html
Искусственная вентиляция легких – описание методики, подключение и отключение от аппарата, осложнения
При нарушении дыхания у больного проводится искусственная вентиляция легких или ИВЛ.
Ее применяют, когда пациент не может самостоятельно дышать или когда лежит на операционном столе под анестезией, которая вызывает нехватку кислорода. Выделяют несколько видов ИВЛ – от простой ручной до аппаратной.
С первой может справиться практически любой человек, вторая – требует понимания устройства медицинского оборудования.
В медицине под ИВЛ понимают искусственное вдувание воздуха в легкие с целью обеспечения газообмена между окружающей средой и альвеолами.
Применяться искусственная вентиляция может в качестве меры реанимации, когда у человека серьезные нарушения самостоятельного дыхания, или в качестве средства для защиты от нехватки кислорода.
Последнее состояние возникает при анестезии или заболеваниях спонтанного характера.
Формами искусственной вентиляции являются аппаратная и прямая. Первая использует газовую смесь для дыхания, которая закачивается в легкие аппаратом через интубационную трубку. Прямая подразумевает ритмичные сжимания и разжимания легких для обеспечения пассивного вдоха-выдоха без использования аппарата. Если применяется «электрическое легкое», мышцы стимулируются импульсом.
Для проведения искусственной вентиляции и поддержания нормального функционирования легких существуют показания:
- внезапное прекращение кровообращения;
- механическая асфиксия дыхания;
- травмы грудной клетки, мозга;
- острое отравление;
- резкое снижение артериального давления;
- кардиогенный шок;
- астматический приступ.
Интубационную трубку аппарата искусственной вентиляции вставляют в легкие пациента в операционной или после доставки из нее в отделение интенсивной терапии или палату наблюдения за состоянием больного после наркоза. Целями и задачами необходимости ИВЛ после операции считаются:
- исключение откашливания мокроты и секрета из легких, что снижает частоту инфекционных осложнений;
- уменьшение потребности в поддержке сердечно-сосудистой системы, снижение риска нижнего глубокого венозного тромбоза;
- создание условий для питания через трубку для снижения частоты расстройства ЖКТ и возвращения нормальной перистальтики;
- снижение отрицательного влияния на скелетную мускулатуру после длительного действия анестетиков;
- быстрая нормализация психических функций, нормализация состояния сна и бодрствований.
При пневмонии
Если у больного возникает тяжелая пневмония, это быстро приводит к развитию острой дыхательной недостаточности. Показаниями применения искусственной вентиляции при этой болезни считаются:
- нарушения сознания и психики;
- снижение артериального давления до критического уровня;
- прерывистое дыхание более 40 раз в минуту.
Проводится искусственная вентиляция на ранних стадиях развития заболевания, чтобы увеличить эффективность работы и снизить риск летального исхода. ИВЛ длится 10-14 суток, через 3-4 часа после ввода трубки делают трахеостомию.
Если пневмония носит массивный характер, ее проводят с положительным давлением к концу выдоха (ПДКВ) для лучшего распределения легких и уменьшения венозного шунтирования.
Вместе с вмешательством ИВЛ проводится интенсивная терапия антибиотиками.
Подключение ИВЛ при лечении инсульта считается реабилитационной мерой для больного и назначается при показаниях:
- внутреннее кровотечение;
- поражение легких;
- патология в области дыхательной функции;
- кома.
При ишемическом или геморрагическом приступе наблюдается затрудненное дыхание, которое восстанавливается аппаратом ИВЛ с целью нормализации утраченных функций мозга и обеспечения клеток достаточным количеством кислорода. Ставят искусственные легкие при инсульте на срок до двух недель. За это время проходит изменение острого периода заболевания, снижается отечность мозга. Избавиться от ИВЛ нужно по возможности, как можно раньше.
Виды ИВЛ
Современные методы искусственной вентиляции разделяют на две условные группы. Простые применяются в экстренных случаях, а аппаратные – в условиях стационара. Первые допустимо использовать при отсутствии у человека самостоятельного дыхания, у него острое развитие нарушения ритма дыхания или патологический режим. К простым методикам относят:
- Изо рта в рот или изо рта в нос – голову пострадавшего запрокидывают назад до максимального уровня, открывают вход в гортань, смещают корень языка. Проводящий процедуру становится сбоку, рукой сжимает крылья носа больного, отклоняя голову назад, другой рукой держит рот. Глубоко вдохнув, спасатель плотно прижимает губы ко рту или носу больного и резко энергично выдыхает. Больной должен выдохнуть за счет эластичности легких и грудины. Одновременно проводят массаж сердца.
- Использование S-образного воздуховода или мешка Рубена. До из применения у больного нужно очистить дыхательные пути, после чего плотным образом прижать маску.
Режимы ИВЛ в реанимации
Аппарат искусственного дыхания применяется в реанимации и относится к механическому методу ИВЛ. Он состоит из респиратора и интубационной трубки или трахеостомической канюли.
Для взрослого и ребенка применяют разные аппараты, отличающиеся размером вводимого устройства и настраиваемой частотой дыхания.
Аппаратная ИВЛ проводится в высокочастотном режиме (более 60 циклов в минуту) с целью уменьшения дыхательного объема, снижения давления в легких, адаптации больного к респиратору и облегчения притока крови к сердцу.
Методы
Высокочастотная искусственная вентиляция делится на три способа, применяемые современными врачами:
- объемная – характеризуется частотой дыхания 80-100 в минуту;
- осцилляционная – 600-3600 в минуту с вибрацией непрерывного или прерывистого потока;
- струйная – 100-300 в минуту, является самой популярной, при ней в дыхательные пути с помощью иглы или тонкого катетера вдувается кислород или смесь газов под давлением, другие варианты проведения – интубационная трубка, трахеостома, катетер через нос или кожу.
Помимо рассмотренных способов, отличающихся по частоте дыхания, выделяют режимы ИВЛ по типу используемого аппарата:
- Автоматический – дыхание пациента полностью подавлено фармакологическими препаратами. Больной полностью дышит при помощи компрессии.
- Вспомогательный – дыхание человека сохраняется, а подачу газа осуществляют при попытке сделать вдох.
- Периодический принудительный – используется при переходе от ИВЛ к самостоятельному дыханию. Постепенное уменьшение частоты искусственных вдохов заставляет пациента дышать самому.
- С ПДКВ – при нем внутрилегочное давление остается положительным по отношению к атмосферному. Это позволяет лучше распределять воздух в легких, устранять отеки.
- Электростимуляция диафрагмы – проводится через наружные игольчатые электроды, которые раздражают нервы на диафрагме и заставляют ее ритмично сокращаться.
Аппарат ИВЛ
В режиме реанимации или постоперационной палате используется аппарат искусственной вентиляции легких. Это медицинское оборудование нужно для подачи газовой смеси из кислорода и сухого воздуха в легкие. Используется принудительный режим с целью насыщения клеток и крови кислородом и удаления из организма углекислого газа. Существует несколько разновидностей аппаратов ИВЛ:
- по виду применяемого оборудования – интубационная трубка, трахеостома, маска;
- по применяемому алгоритму работы – ручной, механический, с нейроконтролируемой вентиляцией легких;
- по возрасту – для детей, взрослых, новорожденных;
- по приводу – пневмомеханический, электронный, ручной;
- по назначению – общего, специального;
- по применяемой сфере – отделение интенсивной терапии, реанимации, послеоперационное отделение, анестезиологии, новорожденных.
Техника проведения искусственной вентиляции легких
Для выполнения искусственной вентиляции врачи используют аппараты ИВЛ. После осмотра больного доктор устанавливает частоту и глубину вдохов, подбирает газовую смесь.
Газы для постоянного дыхания подаются через шланг, связанный с интубационной трубкой, аппарат регулирует и держит под контролем состав смеси. Если используется маска, закрывающая нос и рот, аппарат снабжается сигнализационной системой, оповещающей о нарушении процесса дыхания.
При длительной вентиляции интубационная трубка вставляется в отверстие через переднюю стенку трахеи.
Проблемы в ходе искусственной вентиляции легких
После установки аппарата искусственной вентиляции и в ходе его функционирования могут возникнуть проблемы:
- Наличие борьбы пациента с аппаратом ИВЛ. Для исправления устраняют гипоксию, проверяют положение вставленной эндотрахеальной трубки и саму аппаратуру.
- Десинхронизация с респиратором. Приводит к падению дыхательного объема, неадекватной вентиляции. Причинами считаются кашель, задержка дыхания, патологии легких, спазмы в бронхах, неправильно установленный аппарат.
- Высокое давление в дыхательных путях. Причинами становятся: нарушение целостности трубки, бронхоспазмы, отек легких, гипоксия.
Отлучение от искусственной вентиляции легких
Применение ИВЛ может сопровождаться травмами из-за повышенного давления, пневмонии, снижения работы сердца и прочих осложнений. Поэтому важно прекратить искусственную вентиляцию как можно быстрее с учетом клинической ситуации. Показанием для отлучения является положительная динамика выздоровления с показателями:
- восстановление дыхания с частотой менее 35 в минуту;
- минутная вентиляция сократилась до 10 мл/кг или меньше;
- у пациента нет повышенной температуры или инфекции, апноэ;
- показатели крови стабильны.
Перед отлучением от респиратора проверяют остатки мышечной блокады, сокращают до минимума дозу успокаивающих препаратов. Выделяют следующие режимы отлучения от искусственной вентиляции:
- тест на спонтанное дыхание – временное отключение аппарата;
- синхронизация с собственной попыткой вдоха;
- поддержка давления – аппарат подхватывает все попытки вдоха.
Если у больного наблюдаются следующие признаки, его невозможно отключить от искусственной вентиляции:
- беспокойство;
- хронические боли;
- судороги;
- одышка;
- снижение дыхательного объема;
- тахикардия;
- повышенное давление.
Последствия
После использования аппарата ИВЛ или другого метода искусственной вентиляции не исключены побочные эффекты:
- бронхиты, пролежни слизистой бронхов, свищи;
- пневмония, кровотечения;
- снижение давления;
- внезапная остановка сердца;
- мочекаменная болезнь;
- психические нарушения;
- отек легких.
Осложнения
Не исключены и опасные осложнения ИВЛ во время применения специального аппарата или длительной терапии при помощи него:
- ухудшение состояния больного;
- потеря самостоятельного дыхания;
- пневмоторакс – скопление жидкости и воздуха в плевральной полости;
- сдавливание легких;
- соскальзывание трубки в бронхи с образованием раны.
Видео
Источник: https://sovets.net/12544-iskusstvennaya-ventilyaciya-legkih.html
Что такое искусственная вентиляция легких, техника проведения
Если у человека в силу каких-то обстоятельств нарушено дыхание, то ему проводится искусственная вентиляция лёгких.
Такая техника используется, когда больной не может сам дышать, а также во время проведения хирургического вмешательства. В этом случае из-за анестезии нарушается поступление кислорода в организм. ИВЛ может быть как простой ручной, так и аппаратной.
Первая доступна почти каждому человеку, а для проведения второй необходимы знания устройства медицинских приборов.
Механизм ИВЛ
Искусственная вентиляция лёгких подразумевает принудительное вдувание газовой смеси в лёгкие, для нормализации газообмена внешней средой и альвеолами.
Такая техника может применяться при реанимационных мероприятиях, когда у пациента нарушено самостоятельное дыхание, и для защиты организма от недостаточности кислорода.
Последние случаи нередко бывают при проведении анестезии или же при спонтанных, острых патологиях.
ИВЛ может быть аппаратной и прямой. В первом случае для вдыхания применяется специальная газовая смесь, которую вдувают в лёгкие принудительно через интубационнную трубочку.
При прямой вентиляции больному делают непрямой массаж лёгких, за счёт чего они сжимаются и разжимаются.
Помимо этого применяется так называемое «электрическое лёгкое» в этом случае вдохи и выдохи стимулируются электрическим импульсом.
Разновидности ИВЛ
Есть две техники проведения искусственной вентиляции. Простую проводят в экстренных ситуациях, а аппаратная может проводиться только в больнице, в отделении реанимации. Простые методики может освоить практически каждый человек, для проведения таких манипуляцией не требуется специальных медицинских знаний. К простым способам проведения ИВЛ относятся:
- Вдувание воздуха в рот или в нос. Больного удобно укладывают и голову максимально запрокидывают назад. В таком положении гортань максимально открывается и основание языка не препятствует прохождению воздуха. Человек, который оказывает помощь, становится рядом с больным, прикрывает ему нос пальцами и, плотно прижав губы к губам больного, начинает активно вдувать воздух. Одновременно с этим почти всегда делают непрямой массаж сердца. Человек выдыхает благодаря эластичности тканей лёгких и грудины;
- Может быть использован специальный воздуховод или же мешок Рубена. Для начала дыхательный тракт больного хорошо очищают, затем плотно прикладывают маску.
Отделение искусственной вентиляции лёгких рассчитано на оказание помощи больным, у которых нарушено самостоятельное дыхание. В отделении используются специальные аппараты, к которым подключают пациентов. Такие аппараты состоят из особого респиратора и интубационной трубочки, в некоторых случаях используется трахеостомическая канюля.
Для взрослых и детей используют различные аппараты искусственного дыхания. Тут отличаются параметры характеристики устройства и частота дыхания. Аппаратную вентиляцию всегда проводят в особом высокочастотном режиме, за одну минуту выходит больше 60 циклов. Это необходимо для уменьшения объёма лёгких, понижения давления в органах дыхания и улучшения притока крови к лёгким.
Показания
Методики искусственной вентиляции лёгких применяются в тех случаях, когда состояние людей тяжёлое и самостоятельное дыхание затруднено или отсутствует вовсе. Основными показаниями к выполнению ИВЛ являются:
- Спонтанное прекращение кровообращения;
- Асфиксия;
- Тяжёлые травмы головы и грудины;
- Тяжёлое отравление;
- Значительное понижение артериального давления;
- Приступ астмы;
- Кардиогенный шок;
- Продолжительная операция.
Чаще всего к проведению вентиляции прибегают при продолжительных хирургических операциях.
В этом случае через аппарат в организм человека попадает не только кислород, но и специальные газы, которые нужны для поддержания анестезии и обеспечения некоторых функция органов.
К ИВЛ прибегают во всех случаях, когда нарушается работа лёгких. Нередко это происходит при пневмонии, тяжёлых патологиях сердца и головы, а также в результате несчастного случая.
Особенности проведения после операции
Искусственную вентиляцию лёгких после операции могут начать проводить ещё в операционном отделении или же в отделении интенсивной терапии. Основными целями ИВЛ после операции являются:
- Исключение откашливания больным слизи из лёгких, что уменьшает вероятность осложнений;
- Снижает необходимость поддержания сердечно-сосудистой системы и уменьшает вероятность развития нижнего венозного тромбоза;
- Помогает создать оптимальные условия для питания больного через трубочку. Это позволяет снизить вероятность расстройства пищеварительных органов и улучшает перистальтику;
- Уменьшает отрицательное воздействие на мускулатуру скелета, что особенно актуально после продолжительной анестезии.
Искусственная вентиляция помогает нормализовать периоды сна и бодрствования, а также нормализует некоторые психические функции.
Особенности проведения при воспалении лёгких
Последствием тяжело протекающей пневмонии может стать острая дыхательная недостаточность. Основными показаниями к подключению больного пневмонией к аппарату ИВЛ являются такие состояния:
- Заметные нарушения сознания и иногда психики;
- Понижение артериального давления до опасных отметок;
- Дыхание нестабильное, больше 40 циклов за минуту.
Проводят искусственную вентиляцию на начальных стадиях болезни. Это позволяет снизить вероятность летального исхода. Продолжительность её проведения может составлять от 10 до 14 суток.
Спустя 3 часа после ввода интубационной трубочки в лёгкие, больному проводят трахеостомию. Если пневмония протекает очень тяжело, то к концу вдоха делают давление положительным.
Это помогает лучше расправить лёгочную ткань и снижает венозное шунтирование.
Особенности проведения при инсульте
При инсульте ИВЛ может быть проведена в качестве реабилитационного мероприятия. Такая процедура назначается при следующих показаниях:
- При поражении лёгочной ткани;
- При подозрении на внутреннее кровотечение;
- При разных патологиях дыхательных органов;
- Если пациент находится в коматозном состоянии.
Если у больного наблюдается приступ, то дыхание сильно затрудненно. В том случае аппарат ИВЛ помогает восстановить клеточки мозга и обеспечивает организм достаточным объёмом кислорода.
При инсульте искусственное вентилирование лёгких может продолжаться до 2 недель. За этот период обычно острая фаза болезни проходит, и отёчность головного мозга уменьшается.
Затягивать ИВЛ нельзя, больного отключают от аппарата при первой возможности.
Методики
Высокочастотную вентиляцию лёгких можно проводить тремя способами. Врач определяет целесообразность проведения той или иной методики в зависимости от состояния пациента:
- Объёмная. В этом случае частота дыхания больного составляет 80-100 циклов за минуту.
- Осцилляционная. Более 600 циклов за минуту. При этом чередуется прерывный и непрерывный поток.
- Струйная. Не больше 300 за минуту. Эта методика является наиболее распространённой. В этом случае в дыхательный тракт вдувается чистый кислород или особая смесь газов через тоненькую трубочку. Может быть использована интубационная трубочка или трахеостома.
Помимо этого разделяют методы проведения ИВЛ по виду применяемого аппарата.
- Автоматический. При этом методе дыхание пациента осуществляется за счёт лекарственных препаратов. Больной дышит только за счёт компрессии;
- Вспомогательный. Здесь дыхание сохранено, а подача кислорода или смеси газов производится на вдохе;
- Периодический принудительный. Эта методика применяется при переходе от ИВЛ к естественному дыханию. Со временем снижается частота искусственных вдохов, благодаря чему человек начинает дышать самостоятельно;
- С ПДКВ (положительным давлением к концу выдоха). В этом случае лёгочное давление остаётся положительным, по отношению к внешнему. За счёт этого кислород в лёгких лучше распределяется, и уменьшаются отёки;
- Электростимуляция. Здесь при помощи маленьких электродов раздражаются нервы на диафрагме, за счёт чего она активно сокращается.
Какой метод использовать в том или ином случае определяет врач реаниматолог или анестезиолог. Иногда один вид ИВЛ замещают со временем другим.
Какие проблемы возникают
Во время проведения аппаратной ИВЛ может возникнуть ряд проблем.
- Борьба больного с аппаратом. В этом случае устраняют гипоксию, поправляют все трубочки и проверяют работу аппарата;
- Несинхронное дыхание с аспиратором. Это приводит к понижению дыхательного объёма и плохой вентиляции. Причиной этого может быть бронхоспазм, задержка дыхания или некорректно установленный аппарат;
- Повышенное давление в органах дыхания. Возникает из-за отёка лёгочной ткани, гипоксии и нарушении строения трубочки.
За больным, подключённым к аппарату ИВЛ должен быть постоянный контроль. При нарушении дыхания трубочки поправляют, и аппарат настраивают на нужную частоту.
Негативные последствия
После выполнения искусственной вентиляции лёгких может возникнуть ряд негативных последствий.
- Бронхиты, свищи, а также небольшие пролежни в слизистой бронхов;
- Воспаление лёгких, нередко с лёгочным кровотечением;
- Понижение давления и спонтанная остановка сердца;
- Отёк лёгочной ткани;
- Нарушение мочеиспускания;
- Нарушения психического характера.
Искусственную вентиляцию лёгких делают по жизненным показаниям. Эта манипуляция показана при травмах головы и грудной клетки, а также при инсульте. Основным показанием являются продолжительные операции, при которых нарушается поступление кислорода в организм.
Источник: https://pulmono.ru/spravka/vypolneniye-iskusstvennoj-ventilyatsii-lyogkih
Искусственная вентиляция легких

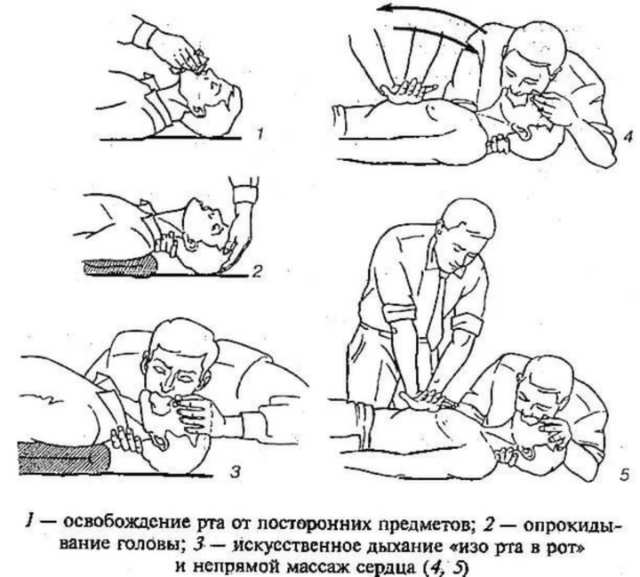
Для проведения искусственной вентиляции легких пострадавшего укладывают на твердую поверхность. Осматривают его рот, чтобы убедиться в том, что верхние дыхательные пути проходимы. Если во рту содержатся слизь, рвотные массы, песок или ил, нужно очистить от них ротовую полость.
Для этого пострадавшего поворачивают на бок, открывают ему рот, затем, обернув палец мягкой тканью, очищают полость рта. Расстегивают воротник, снимают пояс, галстук и другую стесняющую движения одежду. Это делают очень быстро, чтобы не терять драгоценного времени.
Искусственная вентиляция легких
При осмотре нужно учитывать и следующее. Пострадавший чаще всего лежит на спине. В таком положении язык западает, закрывая вход в гортань. При этом воздух в легкие пройти не может. Чтобы не допустить этого осложнения, следует максимально запрокинуть голову пострадавшего назад.
В таком положении корень языка отойдет вперед, открывая доступ к дыхательным путям. В целях фиксации головы в таком положении под плечи и шею пострадавшего подкладывают валик из одежды или руку.
После описанной подготовки проводят искусственную вентиляцию легких по способу изо рта в рот с использованием воздухопровода, изо рта в нос или по способу Сильвестра-Броша.
Искусственная вентиляция легких по способу изо рта в рот
Пострадавший лежит на спине. Оказывающий помощь становится сбоку от него. Одну руку подкладывает ему под шею, чтобы голова была максимально запрокинута назад, другой рукой зажимает ноздри.
Затем делает глубокий вдох, несколько задерживает дыхание, плотно прижимает свой рот ко рту пострадавшего и резко выдыхает в него воздух. Это он делает до тех пор, пока грудь пострадавшего не начнет подниматься. В течение 1 минуты нужно сделать 16-18 активных вдохов (выдохов). Процедуру выполняют до возобновления самостоятельного дыхания.
Искусственную вентиляцию легких по способу изо рта в рот иногда проводят через марлю или носовой платок, но при этом снижается ее эффективность: в легкие попадает 200-300мл воздуха (при обычном выполнении – 1000-1500мл).
Искусственная вентиляция легких по способу изо рта в рот
с использованием трубки-воздухопровода
Пострадавшего укладывают на спину, под плечи и шею подкладывают куртку или другой предмет, чтобы голова была запрокинута назад. Затем в рот между языком и нёбом на глубину 8-10см вводят трубку – воздухопровод. Далее одной рукой пострадавшему зажимают ноздри, другой – оттягивают нижнюю челюсть.
Оказывающий помощь делает глубокий вдох, задерживает дыхание, плотно прижимает свой рот к трубке-воздухопроводу и вдувает в нее воздух. При падании воздуха в легкие грудная клетка начнет подниматься. За 1 минуту делают 16—18 вдохов-выдохов.
Искусственная вентиляция легких по способу изо рта в нос
Техника проведения искусственной вентиляции легких по способу изо рта в нос такая же, как и при искусственной вентиляции по способу изо рта в рот.
Разница состоит только в том, что зажимают рот пострадавшего и нагнетают воздух через нос.
При правильном выполнении и своевременном проведении реанимации у пострадавшего возобновится самостоятельно дыхание и на сонной артерии появится пульс.
Искусственная вентиляция легких по способу Сильвестра-Броше
Такая искусственная вентиляция легких проводится при сильном повреждении области лица. Пострадавший лежит на спине. Оказывающий помощь становится на колени или присаживается у его изголовья.
Берет руки пострадавшего за лучезапястные суставы и заводит за голову. Затем быстро возвращает их в исходное положение (вдоль туловища), крепко прижимая к грудной клетке. Упражнение повторяют до тех пор, пока не появится самостоятельное дыхание.
Если челюсти пострадавшего сжаты, и рот при запрокидывании головы назад не открывается, нужно попытаться разомкнуть челюсти. Для этого указательными пальцами нащупывают угол нижней челюсти и большими пальцами надавливают на подбородок.
Для фиксации челюстей разомкнутом положении между зубами подкладывают кусок резины или вставляют деревянную палочку, ткань, сложенную в несколько слоев. Чтобы прокладка не выпала, к ней справа и слева привязывают тесемки, проводят их под ушами и закрепляют на затылке.
Источник: http://todid.ru/help/62-iskusstvennaya-ventilyaciya-legkih.html
Какие действия нужно выполнять при проведении искусственного дыхания
Действия реанимационного характера проводятся при признаках клинической смерти у пострадавшего. Они включают в себя восстановление дыхания, а также приток крови к сердечной мышце путем проведения искусственного дыхания и непрямого массажа сердца. Эти две реанимационные методики, как правило, используются комплексно.
Первая реанимационная помощь оказывается очевидцами трагедии, поэтому каждый должен знать, какие действия выполняются при проведении искусственного дыхания, а также основные правила восстановления функций сердечной мышцы.
Причины и симптоматика
Главное в реанимационных действиях – не допустить необратимых изменений в клетках головного мозга. Поэтому мероприятия начинают проводить сразу же после диагностики клинической смерти.
Около 5 минут организм еще продолжает жизнедеятельность в привычном режиме, поэтому последствия остановки кровообращения и дыхания можно свести к минимуму. Если помощь пострадавшему будет предоставлена позже, шансов на спасение будет мало: начнется отмирание мозга на клеточном уровне. Последствия этого процесса обратить уже нельзя.
Действия реанимационного характера проводят до приезда медицинского персонала или до проявлений признаков жизни у пострадавшего.
Действия в виде искусственного дыхания и непрямого массажа сердца проводятся как последствие таких причин:
Применение реанимационных действий запрещено, если зафиксированы следующие виды травмирования:
- Повреждения головного мозга из-за тяжелой травмы черепной коробки;
- Перелом костей грудины.
Сердечно-легочная реанимация начинается, если у пострадавшего наблюдаются такие симптомы:
- Обморочное состояние;
- Отсутствие пульсации на сонной артерии (с левой стороны подбородка);
- Нет дыхания;
- Расширенные зрачки;
- Судороги;
- Нерегулярные инстинктивные вздохи, которые вызывают судороги;
- Кожные покровы приобретают «землистый» цвет.
Последовательность действий при выполнении искусственного дыхания
Как только будут зафиксированы симптомы клинической смерти, спасатель начинает действовать по такой схеме:
- Проверить дыхательные пути на наличие инородных тел;
- Расположить пострадавшего на ровной горизонтальной поверхности;
- При наличии сердцебиения и отсутствия дыхания, выполняется только искусственное дыхание;
- При отсутствии двух показателей отсутствия жизнедеятельности применяется как искусственное дыхание, так и непрямой массаж сердца.
Проведение искусственного дыхания позволяет использовать несколько методов:
- Рот в рот;
- Изо рта в нос;
- Комбинированный метод, когда искусственная вентиляция лёгких проводится через нос и рот одновременно;
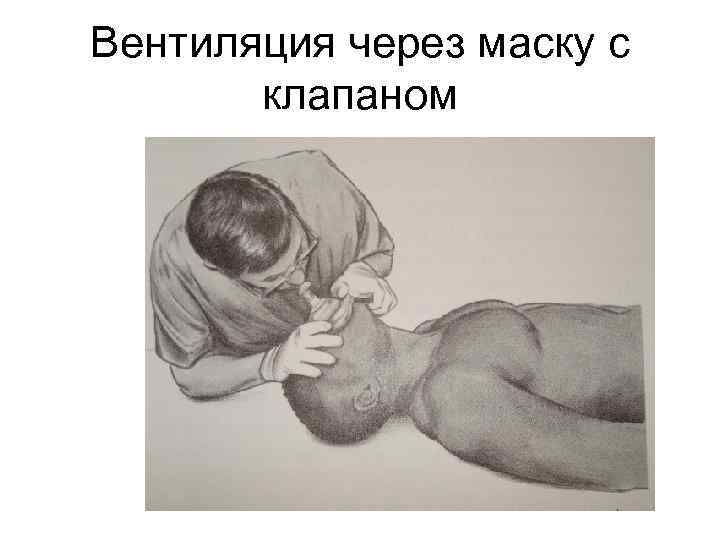
- Применение специальных масок для ивл;
- Аппаратный метод.
Рассмотрим правила проведения искусственного дыхания всеми перечисленными выше методами.
Рот в рот
Самый известный метод, который чаще всего и используют при ивл. Проводят его в такой последовательности:
- Обеспечить пострадавшему горизонтальное положение на ровной твердой поверхности;
- Положить ему под голову скрученный из одежды валик, чтобы зафиксировать положение тела;
- В случае необходимости очистить дыхательные пути;
- Зажать человеку нос;
- На губы положить салфетку или марлю;
- Набрать в легкие максимально возможное количество воздуха и выдуть его в рот пострадавшему;
- Как только грудная клетка человека поднимется, нужно дать ему возможность пассивно выдохнуть полученный воздух (повернув его голову в сторону);
- Максимальное количество вдыхаемого спасателем воздуха делает возможным проводить 12 вдохов в минуту для успешности реанимационных действий.
Рот в нос
Данная методика применяется в том случае, если у потерпевшего есть явное травмирование челюстных костей, или же разжать челюсть не представляется возможным.
- Очистить полость носа от слизи и крови;
- Голову потерпевшего наклонить назад;
- Одну руку зафиксировать на лбу, а второй обхватить нижнюю челюсть так, чтобы рот оставался закрытым;
- На нос положить салфетку или бинт;
- Набрать в легкие максимальное количество воздуха и, обхватив нос пострадавшего губами, сделать в него выдох.
Ртом через нос и рот одновременно
Методика используется для реанимации новорожденного и ребенка до года.
Спасатель обхватывает ртом область носа и рта малыша и делает глубокий выдох, предварительно набрав в свои легкие максимальное количество воздуха.
Аппаратные методы, маски и резиновый воздуховод применяют при ивл только в том случае, если спасатель обладает специальными навыками.
Специфика слр
Лучше всего, если есть возможность выполнять сердечно-легочную реанимацию вдвоем. В этом случае один спасатель должен делать вдох в легкие пострадавшего, а второй – реанимировать функцию сердечных сокращений.
В этом случае схема слр выглядит так: 4 надавливания на область грудной клетки с последующим вдуванием воздуха.
Если спасатель один, он должен провести 15 надавливаний, после которых следуют 2 вдувания.
Последовательность действий при непрямом массаже сердца
Для того чтобы восстановить функцию сердцебиения, нужно провести непрямой массаж сердца.
Рассмотрим, какие действия выполняются при непрямом массаже сердца.
В первую очередь нужно визуально разделить грудь на 3 области. В то место, где располагается граница между нижней и средней частью производится перикардиальный удар. В этой же области проводят надавливания при непрямом массаже сердца.
Что такое перикардиальный удар? Это сильное механическое воздействие в область сердца с целью восстановления его функций.
Для его проведения руку сжимают в кулак и бьют в обозначенную область.
В большинстве случаев правильно выполненный перикардиальный удар восстанавливает работу дыхательных путей и функции сердца.
Если этого не произошло, незамедлительно приступают к проведению нмс.
Порядок проведения непрямого массажа сердца следующий:
- Уложить пострадавшего на ровную и твердую горизонтальную поверхность;
- Спасатель становится сбоку от пострадавшего;
- Важно правильно определить расположение рук: пальцы должны «смотреть» в сторону головы или живота;
- На правильно расположенную ладонь накрест кладут вторую руку;
- Последующее надавливание проводится только тогда, когда грудная клетка полностью выпрямится после воздействия предыдущего.
Оптимальным темпом непрямого массажа сердца взрослого считается 70 толчков в минуту. При этом ежеминутно нужно проверять пульс, реакцию на свет и наличие дыхания у пострадавшего. Лучшее соотношение количества надавливаний на грудную клетку и ивл составляет 2 к 30.
Особенности детского возраста
Сердечно-легочные действия реанимационного характера детям имеют некоторые отличия от оказания помощи взрослым пациентам.
Так, непрямой массаж сердца детям проводится только одной рукой. А в случае с новорожденными малышами – исключительно 2 пальцами.
Детям, которые не достигли 1 года, выполняют 120 нажатий на грудину в минуту, чередуя 1 вдох и 5 толчков.
Детям от года до 8 лет проводят порядка 100 нажатий. Чередования такие же: на 1 вдувание воздуха 5 толчков. Однако в этом возрасте грудную клетку нужно прогибать на 3-4 см.
Четко и последовательно проводимыми действиями реанимационного характера можно вывести из состояния клинической смерти и взрослого человека, и маленького ребенка.
Однако времени на размышления у спасателя нет. Поэтому изучить порядок действий при оказании неотложной реанимационной помощи нужно заранее.
Ведь всего 5-6 минут отделяют пострадавшего от необратимых последствий, которые приводят к смерти.
Источник: https://ProPomosch.ru/reanimatsiya-i-vosstanovlenie/provedenie-iskusstvennogo-dyhaniya
Искусственная вентиляция лёгких: техника проведения и осложнения
Что бы быстро вылечить кашель, бронхит, пневмонию и укрепить иммунитет нужно всего лишь…
При нарушении у больного дыхания проводится ИВЛ, или искусственная вентиляция легких (искусственное дыхание). Она применяется, когда больной не в состоянии дышать самостоятельно или когда он лежит под анестезией, вызывающей нехватку кислорода.
Есть несколько разновидностей ИВЛ – от обычной ручной вентиляция легких до аппаратной. С ручной может справиться почти любой человек, аппаратная требует понимания того, как устроено медицинское оборудование.
Это важная процедура, поэтому необходимо знать, как проводить ИВЛ, какова последовательность действий, сколько живут пациенты, подключенные к ИВЛ, а также в каких случаях процедура противопоказана, а в каких проводится.
Что такое ИВЛ
В медицине ИВЛ – это искусственное вдувание в легкие воздуха для обеспечения газообмена между альвеолами и окружающей средой.
Искусственная вентиляция применяется в том числе как мера реанимации, если у пациента серьезные нарушения дыхания, либо как средство защиты организма от недостатка кислорода.
Состояние нехватки кислорода появляется при болезнях спонтанного характера или при анестезии.Искусственная вентиляция имеет прямую и аппаратную форму.
Первая подразумевает сжимания/разжимания легких, обеспечивающие пассивные вдохи и выдохи без помощи аппарата. Аппаратная использует специальную газовую смесь, которая попадает в легкие через аппарат искусственной вентиляции (это своеобразные искусственные легкие).
Когда делают искусственную вентиляцию
Существуют следующие показания для искусственной вентиляции:
- Внезапная остановка кровообращения;
- Травмы мозга, грудной клетки;
- Механическая асфиксия дыхания;
- Острое отравление;
- Астматический приступ;
- Кардиогенный шок;
- Резкое снижение давления.
После операции
В легкие больного вставляют интубационную трубку устройства ИВЛ в операционной либо после доставки пациента в палату наблюдения после наркоза или отделение интенсивной терапии.
Целями ИВЛ после оперативного вмешательства считаются:
- Исключение откашливания секрета и мокроты из легких, снижающее частоту возникновений инфекционных осложнений;
- Создание условий, благоприятных для питания с помощью трубки, с целью нормализации перистальтики и снижения частоты возникновений расстройств ЖКТ;
- Снижение негативного воздействия на скелетную мускулатуру, возникающего после продолжительного действия анестетиков;
- Снижение риска глубокого нижнего венозного тромбоза, уменьшение необходимости поддержки сердечно-сосудистой системы;
- Ускоренная нормализация психических функций, а также нормализация состояния бодрствований и сна.
При пневмонии
При возникновении у больного тяжелой пневмонии может скоро развиться острая дыхательная недостаточность.
При данном заболевании показаниями к искусственной вентиляции считаются:
- Нарушения психики и сознания;
- Критический уровень артериального давления;
- Прерывистое дыхание чаще 40 раз/мин.
При инсульте
В лечении инсульта подключение ИВЛ является реабилитационной мерой.
Применять искусственную вентиляцию необходимо в случаях:
- Поражения легких;
- Внутреннего кровотечения;
- Патологии дыхательной функции организма;
- Комы.
При геморрагическом или ишемическом приступе у пациента затрудненное дыхание, восстанавливаемое аппаратом ИВЛ для обеспечения клеток кислородом и нормализации функций мозга.
Виды аппаратов для искусственной вентиляции
В реанимационной практике используются следующие устройства искусственного дыхания, которые осуществляют доставку кислорода и удаление из легких углекислого газа:
- Респиратор. Устройство, которое используется для длительной реанимации. Большинство из таких аппаратов работают на электричестве и могут регулироваться по объему.
По способу устройства можно разделить на респираторы:
- Внутреннего действия с эндотрахеальной трубкой;
- Наружного действия с лицевой маской;
- Электростимуляторы.
- Высокочастотная аппаратура. Облегчает привыкание пациента к аппарату, существенно снижает внутригрудное давление и дыхательный объем, облегчает кровоток.
Режимы ИВЛ в реанимации
Устройство искусственного дыхания используется в реанимации, оно относится к числу механических методов искусственной вентиляции. Он включает респиратор, интубационную трубку либо трахеостомическую канюлю.
У новорожденных и детей более старшего возраста могут возникать такие же проблемы с дыханием, как и у взрослых. В таких случаях используют разные аппараты, которые отличаются размером вводимой трубки и частотой дыхания.
Аппаратная искусственная вентиляция проводится в режиме свыше 60 циклов/мин. с целью снижения дыхательного объема, давления в легких, облегчения кровообращения и адаптации пациента к респиратору.
Основные способы ИВЛ
Высокочастотная вентиляция может проводиться 3 способами:
- Объемная. Частота дыхания составляет от 80 до 100 в мин.
- Осцилляционная. Частота 600 – 3600 в мин. с вибрацией прерывистого или непрерывного потока.
- Струйная. От 100 до 300 в мин. Самая популярная вентиляция, при ней с помощью тонкого катетера или иглы в дыхательные пути под давлением вдувается смесь газов или кислород. Другие варианты – трахеостома, интубационная трубка, катетер через кожу или нос.
Кроме рассмотренных методик, выделяют режимы реанимации по типу аппарата:
- Вспомогательный – дыхание пациента сохраняется, подача газа происходит при попытке человека сделать вдох.
- Автоматический – дыхание полностью подавляется фармакологическими препаратами. Пациент дышит полностью с помощью компрессии.
- Периодический принудительный – применяется при переходе к полностью самостоятельному дыханию от ИВЛ. Постепенное снижение частоты вдохов искусственных заставляет человека дышать самому.
- Электростимуляция диафрагмы – электростимуляция проводится с помощью наружных электродов, заставляющих диафрагму ритмично сокращаться и раздражающих нервы, расположенные на ней.
- С ПДКВ – внутрилегочное давление при этом режиме остается положительным относительно атмосферного, что дает возможность лучше распределять в легких воздух, устранять отеки.
Аппарат искусственной вентиляции
В постоперационной палате или режиме реанимации используется устройство искусственной вентиляции. Это оборудование необходимо для подачи в легкие смеси из сухого воздуха и кислорода. Используется принудительный способ для насыщения крови и клеток кислородом и выведения углекислого газа из организма.
Существует несколько видов аппаратов ИВЛ:
- В зависимости от вида оборудования – трахеостома, интубационная трубка, маска;
- В зависимости от возраста – для новорожденных, детей и взрослых;
- В зависимости от алгоритма работы – механический, ручной, а также с нейроконтролируемой вентиляцией;
- В зависимости от назначения – общего или специального;
- В зависимости от привода – ручной, пневмомеханический, электронный;
- В зависимости от сферы применения – отделение реанимации, интенсивной терапии, послеоперационное отделение, новорожденных, анестезиологии.
Порядок проведения ИВЛ
Для выполнения ИВЛ врачи используют специальные медицинские аппараты. После осмотра пациента врач устанавливает глубину и частоту вдохов, подбирает состав газовой смеси. Смесь для дыхания подается с помощью шланга, который связан с трубкой. Аппарат контролирует и регулирует состав смеси.
При использовании маски, закрывающей рот и нос, аппарат снабжается системой сигнализации, сообщающей о нарушении дыхания. При продолжительной вентиляции производится введения воздуховода через стенку трахеи.
Возможные проблемы
После установки устройства ИВЛ и во время его работы могут возникнуть следующие проблемы:
- Десинхронизация с респиратором. Может привести к неадекватной вентиляции, падению объема дыхания. Причинами считаются задержка дыхания, кашель, патологии легких, неверно установленный аппарат, бронхоспазмы.
- Наличие борьбы человека с аппаратом. Для исправления необходимо устранить гипоксию, а также проверить параметры устройства, саму аппаратуру и положение эндотрахеальной трубки.
- Повышенное давление в дыхательных путях. Появляется вследствие бронхоспазмов, нарушений целостности трубки, гипоксии, отека легких.
Негативные последствия
Применение аппарата ИВЛ либо другого способа искусственной вентиляции может стать причиной следующих осложнений:
- Пневмония, кровотечения;
- Бронхиты, свищи, пролежни слизистой бронхов;
- Снижение давления;
- Мочекаменная болезнь;
- Внезапная остановка сердца;
- Отек легких;
- Психические нарушения.
Отлучение пациента от ИВЛ
Показанием для выполнения отлучения пациента является положительная динамика показателей:
- Сокращение минутной вентиляции до 10 мл/кг;
- Восстановление дыхания до уровня 35 в мин.;
- У больного нет инфекции или повышенной температуры, апноэ;
- Стабильные показатели крови.
Видео
Источник: http://pnevmonii.net/symptomy/iskusstvennaya-ventilyatsiya-lyogkih
Техника проведения искусственной вентиляции легких и непрямого массажа сердца
Искусственное дыхание (искусственная вентиляция легких) представляет собой замену воздуха в легких больного, осуществляемую искусственным путем с целью поддержания газообмена при невозможности или недостаточности естественного дыхания.
Необходимость в проведении искусственного дыхания возникает при нарушениях центральной регуляции дыхания (например, при расстройствах мозгового кровообращения, отеке мозга), поражении нервной системы и дыхательной мускулатуры, участвующих в обеспечении акта дыхания (при полиомиелите, столбняке, отравлении некоторыми ядами), тяжелых заболеваниях легких (астматическом состоянии, обширной пневмонии) и др. В этих случаях широко применяются различные аппаратные способы искусственного дыхания (с использованием автоматических респираторов РО-2, РО-5, ЛАДА и др.), позволяющие поддерживать газообмен в легких в течение длительного времени. Искусственное дыхание часто выступает в качестве меры неотложной помощи при таких состояниях, как асфиксия (удушье), утопление, электротравма, тепловой и солнечный удары, различные отравления. В указанных ситуациях нередко приходится прибегать к искусственному дыханию с помощью так называемых экспираторных методов (изо рта в рот и изо рта в нос).
Важнейшим условием успешного применения экспираторных методов искусственного дыхания является предварительное обес-печение проходимости дыхательных путей.
Игнорирование этого правила является главной причиной неэффективности применения методов искусственного дыхания изо рта в рот и изо рта в нос.
Плохая проходимость дыхательных путей чаще всего бывает обусловлена западением корня языка и надгортанника в результате расслабления жеватеу/ьной мускулатуры и перемещения нижней челюсти при бессознательном состоянии больного.
Восстановление проходимости дыхательных путей достигается максимальным запрокидыванием головы (разгибание ее в по-звоночно-затылочном сочленении) с выдвижением вперед нижней челюсти так, чтобы подбородок занимал наиболее возвышенное положение, а также введением через рот в глотку больного за надгортанник специального изогнутого воздуховода.
При проведении искусственного дыхания больного укладывают горизонтально на спину; шею, грудную клетку и живот пациента освобождают от стесняющей одежды (расстегивают воротник, ослабляют узел галстука, расстегивают ремень).
Полость рта больного освобождают от слюны, слизи, рвотных масс. После этого, положив одну руку на теменную область больного, а вторую подведя под шею, запрокидывают его голову.
Если челюсти пациента плотно стиснуты, то рот открывают, выдвигая вперед нижнюю челюсть и надавливая указательными пальцами на ее углы.
При использовании метода «изо рта в нос» оказывающий помощь закрывает рот больного, приподнимая нижнюю челюсть, и после глубокого вдоха производит энергичный выдох, обхватив губами нос пациента.
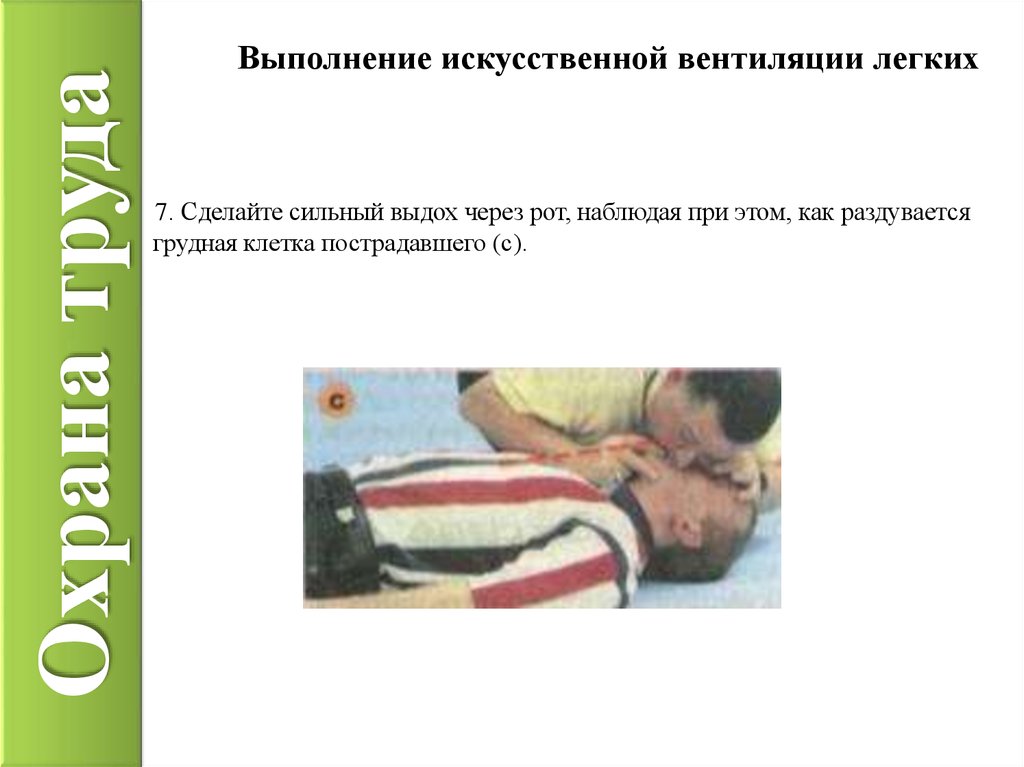
При применении способа «изо рта в рот», наоборот, закрывают нос больного, а выдох осуществляют в рот пострадавшего, предварительно прикрыв его марлей или носовым платком. Затем приоткрывают рот и нос пациента, после чего происходит пассивный выдох больного.
Оказывающий помощь в это время отводит свою голову и делает нормальные 1—2 вдоха. Критерием правильного проведения искусственного дыхания служат движения (экскурсии) грудном клетки больного в момент искусственного вдоха и пассивного выдоха.
При отсутствии экскурсии грудной клетки необходимо выяснить и устранить причины (плохая проходимость дыхательных путей, недостаточный объем вдуваемого воздуха, слабая герметизация между ртом реаниматора и носом или ртом больного). Искусственное дыхание проводят с частотой 12—18 искусственных вдохов в минуту.
В экстренных ситуациях искусственное дыхание можно проводить и с помощью так называемых ручных респираторов, в частности мешка Амбу, представляющего собой резиновую саморасправляющуюся камеру, имеющую специальный клапан (нереверсивный), который обеспечивает разделение вдуваемого и пассивно выдыхаемого воздуха. При правильном применении названные методы искусственного дыхания способны поддержать газообмен в легких пациента в течение длительного времени (до нескольких часов).
К основным реанимационным мероприятиям относится также массаж сердца, представляющий собой ритмичное сжатие сердца, проводимое с целью восстановления его деятельности и поддержания кровообращения в организме.
В настоящее время прибегают в основном к непрямому (закрытому) массажу сердца; прямой (открытый) массаж сердца, осуществляемый при помощи непосредственного сжатия сердца, применяют обычно в тех случаях, когда необходимость в его проведении возникает во время операции на органах грудной клетки с вскрытием ее полости (торакотомия).
Во время непрямого массажа сердца происходит его сдавление между грудиной и позвоночником, благодаря чему кровь поступает из правого желудочка в легочную артерию, а из левого желудочка — в большой круг кровообращения, что приводит к восстановлению кровотока в головном мозге и коронарных артериях и может способствовать возобновлению самостоятельных сокращений сердца.
Непрямой массаж сердца показан в случаях внезапного прекращения или резкого ухудшения сердечной деятельности, например при остановке сердца (асистолия) или мерцании (фибрилляция) желудочков у больных с острым инфарктом миокарда, электротравме и т.д.
При этом, определяя показания к началу проведения непрямого массажа сердца, ориентируются на такие признаки, как внезапное прекращение дыхания, отсутствие пульса на сонных артериях, сопровождаемые расширением зрачков, бледностью кожных покровов, потерей сознания.
Непрямой массаж сердца обычно бывает эффективным, если он начат в ранние сроки после прекращения сердечной деятельности.
При этом его проведение (пусть даже не совсем опытным человеком) сразу после наступления клинической смерти часто приносит больший успех, чем манипуляции специалиста-реаниматолога, проводимые спустя 5—6 мин после остановки сердца.
Указанные обстоятельства обусловливают необходимость хорошего знания техники непрямого массажа сердца и умения его провести в экстренных ситуациях.
Перед проведением непрямого массажа сердца больного укладывают спиной на твердую поверхность (землю, топчам). Если больной находится в постели, то его в таких случаях (при отсутствии твердой кушетки) перекладывают на пол, освобождают от верхней одежды, расстегивают у него поясной ремень (во избежание травмы печени).
Весьма ответственным моментом непрямого массажа сердца является правильное расположение рук человека, оказывающего помощь. Ладонь руки кладут на нижнюю треть*груди-иы, поверх нее помещают вторую руку.
Важно, чтобы обе руки были выпрямлены в локтевых суставах и располагались перпендикулярно поверхности грудины, а также чтобы обе ладони находились в состоянии максимального разгибания в лучеза-пястиых суставах, т.е. с приподнятыми над грудной клеткой пальцами.
В таком положении давление на нижнюю треть грудины производится проксимальными (начальными) частями ладоней.
Надавливание на грудину осуществляют быстрыми толчками, причем для расправления грудной клетки руки отнимают от нее после каждого толчка.
Необходимая для смещения грудины (в пределах 4—5 см) сила надавливания обеспечивается не только усилием рук, но и массой тела человека, проводящего непрямой массаж сердца.
Поэтому при положении больного на топчане или кушетке оказывающему помощь лучше стоять на подставке, а в тех случаях, когда больной лежит на земле или на полу, — на коленях.
Темп непрямого массажа сердца составляет обычно 60 сжатий в минуту. Если непрямой массаж проводят параллельно с искусственным дыханием (двумя лицами), то на один искусственный вдох стараются сделать 4—5 сдавлен и и грудной клетки. Если непрямой массаж сердца и искусственное дыхание осуществляет один человек, то после 8—10 сдавлений грудной клетки он производит 2 искусственных вдоха.
Эффективность непрямого массажа сердца контролируют не реже 1 раза в минуту. При этом обращают внимание на появление пульса на сонных артериях, сужение зрачков, восстановление у больного самостоятельного дыхания, возрастание артериального давления, уменьшение бледности или цианоза.
Если имеются соответствующие медицинская аппаратура и лекарственные препараты, то проведение непрямого массажа сердца дополняют внутрисердечным введением 1 мл 0,1 % раствора адреналина или 5 мл 10 % раствора хлорида кальция.
При остановке сердца иногда удается добиться возобновления его работы с помощью резкого удара кулаком по центру грудины. При выявлении фибрилляции желудочков для восстановления правильного ритма применяют дефибриллятор.
При неэффективности массажа сердца (отсутствие пульса на сонных артериях, максимальное расширение зрачков с утратой их реакции на свет, отсутствие самостоятельного дыхания) его прекращают, обычно через 20—25 мин после начала.
Самым частым осложнением при проведении непрямого массажа сердца являются переломы ребер и грудины. Их особенно трудно бывает избежать у пожилых больных, у которых грудная клетка теряет эластичность и становится малоподатливой (ригидной).
Реже встречаются повреждения легких, сердца, разрывы печени, селезенки, желудка.
Предупреждению указанных осложнений способствуют технически правильное выполнение непрямого массажа сердца, строгое дозирование физической нагрузки при надавливании на грудину.
Источник: https://studopedia.net/6_43592_tehnika-provedeniya-iskusstvennoy-ventilyatsii-legkih-i-nepryamogo-massazha-serdtsa.html