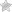Пересадка кожи

Skin Graft
Описание
Операция по пересадке кожи – удаление и пересадка здоровой кожи из одной части тела на другую. Операция выполняется, чтобы заменить кожу в местах, где она была повреждена. Наиболее часто для пересадки кожи используются трансплантаты с внутренней поверхности бедер, ягодиц, областей ниже ключицы, спереди и сзади уха и кожа плеча.
Использование собственной кожи пациента в качестве трансплантата называется аутотрансплантат. Если кожи для пересадки на теле не хватает, может использоваться кожа из других источников. Эти альтернативные источники предназначены только для временного использования, пока не отрастет собственная кожа пациента. Используются следующие источники кожи:
- Аллотрансплантат кожи – кожа от другого человека;
- Ксенотрансплантат кожи – кожа животного происхождения;
- Синтетические ткани.
Причины пересадки кожи
Пересадка кожи способствует заживлению различных травм:
- Большие ожоги;
- Раны;
- Трофические язвы;
- Пролежни;
- Диабетические язвы.
Пересадка кожи также используется для восстановления кожи, удаленной во время операции (например, после операции по удалению рака молочной железы).
Успешно пересаженная кожа прирастает к области пересадки. Косметические результаты находятся в зависимости от таких факторов, как тип кожи, размер лоскута пересаживаемой ткани и состояние здоровья пациента.
Возможные осложнения пересадки кожи
Если планируется пересадка кожи, нужно знать о возможных осложнениях, которые могут включать:
- Кровотечение;
- Отторжение трансплантата;
- Инфекция операционных ран донора или реципиента;
- Плохое заживление кожи;
- Изменение чувствительности пересаженной кожи;
- Отсутствие роста волос на пересаженном участке кожи;
- Ткань трансплантата мешает движению конечности.
Факторы, которые могут увеличить риск осложнений:
- Возраст: новорожденные и грудные дети, а также люди 60 лет и старше;
- Курение;
- Диабет;
- Плохое общее состояние здоровья;
- Использование некоторых лекарств.
Как проводится пересадка кожи?
Подготовка к процедуре
Рана будет очищена антисептиком.
Анестезия
Могут применяться следующие виды анестезии:
- Местная анестезия – обезболивает часть тела, во время операции пациент находится в сознании. Может быть предоставлена в виде инъекций, часто совместно с седативным;
- Региональная анестезия – блокирует боль в определенной области тела, пациент находится в сознании. Вводится путем инъекции;
- Общая анестезия – блокирует любую боль и поддерживает пациента в состоянии сна во время операции. Вводится внутривенно в руку или кисть.
Описание процедуры пересадки кожи
Рана будет измерена. Донорские ткани, соответствующие по размеру пораженному участку, будут отобраны с помощью скальпеля или специального аппарата.
Существуют три основных метода пересадки кожи:
- Пересадка тонких кожных лоскутов – удаление верхнего слоя кожи и части среднего слоя. Этот тип трансплантата наиболее быстро приживается, но он также является наиболее уязвимым. Иногда трансплантат также может быть аномально пигментирован (различия в цвете кожи). Этот тип трансплантата может иметь форму сетки, то есть в пересаженном лоскуте выполняются несколько отверстий. Сетка позволяет жидкости дренировать из нижних слоев тканей.
- Трансплантат на всю глубину кожи – хотя этот тип трансплантата требует выполнения швов, конечный результат, как правило, лучше, чем при применении предыдущего метода. Трансплантат на всю глубину кожи, как правило, рекомендуется для областей, где важен косметический внешний вид, например, для лица. Этот метод пересадки кожи может быть использован только на участках тела, которые имеют значительную васкуляризацию (наличие кровеносных сосудов). В других случаях его применение несколько ограничено.
- Композитный трансплантат – сочетание кожи и жира, кожи и хрящей, или среднего слоя кожи и жира. Он используется в тех областях, которые требуют трехмерной реконструкции, например нос.
Трансплантат накладывается на поврежденный участок, после чего закрепляется швами или скрепками.
На пересаженный участок кожи накладывается давящая повязка. В первые 3-5 дней может потребоваться установка специального устройства, для дренирования накапливающейся жидкости. Первоначально трансплантат берет кислород и питательные вещества из основной ткани. В течение 36 часов после пересадки начинают расти новые кровеносные сосуды и клетки.
Сколько времени займет пересадка кожи?
Длительность процедуры зависит от размера пораженного участка и тяжести травмы.
Пересадка кожи – будет ли это больно?
Отбор трансплантата кожи может быть болезненным. Анестезия должна предотвратить боль во время процедуры. Для снятия болезненных ощущений после процедуры врач предоставляет обезболивающие лекарства.
Среднее время пребывания в больнице после пересадки кожи
Время зависит от причины операции, размера трансплантата, а также других необходимых процедур. Например, восстановление после ожога или аварии может занять довольно много времени.
Ведение послеоперационного периода после пересадки кожи
- Держите области отбора и пересадки кожи чистыми и сухими;
- Избегайте травм места отбора кожи;
- Не подвергайте пересаженный лоскут длительному воздействию солнечного света;
- Проверяйте область операции на заживление – через некоторое время она должна приобрести здоровый розовый цвет;
- Следуйте инструкциям врача для перевязки области пересадки. Это ускорит процесс заживления и предотвратит контрактуры (ограничение подвижности сустава), даже после заживления.
Связь с врачом после пересадки кожи
После выписки из больницы нужно обратиться к врачу, если появились следующие симптомы:
- Признаки инфекции, включая лихорадку и озноб;
- Покраснение, отек, сильная боль, кровотечение или выделения из операционной раны;
- Головная боль, боли в мышцах, головокружение или общее недомогание;
- Кашель, одышка, боль в груди, сильная тошнота или рвота;
- Другие болезненные симптомы.
Источник: https://medicalhandbook.ru/operations/3573-peresadka-kozhi-kozhnyj
Лечение послеожоговых и посттравматических деформаций
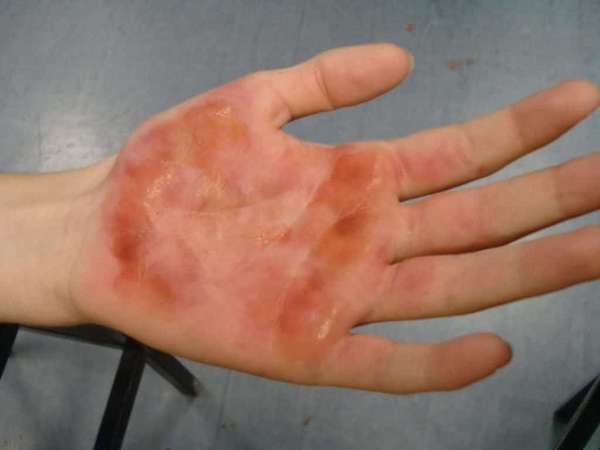
Практически любой ожог или травма приводят к образованию рубцов, которые часто выглядят неэстетично или даже затрудняют движения. Удаление таких деформаций составляет отдельное направление пластической и реконструктивной хирургии. Как и в любой области, в пластике рубцов есть свои особенности и секреты.
Для наших читателей мы хотим привести подробный рассказ о том, как и в каких случаях проводится устранение рубцовых деформаций.
Сегодня мы беседуем с пластическим хирургом, доктором медицинских наук Наталией Алексеевной Вагановой, много лет проработавшей в Отделении реконструктивно-восстановительной и пластической хирургии Института хирургии им. А.В. Вишневского.
Наталия Алексеевна, расскажите про свой опыт – сколько лет Вы занимаетесь хирургией послеожоговых рубцов и сколько операций сделали?
В Институте хирургии им. А.В. Вишневского я работаю уже 28 лет. И все эти годы занимаюсь послеожоговыми и посттравматическими деформациями. Начинала ординатором на базе отделения последствий травм и ожогов. Там же обучалась в аспирантуре. Затем была зачислена в штат.
С какими проблемами приходят к вам пациенты?
Главное направление нашей деятельности — устранение послеожоговых и посттравматических деформаций и контрактур. Мы не оперируем пациентов, поступивших со свежими ожогами.
Для этого есть специальное отделение острой ожоговой травмы, где восстанавливают кожные покровы, проводят аутодермопластику.
Но с течением времени на месте ожоговых ран формируются грубые келоидные рубцы, рубцовые деформации и контрактуры. Это уже область нашей компетенции.
Какие еще проблемы, кроме послеожоговых и посттравматических рубцов Вы решаете?
При более сложных обширных ожогах у пациентов формируется различные ограничения функции движения — контрактуры. Например, приводящие контрактуры плечевых суставов, сгибательные контрактуры коленных суставов, сращение пальцев (формирование синдактилий), рубцовый выворот век. Такие операции выполняются в первую очередь.
В целом, если систематизировать, то мы занимаемся пластикой и лечением всех видов рубцов: ожоговых, посттравматических, послеоперационных, лечим келоидные рубцы, проводим также хирургическое иссечение татуировок…
Допустим, у пациента был ожог или травма. Через какое время после восстановления кожного покрова после ожога можно приходить к Вам для выполнения реконструктивной операции?
Обычно мы берем пациентов через 10-12 месяцев, так как за это время рубцы проходят определенные фазы созревания.
Первый этап — когда рубцы ярко-красного цвета, сопровождаются зудом и болями. При этом пациенту назначают физиотерапевтическое лечение: ультразвук с гидрокортизоном, электофорез с ферменколом, лидазой, сероводородные ванны и т.п. Спустя год, когда рубцовые ткани созреют и рубцы станут более плоскими и эластичными, мы приступаем к хирургическому лечению.
Если речь идет о вывороте век, то такие операции проводим спустя 3-4 месяца после острой травмы. Так как у пациента из-за рубцового выворота века страдает слизистая глаза. Также стараемся в более ранние сроки устранять контрактуры суставов из-за развития анкилозов — тугоподвижности суставов. В последующем устраняем рубцовые деформации с иссечением рубцов.
Можете сказать, сколько примерно операций Вы провели за время своей профессиональной деятельности?
Думаю, несколько тысяч. Но точного счета не веду.
Расскажите немного про сам Институт им. А.В.Вишневского
Институт Вишневского — передовая база страны, где занимаются лечением послеожоговых и посттравматических деформаций. На базе института ведется большая научно-исследовательская работа. Мы не только оперируем, но и активно занимаемся наукой.
На базе нашего отделения я защитила кандидатскую и докторскую диссертации. Главным направлением моей научной работы явилась разработка и внедрение в практику метода баллонного растяжения тканей для устранения послеожоговых и посттравматических рубцовых деформаций.
В нашем отделении впервые в стране использовали данный метод.
Давайте тогда поговорим про эти методы. Что такое баллонное растяжение?
Главная проблема, которая возникает после обширных ожогов и травм — дефицит здоровой неповрежденной кожи.
Для восстановления кожных покровов, мы под здоровые участки кожи имплантируем баллоны, которые постепенно растягиваем, а вместе с ними растягивается здоровая не поврежденная кожа. Процесс напоминает постепенное растяжение кожи на животе беременной женщины.
По времени процесс тканевого растяжения занимает 1-2 месяца. Затем выполняется пластическая операция с использованием предварительно растянутых тканей.
И все это время пациент должен находиться в клинике?
Пациент может быть выписан домой, либо остаться в стационаре. В этот период мы проводим введение стерильной жидкости в экспандер через клапанную трубку. Экспандеры бывают различных объемов — от 20 до 1200 мл. В зависимости от локализации различается и интесивность тканевого растяжения.
Например, при устранении рубцовых облысений волосонесущие ткани головы тянутся лучше из-за хорошего кровоснабжения. Тканевое растяжение проводим через день, а иногда ежедневно.
А в имплантированных экспандерах на нижних конечностях, где кровоснабжение значительно хуже, тканевое растяжение (введение стерильной жидкости) выполняем 1-2 раза в неделю.
Такое баллонное растяжение применимо только к послеожоговым деформациям?
Этот способ позволяет устранять не только послеожоговые, посттравматические деформации, а также метод применим в реконструктивно-пластической хирургии при онкологии.
При восстановлении молочной железы после мастэктомии (частичное или полное удаление молочной железы по поводу рака), мы имплантируем экспандер под рубцовые ткани, который постепенно их растягивает. В сформированный карман устанавливаем грудной имплант.
Из-за поврежденных и истонченных тканей (облучение, химиотерапия), тканевое растяжение проводится значительно реже. Поэтому в таких случаях мы проводим растяжение с периодичностью один раз в 2-3 недели. Весь цикл занимает до нескольких месяцев.
Какие еще есть методы лечения рубцов, кроме баллонного растяжения?
Существуют хирургические способы: пластика местными тканями, лоскутная пластика, комбинированная пластика и консервативное лечение.
Каков алгоритм поступления к Вам пациента?
Мы занимаемся плановой реконструктивной хирургией последствий травм и ожогов. К нам поступают пациенты спустя 6-12 месяцев после травмы. Но иногда бываю те, кто приходят спустя десятилетия. Например, человек долго жил с контрактурой, а потом решил от нее избавиться.
Конечно, лучше делать все на ранних сроках (до 2-3 лет). Особенно контрактуры. Если сустав долгое время не работает, развивается тугоподвижность, о которой мы уже говорили.
Всех пациентов, которые получили послеожоговые травмы, мы призываем пройти у нас консультацию, чтобы в ранний период наметить план реконструктивно-восстановительных операций.
Самые частые причины рубцовых деформаций мягких тканей — ожоги. Насколько сложны операции по коррекции последствий ожогов и в чем их особенность?
Эти операции могут быть многоэтапными. Обычно к нам поступают пациенты с сочетанными травмами — например, поражения лица, шеи, грудной стенки.
Пациент сам выстраивает приоритеты, какие области оперировать и в какой очередности. Интервал между хирургическими операциями составляет 4-8 месяцев.
Как правило, сначала делаем коррекцию на открытых участках тела, а затем восстанавливаем функционально активные зоны (контрактуры суставов).
Оперирует один хирург или несколько?
Оперируют двое — хирург и его ассистент. За один этап иногда удается устранить несколько проблем: контрактуры локтевого, плечевого, лучезапястного суставов.
Расскажите подробнее о планировании операции. Как Вы определяете, какие ткани вы будите использовать при пластике?
В основном используем близлежащие ткани. Если это сложные контрактуры, то используем лоскутную пластику (языкообразные, трапецевидные лоскуты). Местные — это значит ткани в непосредственной близости.
При очень большом дефиците тканей используем комбинированную пластику — используем как местные ткани, так и ткани из других областей (используем донорские лоскуты).
Донорские лоскуты обычно берем из паховой области или с области передней брюшной стенки.
Если устраняем рубцовый выворот век, то в качестве донорской зоны используем внутреннюю поверхность плеча — кожа здесь обычно идентична по текстуре и цвету. На донорскую рану при этом накладываем косметические швы.
Существуют ли способы, позволяющие увеличить объем пересаживаемой кожи?
Да, существуют. Применяют пересадку кожных лоскутов с перфорацией. При обширных ожоговых ранах с площадью более 30%, используют перфорированную расщепленную кожу. Берут донорский лоскут кожи с бедра, перфорируют, и уже эту сетку сажают на рану.
Коэффициент пластики бывает 1:3, 1:4 и даже 1:6. То есть этим перфорированным лоскутом в виде сетки можно восстановить площадь в 3, 4 или даже в 6 раз большую, чем обычной кожей.
Многие клиники предлагают лазерную шлифовку, как метод устранения рубцов. В случае послеожоговых и посттравматических деформаций это работает?
Обширные ожоговые рубцы никогда не шлифуем. Тем более, если есть контрактуры. В таких случаях нужно хирургически восполнять дефицит кожи. Единичные мелкие рубцы — можно попробовать убрать лазерной шлифовкой, но эффект не гарантирован.
А первичные ожоги Вы берете?
Нет, как уже упоминала, мы занимаемся именно отсроченными операциями. Тяжелые больные с ожогами поступают в другие отделения. Там их лечат по квотам и соответствующими методами. Мы же работаем уже со сложившимися проблемами, которые делают в плановом порядке.
Как специалист по лечению ожоговых повреждений, дайте совет нашим читателям: что делать при ожоге? Какая должна быть первая помощь?
Среди обывателей почему-то очень распространены такие «народные» методы — обработать ожог маслом или сметаной. Так вот этого нельзя делать.
Обожженное место надо сразу охладить холодной водой или льдом. Затем наложить асептическую повязку. В самом простом случае – стерильный бинт, можно смочить хлоргексидином.
Главное — ничем не мазать, так как иначе замедляется теплоотдача и усиливается отек.
Давайте еще коснемся келоидных рубцов. Почему они возникают?
Есть группа пациентов, у которых по неизвестным причинам есть склонность к келоидозу, когда на месте любой раны или царапины развивается грубый рубец. Рубцы сопровождаются болями, зудом и краснотой.
На первом этапе лечим их консервативно: электрофорез с ферменколом, ультразвук с гидрокортизоном, магнитотерапия и инъекции дипроспана, назначаем ношение компрессионного белья. Если это не дает результата, то переходим к оперативным методам, а затем применяем физиотерапию.
Склонность к келоидозу может проявляться на любых рубцах: ожоговых, послеоперационных, посттравматических.
Частые «поставщики» келоидных рубцов — ожоги третьей А степени. Это достаточно глубокие ожоги, но с сохранением ростковой зоны, такие ожоги заживают самостоятельно. Пациент радуется — обошелся без операции! Но потом очень часто на месте таких ожогов образуются келоидные рубцы, которые требуют хирургической коррекции.
Существует такой дефект как послеожоговые синдактилии (сращение пальцев на руках и ногах). С такой проблемой к Вам можно обратиться?
Да, таких пациентов мы лечим. Используем как местную пластику, так и комбинированную с использованием кожи из донорских участков. Но работаем только со взрослыми пациентами с 18 лет.
Наталия Алексеевна, благодарим Вас за беседу. Мы постарались рассмотреть все варианты рубцовых деформаций, которые могут требовать лечения, и представить нашим читателям современные методы коррекции. Однако, все же будем надеяться, что травмы и ожоги их не коснутся. Берегите себя!
Источник: https://Estetmedicina.ru/estetika/glavnaya-tema/posleozhogov-rubci/
Аутодермопластика /пересадка кожи – отзыв
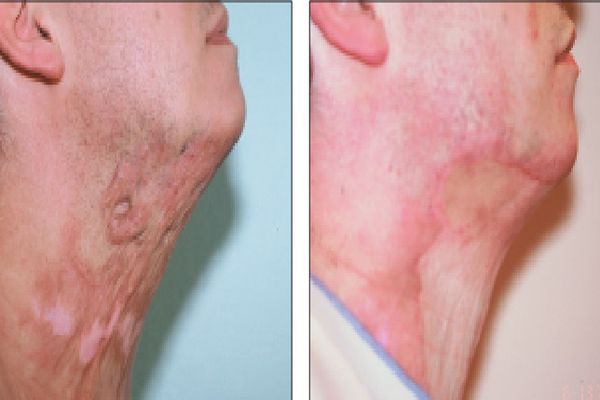
Приветствую всех!
Долго думала, писать ли этот отзыв или нет. Долго готовила себя к этому. Пришла к выводу, что хочу помочь остальным это пережить и поделиться своим опытом. Начну с предыстории.
Как это произошло:
Я была молода, этот несчастный инцидент произошёл со мной пару лет назад, когда я готовила определеную смесь для эпиляции и по злосчастным обстоятельствам та перевернулась на меня. Я не сильно пострадала. Смесь попала на кисть руки ( внутренняя сторона), чуть на руку, но прежде этого она вылилась на бёдра, как раз в самые нежные места.
Я не сразу поняла что случилось. Сидя на стуле, я ещё успела схватиться за миску одной рукой. Из-за этого рука и пострадала. Все произошло в считанные секунды.
Я схватила в воздухе миску , но чувствовала как тело дико жжёт , я заорала от боли, я пыталась стряхнуть сахарную смесь с кисти, вытереть её об диван, только спустя пару секунд догадалась побежать в виде “краба” в ванную, потому что свести ноги я не могла.
Руку сразу поместила под ледяную воду. Плачу. Сахар отвалился сразу сам, промыв кисть я вспомнила, что сахар есть ещё и на руке и подставила её под воду. Странно, но вода мне казалась уже не такой холодной. Все места были красными и краснели все сильнее. Про ноги от боли я забыла. В последний момент я представила их под воду, забравшись в ванную с ногами, сидя на одном только бортике.
Чем дольше я держала руку под водой, тем лучше мне было, но стоило лишь убрать её и жжение возобновлялось со страшной силой.
На мои крики выбежали родные и вызвали скорую.
С ладони начала слазить кожа и литься кровь, руку разогнуть не могу, трясет.
Скорая
Скорая приехала через 10 минут, но мне казалось, что прошло минимум минут 30. Казалось, я исчерпала все потоки воды в доме, но лучше не становилось.
По приезду мне наложили повязки с охлаждающим эффектом, забинтовали все повреждённым места, как только врач собралась уже закрывать чемодан, я сказала, что у меня ещё ноги.
Посмотрев на меня, на мою тряску, слезы , она поставила укол обезболивающего и говоря о том, что с заживлением дома , скорее всего, не выйдет, предложила госпитализацию. Я согласилась.
Больница
Вся забинтованная, одетая с помощью сторонних людей я поехала на карете скорой в больницу. Там меня осмотрел ещё один врач и подтвердил госпитализацию. Мне повезло, в палате не было никого, кроме меня. Возрастной ценз детской на то время больницы сыграл свою роль. Только позже я обжилась соседями. Об этом позже.
Перед тем, как сделать мне операцию врачи утверждали, что ожоги могут зажить сами. К слову, ноги были 2 степени, рука/кисть 2-3 степень. 24 часа в сутки я была замотана в бинты и специальные мази, в основном мне делали йодные повязки для скорейшего заживления кожи.
Мне срезали пузыри от вздувшейся кожи, чтобы не было гноя, делали новые перевязки,я носила специальные шорты, державшие бинты. Прошло примерно 12 дней , когда в результате очередной перевязки мне сказали , что ожоги сами не заживают, придётся делать операцию.
Я не верила до тех пор, пока не назначили день.
Операция
За день до операции я сдала все анализы, мы точно узнали про старые болезни, противопоказания по общему наркозу для меня, мою группу крови.
Когда настал день x, я не должна была есть и пить ничего с вечера предыдущего дня и до самой операции. Рекомендовали посетить wc, дабы не упасть в обморок после наркоза и , собственно, сделали наркоз.
Ощущения не из приятных: все тело безумно болит, начиная от того места, куда делали укол, постепенно тело немеет, перестаёшь чувствовать. Ощущение, будто ты не в этой реальности. Через какое-то время я залезла на каталку и меня повезли на операцию.
В этом состоянии я лежала посреди светлого зала, помню, что разговаривала с медсестрой, которая принимала меня в тот день , когда все это случилось. Моя правая рука лежала на тумбе, около койки, когда я отвлеклась даже через наркоз почувствовала резкую боль и увидела, как врач проткнула кожу трубкой, через которую шла капельница.
Мне дали маску и я канула в сон.
Что было после и какая реабилитация:Я открыла глаза уже в палате. Все расплывчатое, не тощнит, слышу голос рядом, но будто бы издалека. Хочу пить, нет сил говорить. Отрубаюсь. Снова прихожу в сознание, из-за пересушенного горла не могу говорить. Я не пила больше суток.Хоть ещё час нельзя было пить после операции, но я выпросила пару глотков. Вырубилась.
Снова пришла в себя , подошла врач , стала спрашивать: ” о, ты уже пришла в себя!”” Как самочувствие?”Ответить ничего не могу. Она резко выдергивает подушку, которая оказывается была под моим телом и я прочувствовала просто всееее… В момент стало безумно больно и сквозь полусонное состояние проступили слезы. Я снова канула в себя.
Очнувшись позже, я уже чувствовала себя лучше и отзвонила родным.
Операция шла примерно минут 40, погуглив я узнала, что операция может идти от 10-15 минут до 1 часа.
Свои ноги я увидела в бинтах лишь на вторые сутки, утром я захотела встать с кровати , что далось мне с не малыми усилиями, но то, что я увидела надолго застыло в моей памяти. Ноги были в бинтах от колена до основания бёдра. Вся постель в крови: одеяло, простынь, мои бинты. Меня аж передернуло.
Последущие дни были трудными, каждый день я приходила на перевязку, но смотреть что с моими ногами я так и не решалась. Первые дни мне предлагали пользоваться судном, но в силу возраста и соседей в комнате я так на это не решилась.
Но утром второго дня я решила отправиться в WС самостоятельно, это оказалось намного труднее , чем обычно , было трудно согнуть ноги и я чуть не рухнула на пол.Ходила я медленно, чуть прихрамывала.
Никто из персонала не ожидал, что я так рано встану, но это мне аукнулось, лоскут, который сняли мне с ноги ( донорская рана была там) сполз с нужного места слегка, позже его подтягивали вручную. Однажды я решилась на то, чтобы посмотреть на свою ногу под бинтом.Первое впечатление от увиденного был шок.
Я не думала, что лоскут, который мне даже не пришивали ( кожа сама активно приняла его), будет так страшно выглядеть. Это был большой верхний слой, сильно заметный , по цвету ткано-коричневый или даже бордовый, мне было страшно и противно смотреть на ноги. Я человек, который вкладывает огромные средства в себя, уход и так дорожит внешностью и тут такое…
Принятие себя
В общей сумме я пролежала 18 дней в больницы. После операции я должна была носить компрессионную одежду или бинты , заматываясь постоянно, особенно, если шла на улицу. Руку и ноги приходилось мазать детским кремом, уход за донорской раной был особым. Заживало долго, светела кожа, неровности выправлялись.
Два года нельзя было загорать, душ принимать горячим я боялась. По приезду домой меня ждали фобии: я боялась сахара, греть еду на плите, трогать горячее, смотреть на тот диван и обои, принимать душ с горячей водой. Мне понадобилось не мало времени, чтобы суметь все это вернуть.
Хотя еду я до сих пор разогреваю в микроволновке и даже чай.
Через 2 года донорская рана почти ничем не отличалась от моей кожи, большое пятно сузилось в размерах в два раза , после ношения силиконовых форм под бинтом в течение года рука тоже приобрела другой вид, ноги чуть отличаются от меня в силу более темных мест на укромной части ног.
Мне говорили, мол, “ой, не походишь больше в коротких платьицах” – хожу. Не стесняюсь. Особо переживите не из-за чего, больше накрутила. Боялась, что в интимном плане не поймут или будет трудно найти парня, чтобы принял. Абсолютно нет ничего сложного. Мой молодой человек, когда узнал мою историю в больших
крачках, чем здесь сказал, что я героиня и в его глазах я сныла более сильным человеком , чем раньше.
Возможно, потом решусь убрать легкий шрам на ноге эрбиевым лазером или же сделать пластику ( навряд ли, вероятность 5%), чтобы шрам стал шириной со шнурок, но я так привыкла к себе, что не хочу ничего менять. Любите себя, принять даже такой себя очень просто, все будет лучше, чем тогда . Поверьте.
В заключении хотелось сказать, чтобы вы были осторожны в любом виде деятельности, который вы делаете. Спустя такое долгое лечение и борьбу со своими моральными страхами я чувствую себя лучше и красивой, не хуже, чем раньше.
Не стесняюсь ничего и живу на всю катушку. Буду рада, если мой отзыв вам поможет со страхами перед операцией или боязнью лечения после.При оставшихся вопросах вы можете со мной связаться в комментариях или личных сообщениях, я постараюсь ответить.
Всем спасибо за прочтение.
Источник: https://irecommend.ru/content/peresadka-kozhi-zhizn-do-i-posle
Специфика операций по пересадке кожи
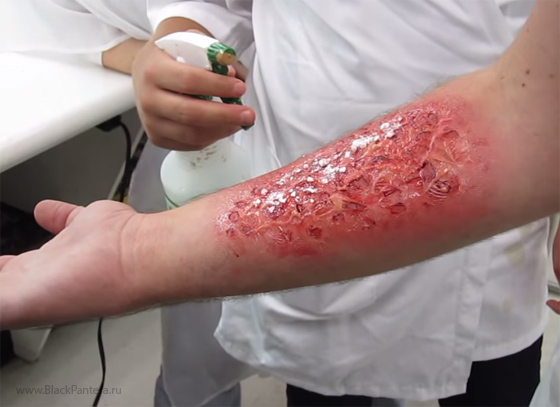
Свободная пересадка органов и тканей – один из самых эффективных методов оперативного лечения в современной хирургии. Он позволяет устранить сложные дефекты, деформации, подарить пациенту вторую жизнь даже после самых тяжелых травм.
Показания к кожной пластике
Ожог третьей степени
Пересадка кожи означает замещение пораженной ткани донорским материалом. Чаще всего она используется для лечения ожогов. Травмы составляют около 12% от общего числа заболеваний и занимают третье место в структуре смертности после сердечно-сосудистых и онкологических недугов.
Термические повреждения довольно часты и фиксируются у 20% всех травматологических больных в России. Современная медицина располагает многими реконструктивно-восстановительными хирургическими методиками для восстановления анатомических недостатков мягких тканей.
Пересадку кожи рекомендуют в следующих случаях:
- травмы, в том числе ожоги;
- наличие обширных рубцов, большие раны;
- дефекты кожи после предыдущих вмешательств или врожденные;
- раны, не заживающие долгое время: пролежни, трофические язвы;
- необходимость проведения пластики лица, операции по восстановлению функциональности суставов (артропластика) ног, рук, созданию анатомической целостности неба и др.
Виды кожной пластики
Для пересадки кожи врачи используют различные виды трансплантации.
Аутотканевая (аутодермопластика)
Для пересадки на пострадавшие участки используют лоскуты здоровой кожи самого пациента. Но если площадь ожогов превышает 30-40%, это становится проблематичным из-за дефицита ресурсов.
Этот метод требует максимального приживления пересаженных лоскутов и гладкого заживления донорских ран. Хирурги используют свободные (полностью отсеченные) или фрагменты на ножке.
Рекомендованная толщина лоскута – 0,3 мм, для восстановления покровов лица берут расщепленные образцы средней толщины. Главные недостатки: ограниченные ресурсы донорского материала и большие кровопотери.
Аллотканевая
Для пересадки используют ткань другого человека. Трансплантация может быть изогенной, когда у пациента и донора одинаковый генетический код (они являются однояйцевыми близнецами) и сингенной, предполагающей близкое родство.
Еще существует ксенотканевая трансплантация (метод предусматривает использование тканей животных), но она подходит только для пластики костей, хрящей, сердечных клапанов. Эксплантация предполагает замену живой ткани искусственными синтетическими протезами.
Клеточная
Это новое направление в тканевой инженерии. При клеточной трансплантации хирурги используют отдельные клетки, созданные в лаборатории эквиваленты тканей.
Техника проведения операции и возможные осложнения
Дерматом
Для взятия донорского материала у пациента под местным или общим обезболиванием срезают фрагмент кожи, который соответствует пораженному участку.
Их обычно берут с области бедер, ягодиц, спины, грудной клетки, при необходимости лицевой пластики – с наружной поверхности бедра, живота, надключичной области.
Для этого используют хирургические инструменты или специальный аппарат дерматом (механический, пневматический, с электрическим приводом).
Лоскут сразу пересаживают на подготовленный проблемный участок. В зависимости от толщины, взятый материал может быть полным, если сохранены все слои кожи, кроме жировой клетчатки. Его берут в основном с помощью скальпеля, пересаживают на пораженную область, подшивают и фиксируют повязкой.
Перед этим поверхность обязательно обрабатывают изотоническим раствором натрия хлорида (его осмотическое давление равно давлению плазмы крови) и обсушивают. Она должна быть без накоплений гноя, омертвевшей ткани. В большинстве случаев главным компонентом для восстановления мягких тканей является жировая ткань.
Важно помнить, что тканевый трансплантат может уменьшиться в размере, объеме (в среднем от 40 до 60%) даже в отдаленные периоды после имплантации.
Другой вид донорских лоскутов – расщепленный состоит из эпидермиса и частично дермы. Получают такой фрагмент кожи дерматомом, точно регулируя ширину и толщину. Свободными лоскутами можно покрыть большую площадь тела, они хорошо моделируются и приживаются даже после серьезных ожогов. В отдаленном послеоперационном периоде ярко выраженного рубцеобразования нет.
Чтобы ускорить заживление донорской раны, после операции на нее накладывают повязки с диоксидиновой мазью. Взятый лоскут фиксируют на раневой поверхности специальными швами и накладывают стерильную повязку, пропитанную заживляющими препаратами, а поверх нее – сухую давящую. Длительность операции зависит от объема работы и состояния пациента.
Если необходимо закрыть большую площадь, используют сетчатые аутодермотрансплантаты (расщепленный лоскут наносят специальным аппаратом в определенном порядке).
Это позволяет увеличить прооперированную площадь и сохранить донорские ресурсы здоровых участков тела, что особенно актуально в случае ожоговых травм.
Самыми сложными считают операции по пересадке кожи на лице, ведь оно имеет повышенную васкуляризацию (образование кровеносных сосудов). Лоскуты для трансплантации берут на внутренней поверхности плеча для лучшего соответствия по цвету.
Обязательные условия для пересадки кожи:
- уровень общего белка не должен превышать 60 г/л;
- белковый коэффициент не менее 1;
- отсутствие анемии.
Пациент должен знать, что во время и после вмешательства могут возникнуть осложнения: кровотечение, инфицирование раны. Также нужно быть готовым к проблемам с приживлением пересаженной кожи, чувствительностью прооперированного участка.
Факторами риска, которые повышают вероятность осложнений, считают возраст (младенцы, груднички, люди старше 60), большое количество сопутствующих заболеваний, ослабленный организм. Главной проблемой остается отторжение и некроз пересаженной ткани.
Чаще всего это происходит из-за инфицирования раны, нарушения питания новых тканей.
При операциях на лице используют метод пересадки кожных лоскутов по Тиршу (лоскут берут до сосочкового слоя), Джанелидзе (делают п-образный разрез, отделяют жировую клетчатку, делают отверстия во взятом лоскуте и только тогда отделяют).
Особенности реабилитации
Пирогенал
Приживление донорской кожи происходит около недели. Если отсутствуют симптомы отторжения, первую перевязку делают в этот же период.
Чтобы избежать такого осложнения, пациенту назначают глюкокортикостероиды (чаще их наносят в виде раствора на повязки). Если необходимо, врач назначает иммобилизацию прооперированного участка кожи гипсовой повязкой.
Чтобы минимизировать формирование рубцов, снизить воспаление, 1,5-2 месяца пациенту внутримышечно вводят специальные препараты, например, пирогенал.
Как восстановить организм
После оперативного лечения поврежденной кожи больной должен знать о возможной послеожоговой деформации, контрактуре суставов, если были травмированы руки или ноги. Во многом это связано с формированием рубцового процесса, в который вовлекаются сухожилия, связки, капсула суставов пальцев.
Если пациент пострадал от ожога, на этапе реабилитации он должен ориентироваться на 4 принципа восстановления:
- начинать его как можно раньше;
- часто двигаться должна каждая часть тела, которая может это делать;
- со дня повреждения диапазон двигательных упражнений должен увеличиваться;
- работать нужно не хаотично, а по индивидуальной программе реабилитационного лечения.
Активные двигательные упражнения делают по 3-5 минут каждый час. Если у пациента это получается, через несколько дней можно увеличить их длительность, но уменьшить частоту. Это поможет увеличить тонус и не допустить потерю массы мышц.
ЛФК (лечебную физкультуру) рекомендуют также после операции на легких, чтобы восстановить глубокое дыхание, подвижность в плечевом суставе и предупредить формирование межплевральных спаек. Если в плевре собирается жидкость, обязательно проводят плевральную пункцию для исследования жидкости, ее удаления из органа.
Для предупреждения, уменьшения рубцовых деформаций рекомендуют сеансы физиотерапии (электрофорез с лидазой, магнитотерапия) по 12-15 сеансов с повтором курса через 2-3 недели
Чтобы максимально восстановить свой организм, желательно, чтобы пациент прошел лечение в специализированном стационаре, реабилитационном центре, где ему смогут предоставить консультации психолога.
Для размягчения рубцов применяют деструктивные дозы ультразвука с гидрокортизоном (10-15 процедур), раствор димексида, окись цинка, гормональные препараты (кенолог-40, дипроспан). Последние уменьшают воспаление, аллергические реакции, замедляют образование коллагеновых волокон. Такие лекарства вводят непосредственно в рубцовую ткань.
В некоторых случаях применяют комбинированное лечение: ввод в рубец ферментного препарата лидаза плюс использование электрофореза. Кроме этого, остановить активное формирование коллагеновых волокон и снять отечность поможет рентгенотерапия.
Обычно назначают до 6 сеансов облучения с перерывом 6-8 недель, если у пациента нет дерматитов, ран, болезни почек.
Также используют специальные мази, гели, силиконовые пластыри, компрессионные повязки.
Нередко пациенту требуются повторные пластические операции, в том числе для коррекции кожного покрова лица, иссечения рубцов и восстановления функциональности суставов ног, рук.
Лазерная шлифовка шрамов позволит удалить патологические клетки рубцовой ткани, усилить синтез коллагена, эластина и добиться значительного уменьшения, исчезновения дефектов кожи.
Пересадка кожи – это сложное хирургическое вмешательство, успех которого зависит не только от квалификации хирурга, но и от соблюдения рекомендаций врача на этапе реабилитации.
Советуем почитать: удаление вросшего ногтя хирургическим путем
Видео
Внимание! Информация на сайте представлена специалистами, но носит ознакомительный характер и не может быть использована для самостоятельного лечения. Обязательно проконсультируйтесь врачом!
Источник: http://VseOperacii.com/raznoe/peresadka-kozhi.html
Пересадка кожи после ожога: особенности и виды кожной пластики
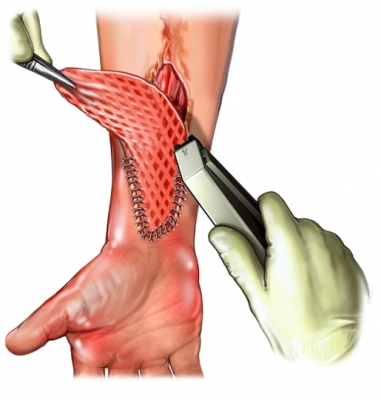
Пересадка кожи после ожога осуществляется посредством проведения операции под названием «пластика кожи». Данная процедура является самым эффективным методом лечения открытых ран, образовавшихся после контакта тела с раскаленным предметом, огнем или кипятком. Операция позволяет полностью защитить кожу от негативных факторов окружающей среды и инфекций.
Принципы восстановления кожи после ожогов
В медицинской практике применяются следующие методики восстановления кожи:
- физиотерапия;
- народные методы;
- медикаментозное лечение.
Выбор методики зависит от степени и особенностей ожога. В случае серьезных повреждений кожи эффективным является только хирургическое вмешательство.
Плюсы и минусы пересадки кожи после ожога
Несмотря на высокую эффективность, пересадка кожи имеет и свои недостатки:
- возможные риски осложнений;
- высокая стоимость операции;
- риски отторжения трансплантата;
Однако при наличии сильных ожогов пересадка является необходимой мерой, которая не имеет альтернативных вариантов решения проблемы.
Трансплантация кожи защищает открытые раны от инфекций и других негативных факторов окружающей среды, позволяет предотвратить потерю жидкости и достигнуть высокого показателя эстетичности после проведения процедуры.
Какие виды кожной пластики практикуются в медицине
На сегодняшний день используется первичная и вторичная пересадка кожи. В первом случае оперативное вмешательство осуществляется непосредственно после перенесенной травмы. Вторичная пластика проводится после того, как на поверхности раны образуются грануляции (временная ткань, образовавшаяся перед созреванием рубца).
Аутотканевая трансплантация кожи
Операция по трансплантации предполагает использование свободного кожного лоскута пациента. Данная трансплантация является самой безопасной с точки зрения рисков отторжения материала. Показана она только тем пациентам, которые не имеют серьезных кожных заболеваний. В случае наличия таких заболеваний врач рассматривает альтернативные варианты трансплантации.
Аллотканевая пересадка кожи
Операция предполагает использование донорской кожи. Перед проведением оперативного вмешательства осуществляется ряд исследований, чтобы подобрать пациенту максимально подходящий биологический материал. Серьезный подход к данному вопросу позволяет снизить риски отторжения до минимума.
Клеточная трансплантация
Клеточная трансплантология включает комплекс методов, направленных на пересадку здоровых клеток кожи в организм пациента.
Часто в рамках данной терапии используется плацента, которая содержит в своем строении уникальные стволовые клетки. Пересадка материала осуществляется в три этапа. Сначала проводится выделение клеток из тканей.
Потом биологический материал проходит комплексную очистку. На третьем этапе осуществляется внедрение клеточного материала донора.
Показания и противопоказания к проведению трансплантации кожи
Перед оперативным вмешательством проводится ряд лабораторных исследований. Операция назначается только в случае положительных результатов анализов.
Пересадка требуется в следующих случаях:
- серьезные дефекты кожи;
- обширная площадь пораженной кожи;
- сильное рубцевание;
- наличия больших ран и трофических язв;
- ожоги 4 и 3 степени.
Подготовка к трансплантации кожи
Перед операцией стратегически важно подготовить пораженную зону на теле. Для этого проводится механическая очистка от поврежденных и некротических тканей. Хирурги удаляют все нежизнеспособные ткани и клетки. В противном случае у пациента может начаться отторжение пересаженной кожи.
Подготовка к операции также включает применение методов, направленных на улучшение функций тканей. Проводятся различные процедуры, направленные на улучшение кровообращения и пластичности ткани. На подготовительном этапе также осуществляется выбор материала, который станет оптимальным в конкретной ситуации.
Техника и ход проведения операции
Операция проводится с участием двух бригад специалистов. Одна группа врачей занимается подготовкой пораженного участка. Вторая подготавливает трансплантат к пересадке.
На первом этапе устраняют отмершие ткани. После этого пораженная область обрабатывается натрием хлорида, очищается и тщательно просушивается. Далее накладывается трансплантат, лоскут расправляется и фиксируется на необходимом месте. Для этого используется плотная повязка или накладывается несколько стежков.
Для предотвращения скапливания крови применяется дренаж. Первую перевязку можно проводить только спустя четыре дня. В некоторых ситуациях для первичного восстановления требуется до семи дней.
Как ухаживать за кожей после пересадки и какие осложнения могут возникнуть
Ситуация может осложниться наличием крови и гноя возле трансплантата. Отсутствие высокой температуры и отечности позволяет говорить о положительных прогнозах.
Во время перевязки удаляется жидкость с дренажной системы. В целом на реабилитацию в лучшем случае уходит до 2 месяцев. Изменения цвета кожи во время восстановления не является поводом для беспокойства. Со временем тон выровняется, а оперируемая зона станет практически незаметной. Пересадка кожи после ожога: фото до и после позволяет оценить эффективность процедуры.
Проведение пересадки кожи у детей
Трансплантация кожи у детей осложняется повышенной чувствительностью к различным инфекциям. Иммунная система маленького пациента еще не может справляться со всеми угрозами, поэтому риск осложнений сильно возрастает.
При работе с детьми врачам требуется вложить максимум усилий для создания стерильных условий. Такого правила необходимо придерживаться, как во время операции, так и в период реабилитации. Пересадка кожи после ожога у детей часто заканчивается успешно.
Методы современной медицины позволяют свести все риски к минимуму.
Завершение
Пересадка кожи является радикальным методом лечения при серьезных дефектах. Операция показана только в крайних случаях, при которых консервативные методики не могут дать желаемого результата. При ожогах 3 и 4 степени трансплантация является обязательной процедурой.
При проведении операции могут использоваться различные материалы, как биологического, так и искусственного происхождения.
Для выбора самого оптимального трансплантата в конкретной ситуации проводится ряд исследований, которые позволяют определить особенности заболевания, тип кожи и общее состояние здоровья пациента.
Первая помощь при ожогах: Видео
Пластика кожи после ожоговой травмы полноценным свободным лоскутом.Копия видео “Cвободная кожная пластика электродерматомом Курс молодого хирурга”
Источник: https://reabilitilog.ru/informatciia/travmy/peresadka-kozhi-posle-ozhoga.html
Пересадка кожи при ожогах
Ожогами называют травмы, которые случаются по причине различных негативных воздействий на человеческие мягкие ткани. Разделяют такие повреждения на 4 вида:
- термические (при воздействии на кожу высоких температур);
- химические (при взаимодействии человека с агрессивными химическими элементами);
- электрические (случайный контакт с источниками высокого напряжения);
- лучевые (случаются в результате различных излучений).
Чаще всего такие поражения кожного покрова происходят по причине неосторожности и при наплевательском отношении к существующим правилам безопасности. У детей ожоги происходят в результате чрезмерной любопытности.
В случае, если произошел ожог 3А и 3Б степени, а также 4, то, скорее всего, для эффективного лечения понадобится хирургическое вмешательство с последующей кожной пластикой.
Трансплантация проводится с помощью:
- собственной кожи пострадавшего (аутотрансплантат);
- кожных покровов донора (аллотрансплантат);
- верхних слоев мягких тканей животных (ксенотрансплантат);
- искусственно созданных материалов для пересадки (эксплантат).
Показания для проведения такой операции
Существуют следующие показания для пластики кожного покрова:
- оперативная терапия раненой области с помощью аутокожи. Применяется она для повреждений 3Б и 4 степени, когда поражению подвергаются глубокие слои мягких тканей (иногда и костей), а также происходит их некроз;
- в случае, если нет возможности использовать собственные ткани, используются аллотрансплантанты. Показанием для такой операции является сильное кровоизлияние после некрэктомии (при ожогах 3А степени). Данная процедура позволит ускорить процесс заживления раны эпителием;
- если пораженная область незначительного размера и имеет ярко выраженные границы, то кожа может быть пересаженной уже в ранние сроки после получения травмирования, до того, как проявятся все возможные воспалительные процессы. Называется такой вид терапии «отсроченная радикальная некрэтомия с первичным проведением пластики»;
- в случае, если присутствует глубокая ожоговая рана, занимающая большую площадь на человеческом теле. Хирургическое вмешательство такого типа производится только по завершению полного очищения пораженного участка от отмерших частиц и после того, как грануляционная кожица покроет этот участок.
Действия перед проведением оперативного вмешательства
Перед тем, как лечащий врач назначит операцию, пострадавшего направляют на сдачу анализов, а также он проходит все необходимые диагностические процедуры, по результатам которых устанавливается точный диагноз.
Проводятся такие исследования для того, чтобы определить степень тяжести и характер присутствующей травмы, а также для выявления возможных противопоказаний.
После того, как проведение оперативного вмешательства будет подтверждено, пациента подготавливают к предстоящей пересадке кожи, очищая кишечник, и следят за тем, чтоб перед самой процедурой больной не употреблял пищу и воду.
Методика выполнение пластики
Пересадку кожи должен выполнять квалифицированный хирург в специально отведенном для этого месте. В первую очередь пациента погружают в состояние сна с помощью общей или местной анестезии.
После того, как препарат подействует и больной уснет, на поверхность раны накладывают целлофановый материал, с помощью которого делают очертание травмированной области.
После точного определения размера и формы, целлофановый материал накладывается на место донорской кожи и с помощью скальпеля вырезается нужный кусок пересаживаемой ткани.
Лоскут транспортируемого кожного покрова покрывается специальным дерматиновым клеем и помещается на специализированный прибор, который называется «барабан».
Барабан совершает круговое движение, во время которого отделяется необходимая толщина слоя эпидермиса. Полученный лоскут помещается на марлевую салфетку и прикладывается на поверхность обожженного участка.
Затем границы повреждения и пересаживаемый материал соединяется с помощью капроновых ниток.
Во время произведения обработки транспортируемого элемента проводится остановка кровоизлияния, накладывается специальная повязка с антибактериальным средством и выполняется зашивание. В некоторых случаях донорская ткань подвергается фиксации с помощью шин или гипсовых лонгетов.
После того, как пересадка кожи после ожога будет выполнена, и состояние больного стабилизируется, врач прописывает прием некоторых фармакологических средств, позволяющих ускорить процесс восстановления.
Фото
Ниже вы можете посмотреть фото До и После пересадки кожи.
Источник: https://PerelomaNet.ru/ozhogi/peresadka-kozhi-posle-ozhogov.html
Операция по пересадке кожи при ожогах
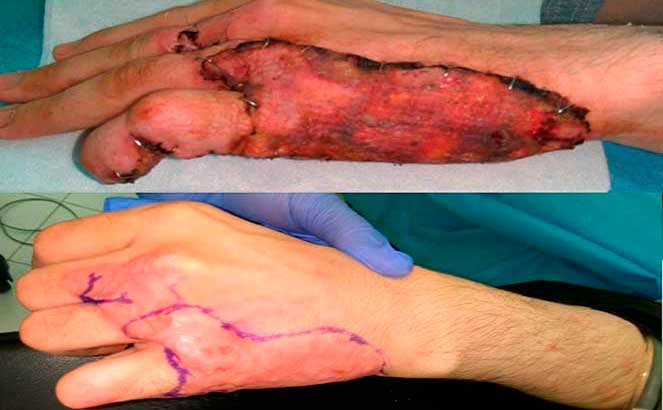
Хирургическое лечение (пересадка кожи) – радикальный способ лечения глубоких ожогов, оперативное вмешательство по удалению поврежденной и пересадке на это место здоровой кожи.
Чаще всего для пересадки используется собственная кожа пациента (аутокожа), или аутотрансплантат. Если собственной кожи для пересадки недостаточно, может использоваться кожа от донора (аллотрансплантат), кожа животного происхождения (ксенотрансплантат) и синтетические ткани.
Использовать альтернативные источники рекомендуется только для временного применения.
Как правило, это происходит к концу 3 – началу 4 недели после ожога. Такое оперативное вмешательство называется вторичной пластикой.
Пересадка кожи в процессе лечения глубоких ожогов служит, в том числе, хорошей профилактикой против ожоговой болезни.
Оперативное вмешательство по пересадке кожи длительна и болезненна, сопровождается большой кровопотерей. Проводится под общим наркозом и под защитой переливания крови.
Операция по пересадке кожи состоит из трех основных этапов: взятия аутотрансплантатов, подготовки раневого ложа и пересадки трансплантатов на раневую поверхность.
Взятие аутотрансплантата. Забор аутокожи осуществляется дерматомами с предварительно обработанных неповрежденных кожных тканей толщиной трансплантата 0,2 — 0,7 мм. Для пересадки берут здоровую кожу с туловища и конечностей.
Выбор места, откуда будет срезаться трансплантат, определяется толщиной кожного покрова, а также возможностью создания лучших условий для быстрого заживления раны в послеоперационном периоде. Предпочтительны наружные и задние поверхности бедер, ягодицы, спина, плечи, боковые поверхности грудной клетки.
Полученные после забора кожи раны (донорские раны) закрываются повязками с антисептическими кремами и мазями или сухими асептическими повязками.
Подготовка раневой поверхности. Пересадка кожи должна проводиться на раны без гнойного отделяемого и наличия очагов некроза. Это достигается удалением нежизнеспособных тканей и последующей терапией.
Ожоговые раны перед пересадкой промываются антисептическими растворами, просушиваются стерильными сухими салфетками.
Пересадка кожи. На подготовленную раневую поверхность укладывается расправленный трансплантат, при необходимости фиксируется к краям и дну раны швами или скобами хирургического степлера.
Поверх трансплантированной кожи накладываются тугие стерильные повязки, обработанные растворами антисептиков.
Сроки проведения перевязок определяются индивидуально, зависят от клинического состояния пациента, результатов лабораторных исследований, течения раневого процесса.
Перевязка в дальнейшем может проводиться под местной или общей анестезией.
Оцените -(Пока оценок нет)
Загрузка…
Источник: https://www.operabelno.ru/operaciya-po-peresadke-kozhi-pri-ozhogax-pokazaniya-etapy-operacii-i-osobennosti-reabilitacii/