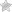Операция на коленном суставе: реабилитация

Колено состоит из костной, хрящевой и суставной ткани. Его анатомическое строение позволяет осуществлять движения при ходьбе, беге, занятиях физической культурой. Большую роль в строении колена играют боковые, задние и внутрисуставные и крестообразные связки.
В процессе осуществления движений и при возложении на него больших нагрузок происходит травмирование суставной и хрящевой ткани. Медикаментозная терапия и наложение иммобилизирующих лангет не всегда восстанавливает повреждения полностью. Операция на коленном суставе проводится при сильных надрывах и разрывах суставной ткани.
Связки, которые могут повредиться при травмировании, поражении инфекцией или воспалительном процессе.
Показания
Хирургическое лечение позволяет вернуть колену функциональность и убрать болевой синдром.
Операция на связки коленного сустава проводится при получении травмы. Чтобы снять воспалительный процесс и избавить пациента от сильной боли, вернуть утраченную двигательную активность проводят оперативное вмешательство (см. также Причины боли в коленном суставе).
По медицинской статистике травмы колена фиксируются чаще всего. Суставы, хрящи и костная ткань практически не защищены мышцами, что приводит к их частому травмированию. Оказывая помощь при открытом переломе необходимо помнить о правилах асептики и антисептики.
Зачастую в открытую рану попадает инфекция, которая провоцирует ряд заболеваний суставной ткани. Лечение медикаментозными средствами не даёт положительного эффекта и пациентам проводится операция.
Виды хирургических вмешательств
По мере оказания помощи пациентам, оперативные вмешательства подразделяются на экстренные и плановые.
| Виды | Описание |
| Экстренные операцииПроведение экстренной хирургической манипуляции. | Вмешательства, которые проводятся по медицинским показаниям, а именно, когда травма пациента угрожает его жизни. К экстренным операциям относят полные разрывы связок, которые могут сопровождаться открытыми переломами и смещением костных отломков. Хирургическим путём пациенту восстанавливают сустав или проводят его имплантацию, снимают воспалительный процесс и облегчают дальнейшую реабилитацию. |
| Плановые операцииПодготовка пациента к плановой процедуре. | Вмешательства направлены на устранение последствий старых травм и восстановление функциональности сустава. Также в плановом порядке проводят коррекцию анатомического строения и возвращают былую подвижность суставам нижних конечностей. |
Методы исследований
Как проходит подготовка и проводится операция на коленном суставе, видео можно посмотреть в данной статье. Перед тем как назначить пациенту плановое хирургическое вмешательство, его исследуют лабораторными и инструментальными методами.
Ему назначают проведение:
- Электрокардиографии.
- Исследования общего анализа мочи и крови.
- R-фактора и определения группы крови.
- Анализа крови на глюкозу.
- Исследования крови на гепатит и вирус иммунодефицита человека.
Цена лабораторного метода диагностирования в частных клиниках не превышает 500 рублей. В государственных учреждениях при предъявлении полиса обязательного медицинского страхования забор и расшифровка общего анализа крови проводятся бесплатно.
Также пациенту необходимо пройти консультацию у терапевта на лечащем участке и определить с анестезиологом метод введения наркоза. По индивидуальным показаниям для каждого человека подбирается свой тип анестезии.
За несколько дней до операции пациент посещает хирурга для обсуждения хода и вида вмешательства. Специалист рассказывает о мероприятиях, которые будут проводиться, на что они повлияют и какой положительный эффект наступит после хирургической манипуляции.
Также в кабинете врач разъясняет дальнейшее лечение и реабилитационный период. Инструкция должна полностью соблюдаться пациентом.
Основные виды хирургических вмешательств на связки колена
Для лечения заболеваний колена необходимо правильно выбрать метод хирургического вмешательства. Рассмотрим основные.
Эндоскопическая операция
Артроскопический метод лечения хрящевой и суставной ткани колена.
Эндоскопический метод лечения колена считается самым распространённым. Операция проводится в лечебном учреждении хирургом – травматологом под наблюдением анестезиолога.
Процедура основана на внедрение к поражённому участку через небольшое отверстие на кожном покрове тонкой трубки эндоскопа, на конце которой имеется камера. Изображение выводится на экран, и специалист проводит операцию под полным контролем.
Ход проведения вмешательства:
- Пациента госпитализируют за сутки в хирургическое отделение. Если оперативное вмешательство проводится в частной клинике, то пациент приходит подготовленный за 2 часа до начала.
- Пациента укладывают на операционный стол.
- Вводят анестезию заранее обговоренным со специалистом способом.
- Хирург – травматолог обрабатывает кожные покровы в области колена.
- Проводит 2 небольших разреза выше поражённого места. Первый необходим для введения тонкой трубки эндоскопа. Во второе отверстие вставляется хирургический инструментарий для осуществления лечебных манипуляций.
- В суставную сумку колена вводится физраствор. Эта процедура помогает рассоединить связки и ткани, чтобы специалист мог их полностью рассмотреть и добраться к необходимому, поражённому участку.
- После проведения операции на кожные покровы накладываются 2 шва. На места разрезов кожи накладывается асептическая повязка.
- Надевают ортопедические изделия.
- Если оперативное вмешательство проводилось в условиях стационара, пациент госпитализируется на трое суток. При оказании помощи в частной клинике оперируемый получает рекомендации и направляется домой для осуществления реабилитации.
Введение физраствора полой иглой для рассоединения связок и хрящей для полного осмотра повреждения.
Эндоскопическая операция считается малоинвазивным методом. Во время её проведения пациенту могут назначить исследование, сделать забор биологического материала для биопсии. Эффективный метод помогает, если нарушена крестообразная связка.
Во время проведения операции специалист не фиксирует конечность. Кожные покровы не травмируются, при использовании эндоскопа нет необходимости проводить полостной разрез кожи. Этот метод снижает риск присоединения вторичной инфекции.
После операции на коленном суставе с использованием хирургического оборудования реабилитационный период наступает сразу после вмешательства. Длится он меньше, чем после других манипуляций.
Так выглядит ход артроскопической операции внутри.
Видео операция на коленный сустав эндоскопическим методом прилагается ниже.
Операция с использованием лазера
Эндоскопическое и лазерное вмешательство.
Лазерная операция проводится реже, чем эндоскопическая. Воздействуя высокими температурами на суставную ткань, разорванные части спаиваются между собой и подлежат восстановлению. Восстановление после операции на коленном суставе займёт около трёх месяцев.
Ход проведения вмешательства:
- Пациента укладывают на операционный стол.
- Вводят анестезию методом общего наркоза.
- Хирург-травматолог обрабатывает кожные покровы в месте произведения разреза.
- С помощью скальпеля врач проводит рассечение кожи.
- Хирургическими инструментариями хирург раздвигает края кожных покровов, чтобы добраться к очагу воспаления суставов и месту их разрыва. Также лазерным методом отсекается киста Беккера коленного сустава.
- Лазерным лучом специалист спаивает края разорванных связок, или отсекает суставное доброкачественное новообразование.
- Врач сшивает края кожных покровов.
- Затем хирург накладывает асептическую повязку.
- По необходимости специалист надевает иммобилизирующую повязку.
После отхождения от наркоза пациент получает рекомендации как разработать коленный сустав после операции и направляется домой.
Открытая операция при соединении разорванного мениска и замене сустава
На фото показан разрез кожных покровов и сшивание разорванных связок саморассасывающейся нитью – кетгутом.
Артротомия – открытая операция по смене сустава колена на трансплантат. Проводится при полном разрыве мениска или раздроблении всего сустава при получении травмы.
Хирурги во время проведения операции стараются отсечь повреждённые ткани и сравнять края. При полном удалении мениска у пациентов в течение двух лет развивается артроз коленного сустава.
Во время проведения операции части разорванного мениска соединяются с помощью шурупов, кнопок или фиксаторов с рассасыванием. Если сустав не подлежит восстановлению, то его заменяют на трансплантат.
Рентген снимок пациента, которому выполнили эндопротезирование.Послеоперационный шов ,стянутый скобками.
Реабилитационный период
Разработка коленного сустава после операции зависит от состояния здоровья пациента, степени изначального травмирования и хода врачебного вмешательства. При положительной динамике первые двое суток после операции пациент малоподвижен, выполняет назначение врача и принимает антибиотикотерапию.
Через 48 часов после оперативного вмешательства, при отсутствии осложнений начинает разрабатывать сустав. Изначально ему разрешают делать несколько шагов по палате или дому с опорой на костыли, если операция проводилась в частной клинике.
Через 14 суток на сустав можно возлагать небольшую нагрузку, проводить занятия на велотренажёре или проходить пешком большие расстояния.
Просмотрев видео в этой статье, можно увидеть курс реабилитации после оперативного вмешательства на суставную ткань колена в течение первого месяца.
При занятиях спортом пациентам переживших операцию на мениск необходимо надевать утягивающую повязку с фиксирующим эффектом.
Источник: https://vash-ortoped.com/lechenie/operativnoe/operaciya-na-kolennom-sustave-281
Пластика ПКС коленного сустава, передней крестообразной связки: реабилитация и стоимость операции
Пластика передней крестообразной связки (ПКС) коленного сустава – это один из самых эффективных и современный способ восстановления нарушенной целостности крестообразной связки. Операция коленного сустава осуществляется артроскопически с использованием трансплантатов, с успехом замещающих разорванную связку.
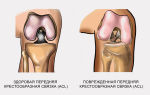
Травматизация передней крестообразной связки
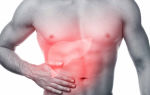
Передняя крестообразная связка – это очень важный составляющий компонент коленного сустава, образование несет важную стабилизирующую функцию, предотвращая соскальзывание костных поверхностей во время движения.
И при дефектности происходит нарушение стабильности всего сустава, становятся невозможными ротационные движения и, соответственно, сустав не способен выполнять полноценную двигательную нагрузку.
Характер повреждений передней крестообразной связки бывает разный, она может, например, оторваться от места своей фиксации на бедренной кости, иногда и вместе с кусочком кости. Также возможен надрыв на ее протяжении, который может быть как частичным, так и полным – разрыв.
Орган расположен в центральной части сустава колена и как правило, травма ПКС сопровождается еще и разрывом или повреждением медиального, внутреннего мениска.
Повреждения такого характера приводят к нарушению конгруэнтности, устойчивости и двигательной функциональности сустава, также происходит перегрузка других фиксирующих элементов сустава, следовательно, повышается риск их травматизации. Как видно, пластика связок коленного сустава – это достаточно актуальная манипуляция, успешно практикуемая в современной медицине.
Про пункцию колена и зачем она нужна читайте здесь.
Пластика ПКС, трансплантаты и суть операции
Пластика коленного сустава сейчас является основным оперативным методом восстановления поврежденных связок. Эта операция на связках сустава колена показывает удовлетворительные результаты, если после пластики ПКС сустава колена полностью восстанавливается стабильность, устойчивость и функциональная активность сустава.
Но не всегда при травматизации передней или задней крестообразных связок показана пластика ПКС коленного сустава, в некоторых случаях, когда происходит частичный надрыв, удается сшить, и таким образом восстановить целостность. В зависимости от материала трансплантата, выделяют два варианта:
- Аутотрансплантация – лучшим образом зарекомендовавший себя способ замены крестообразной связки. Данный случай подразумевает использовать собственное сухожилие пациента для пластики, в роли трансплантата может выступить сухожилие связки надколенниковой кости, либо же сухожильные элементы полусухожильной или тонкой мышц ноги.
- Второй вариант предполагает использование синтетического сухожилия, изготовленного с максимально приближенными к передней крестообразной связке характеристиками.
Источник: https://ProKoleni.ru/operacii/plastika-pks-kolennogo-sustava
Операция крестообразной связки колена: ход операции и осложнения
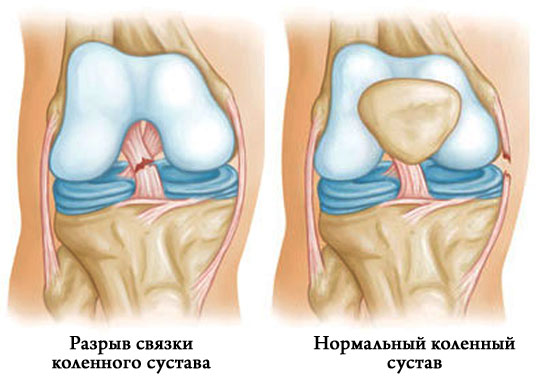
Травмы нижних конечностей — это довольно распространенные проблемы, с которыми люди обращаются за помощью к травматологам и хирургах.
Довольно часто после ушибов, ударов или резких движений человек теряет уверенность в функциональности собственных колен. Нередко после диагностики оказывается, что произошел разрыв крестообразной связки коленного сустава.
Эта патология в свою очередь требует корректного лечения в виде соответствующей операции. Без нее существует огромный риск инвалидизации больного.
Особенности
Крестообразная связка нижней конечности — это довольно важная структура, которая предназначена для фиксации коленного сустава в нужном положении при осуществлении движений.
Таким образом, этот компонент ноги предотвращает смещение колена в любую из сторон. Существует передняя и задняя крестообразная связки.
Они расположены по диагонали друг к другу, образовывая при этом геометрическую фигуру в виде латинской буквы Х.
Расположены крестообразные связки непосредственно в самом центре коленного сустава по обе стороны от него (сзади и спереди). Они служат осью самого вращения данной части ноги.
Любые травмы крестообразных связок происходят примерно одинаково:
- Случается отрыв данной структуры с одной из сторон, где она соприкасается с костью.
- Это может случится, как с костным фрагментом, так и без него.
- Также возможны травмы, произошедшие путем разрыва. Он бывает полным или же частичным.
- Статистические данные предоставляют информацию о том, что в 70% всех случаев любая травма крестообразной связки заканчивается повреждение мениска.
- 64% всех пациента получаются данные проблема одновременно при ушибе, ударе или резком изменении положения ноги. Из-за некоторых особенностей строения женских нижних конечностей, такая проблема, как разрыв крестообразной связки, происходит у них несколько чаще, нежели у мужчин.
Операция реконструкции крестообразной связки нужна во всех случаях, когда происходит отрыв или разрыв данной структуры. Связанно это с ее важностью непосредственно для самого колена.
Операция на ПКС
Оперативное вмешательство на передней крестообразной связки колена требуется после того, как у человека возникает боль в коленном суставе, и он теряет свою подвижность. А также:
- В большинстве случаев больной перед этим слышат характерный громкой щелчок, что говорит о разрыве какой-то структуры внутри ноги. Со временем колено начинает постепенно опухать.
- Это может произойти сразу же из-за кровотечения или через день из-за воспалительной реакции.
- Пострадавший человек из-за повреждения передней крестообразной связки чувствует, как его кости начинают смещаться относительно друг друга. Именно этот симптом и помогает отличить данную патологии от многих других проблем с коленом.
Как только случается проблема с ПКС, необходимо проводить соответствующую операцию. Ее стоимость составляет около 70 тысяч рублей без цены на расходные материалы и реабилитацию.
Ход операции
Операция на крестообразной связке колена осуществляется эндоскопическим способом, это подразумевает:
- Сохранение коленного сустава в целостности и безопасности. Данное хирургическое вмешательство требует создания на поверхности кожи лишь двух небольших отверстий. С их помощью внутрь запускаются специальные оптические и хирургические инструменты, которые и позволяют делать реконструкцию связки.
- За ходом операции врач-хирург следить при помощи монитора, на котором отображается все в необходимом многократном увеличении.
- Если произошел разрыв связки, то сшить ее не представляется возможным. Специалистам в таком случае приходится заново создавать новую подобную структуру, которая будет соединять кости между собой. Для этого осуществляется трансплантация собственных тканей организма с других областей тела. В большинстве случаев выбирают сухожилие мускулатуры нижней конечности. По своей функциональности оно менее важное, поэтому им могут пожертвовать. Без него человек может без проблем продолжать дальше жить, не замечая его отсутствие.
- При помощи сухожилия из ноги осуществляет реконструкция смой крестообразной связки. Она получается более крепкой и надежной, нежели предыдущая. Врач производить ее фиксацию в нужных местах, после чего помещает оперированную ногу в шину. Это позволяет защитить колено от травм и ушибов.
- Длительность хирургического вмешательства небольшая — всего около одного часа. Для того чтобы осуществить обезболивание области операции используют спинальную анестезию. Ее действие составляет примерно от 4 до 6 часов. После этого используются противовоспалительные и обезболивающие препараты.
Возможные осложнения после хирургии
Как и любое хирургическое вмешательство, операция на крестообразной связке колена может иметь свои осложнения разной степени выраженности. Но это происходит крайне редко, что связанно, как с отработанной схемой проведения данного вида реконструкции, так и с использование высокотехнологических надежных инструментов.
Несмотря на малый шанс возникновения последствий, пациент обязательно должен быть осведомлен о них. Среди наиболее популярных побочных эффектов после операции специалисты выделяют такие:
- Возникновение болевого синдрома, который проходит лишь на второй-третий день.
- Опухание области колена, где проводилась сама операция.
- Возникновение лихорадочного состояния с повышением температуры тела, как следствие на хирургическое вмешательство.
- Появление подкожных внутренних кровоизлияний, вследствие чего возникают гематомы в области нижней конечности.
- Разрыв трансплантированного сухожилья вследствие неправильной реабилитации, травм, ушибов или слишком резких движений больного.
- Инфекционное поражение костной ткани внутрибольничным патогеном вследствие плохой дезинфекции инструментов или операционного поля.
- Онемение прооперированной конечности в виде частичной потери чувствительности, если произошло повреждение нервов.
Для того чтобы предотвратить такие страшные осложнения любой операции, как сепсис или же образование тромбов, больному назначаются специальные медикаменты. Преимущественно ими являются антикоагулянты и антибиотики в терапевтических профилактических дозах.
Если соблюдать все рекомендации врачей, то риск возникновения осложнений после оперативного вмешательство сводится к минимуму.
Реабилитационный период
Во многих случаях, если после проведенной операции на крестообразной связке колена не возникает отечности в конечности или других осложнений, то:
Врачи отпускают пациента домой в тот же день, когда было произведено вмешательство. Но из-за того, что на следующий же день обязательно стоит сделать перевязку, больной преимущественно остается ночевать в условиях стационара:
- К тому же очень важно в реабилитационном периоде, особенно сразу же после операции, не делать никаких резких движений конечностью, чтобы не спровоцировать начало кровотечения.
- После того, как будет осуществлена перевязка на второй день, пациента уже без проблем выписывают на дом. Одно из условий — передвижение при помощи костылей. Больную ногу ни в коем случае нельзя сильно нагружать. Связанно это с тем, что трансплантированной связки еще необходимо какое-то время, чтобы прижиться на новом месте своего размещения.
- Ввиду того, что за длительный период реабилитации мускулатура ног может потерять свою свой тонус и атрофироваться, пациенту следует выполнять определенный комплекс упражнений. Он может содействовать процессу заживления раны, а также оттоку жидкости от прооперированного колена.
- Процесс снятия швов осуществляется на 10 дней после того, как была проведения операция по реконструкции крестообразной связки колена. У человека после этого остается лишь три небольших рубца. Два из них имеют длину около 0,5 сантиметра, располагаясь по обеих сторона от коленного состава, тогда как третий более значительный — его величина коло 3 сантиметров.
- Еще после 4 недель больному человеку разрешается начинать разрабатывать ногу. При этом он продолжает ходить на костылях, но уже может опираться на ту конечность, которая была повреждена. Через 2 недели после этого врачи могут снять с ноги шину. В это время пациенту уже можно стать на обе конечности и начать полноценно ходить. Движения должны быть не резкими. К тому же на фоне этого стоит пройти целый курс физиотерапии, предназначенный для укрепления ноги и возвращения в прежним активный образ жизни.
- Полностью начать осуществлять жизнедеятельность таким образом, как до операции, можно лишь спустя три месяца после хирургии. Но стоит отметить, что это удается далеко не всем. Средняя продолжительность реабилитационного курса — 4 месяца.
В основном пациенту запрещается резко менять направление движения. Именно из-за этого в спорт больной после операции может вернуться лишь через год. Что касается обычной жизни, то уже через 6 месяцев после попадания в больницу человек может без проблем, например, кататься на лыжах по горным спускам.
Также вы можете ознакомиться подробнее насчет реабилитации после разрыва из этого видео.
Как проходит операция крестообразной связки колена Ссылка на основную публикацию
Источник: http://prosustav.ru/treatment/operation/operaciya-krestoobraznoj-svyazki-kolena.html
Как диагностировать и вылечить разрыв боковой связки коленного сустава: рекомендации травматолога по предотвращению пожизненной хромоты

Разрыв связок коленного сустава – распространённая травма среди людей, которые ведут активный образ жизни. При отсутствии медицинской помощи и должной иммобилизации колена в процесс поражения втягиваются дополнительные структуры сустава. В запущенных случаях происходит износ хрящевой ткани с распространением болезни на другие суставы нижних конечностей и позвоночник.
Виды повреждений
В практической медицине выделяют три вида разрыва боковых сочленений коленного сустава:
- частичный разрыв боковых связок коленного сустава;
- полный разрыв;
- отрыв связки от места крепления.
При частичных разрывах боковых сочленений колена функциональность коленного сустава сохраняется в полной мере, а угол отклонения голени в сагиттальной оси не превышает 10 градусов.
Полный разрыв – тяжёлое состояние с ярко выраженной клинической картиной. Наблюдается отклонение голени в сагиттальной оси больше 10 градусов. Состояние требует неотложного оперативного вмешательства.
Отрыв структуры от места прикрепления – патология встречается при повреждениях латеральной связки коленного сустава. Травма сопровождается болевым синдромом, который купируют при помощи наркотических анальгетиков.
Существует процентная классификация разрывов. Выделяют три степени:
- разрыв до 10% волокон;
- разрыв от 10 до 40% волокон;
- разрыв больше 40% или полный разрыв.
Разрыв всегда происходит в одном из трех мест структуры:
- место прикрепления связки к бедренной кости (травмируется чаще, чем остальные отделы);
- средина боковой связки на уровне суставной щели;
- место прикрепления боковых волокон к большеберцовой кости.
Механизм растяжения внутренней (медиальной коллатеральной) или наружной (латеральной) боковой связки
Функция боковых связок заключается в стабилизации колена и предупреждении смещений бедренной кости в стороны (сагиттальная ось).
Боковая связка разрывается при действии травматического фактора во время привидения или отведения голени. Разрыв зависит от стороны отведения голени.
При отведении вовнутрь разрывается латеральная (наружная боковая) связка, при отведении наружу – медиальная (внутренняя) связка.
При классическом механизме травмы боковых связок разрыв происходит только с одной стороны. Одновременный разрыв двух структур происходит только комбинированно, с разрывом крестообразных связок во время чрезмерного смещения голени вперёд или назад.
В 50% случаев боковые связки травмируются при повреждении крестообразных связок или менисков коленного сустава.
Подробнее о том, как распознать травму крестообразных связок читайте здесь.
Клиническая картина разрыва или надрыва
Симптоматика нарастает быстро и последовательно. В момент травмы возникает резкая одномоментная боль. Люди, получившие травму боковых или крестообразных сочленений, иногда жалуются на иррадиацию боли в голень или бедренную кость. Также может возникать ощущение смещения бедра относительно большеберцовой кости.
За болью следует отёк. Отёчность нарастает быстро – за 15-20 минут. Одна треть разрывов боковых связок колена сопровождается повреждением капсулы коленного сустава. Если нарушена целостность полости сустава – там всегда скапливается экссудат или кровь.
Выраженный болевой синдром и отёк способствуют быстрой потере функции колена. На фоне разрыва или отрыва боковых связок всегда развивается боковая нестабильность колена. Во время ходьбы или при попытке стать на ногу возникает распирающая, давящая боль. При отрыве связок от места их прикрепления боль носит постоянный характер.
Если медицинская помощь не была оказана в полном объёме, спустя 2 недели после разрыва формируется нестабильность колена. Больной не может выполнять смещения в сторону, не ощущая при этом дискомфорт. Страдает и опорная функция нижней конечности.
Незначительные растяжения медиальной или латеральной связки колена могут протекать с минимальными клиническими проявлениями. Пациента беспокоит дискомфорт при опоре на травмированную ногу, отёк, который не нарушает функции коленного сустава, повышенная болезненность во время пальпации.
Из-за отёка и болевого синдрома сложно определить место травмы при помощи пальпации. А из клинических симптомов диагностическую роль играет только люфт голени вверх по отношению к бедренной кости:
- частичный разрыв – вальгусное или варусное отклонение голени до 10 градусов, раскрытие суставной щели до 10 мм;
- полный разрыв – вальгусное или варусное отклонение голени больше 10 градусов, суставная щель раскрывается больше чем на 10 мм.
Отклонение голени происходит в сторону поврежденной медиальной или латеральной связки. Вальгусное отклонение происходит при полных разрывах боковых связок колена, их отрывах от места крепления.
На фоне разрыва и гемартроза может возникать озноб, после чего поднимается температура до 38-39 градусов.
При травме, которая существует больше 3 недель, формируется «застарелый разрыв». Для него характерно постоянное боковое отклонение голени в сторону (в зависимости от того, какая боковая связка повреждена). Также происходит износ хрящевой ткани с формированием артроза. Нередко такие состояния осложняются формированием очагов гнойного воспаления.
Нестабильность коленного сустава при застарелых переломах может быть трех видов:
- Компенсированная. Капсула сустава и мышцы удерживают бедренную, большеберцовую кости. При компенсированной форме смещение в сагиттальной плоскости минимальное. Возникают синовиты, которые проходят без лечения.
- Субкомпенсированная нестабильность. Возникает хромота и снижается опорная функция колена. Пациент предъявляет жалобы на снижение силы околосуставных мышц. После нагрузки возникает синовит.
- Декомпенсированная. Выполнение простых функций нарушено, ходьба возможна только при помощи специальных приспособлений или опоры. Исчезает возможность активного вправления смещения.
При растяжениях и разрывах выделяют три периода:
- Период первых проявлений (боль, отёк, потеря функции колена).
- Период ремиссии или осложнений. В зависимости от того, как протекает заболевание, и какие меры принимаются для лечения пациента. Возникает либо начало восстановления связки и колена, либо развитие «застарелого разрыва» с гнойными или любыми другими осложнениями.
- Период выздоровления. При полном восстановлении двигательной и опорной функций колена можно говорить о выздоровлении.
Диагностика травмы
В периоде первых проявлений постановка диагноза без дополнительных методов обследования затруднена из-за резкой отёчности, гематом или гемартрозов. При застарелых переломах разрыв боковой связки коленного сустава можно определить пальпаторно.
Для проведения точной диагностики в условиях стационара используют такие методы:
- Артроскопия. При помощи специального эндоскопа можно посмотреть на связки в реальном времени и полностью оценить масштабы повреждений. Артроскопия даёт возможность самой точной диагностики.
- МРТ (магнитно-резонансная томография). МРТ помогает определить локализацию и масштабы повреждения боковой связки колена.
- Сонография. Исследование рекомендуется проводить во время проведения вальгусного или варусного теста.
- Рентгенография. Рентген является неинформативным методом при разрывах и растяжениях боковых связок колена, кроме случаев отрыва связки с частью кости. Рентгенография позволяет убедиться в отсутствии или наличии дополнительных костных повреждений.
МРТ и артроскопия – относительно дорогие исследования, но это информативные варианты, которые помогут врачу определить необходимость и объёмы лечебных мероприятий.
Лечение
Алгоритм лечения зависит от следующих факторов:
- Вид разрыва (полный, частичный). При частичных разрывах боковых связок можно использовать консервативную терапию. При полных разрывах боковых связок применяют комбинированное лечение с иммобилизацией и оперативным вмешательством.
- Срок получения травмы. Острые разрывы – до 10 дней с момента получения травмы, подострые – до трех недель, и устаревшие – больше трех недель.
- Наличие осложнений и дополнительных повреждений (других связок костей).
Вся терапия делится на два вида:
- консервативная;
- оперативная.
Основные принципы ведения больных с разрывом боковых связок колена:
- снятие боли;
- снятие отёчности;
- борьба с гемартрозом или другими внутрисуставными выпотами;
- восстановление целостности связок;
- иммобилизация на период выздоровления;
- ЛФК для усиления мышц и усиления кровотока;
- профилактика хронических воспалительных процессов в суставных хрящах и капсуле сустава;
- полное восстановление опорно-двигательной функции колена.
При повреждениях хрящевой ткани следует проводить мероприятия для её восстановления, подробнее об этом читайте здесь.
Консервативная терапия частичного повреждения
Частичные разрывы с небольшим процентным повреждением волокон в остром и подостром периодах лечат при помощи жёсткой иммобилизации.
Гипсовая лонгета должна быть наложена на сустав в момент его сгибания на 10-25 градусов. Срок иммобилизации составляет 40-45 дней.
Следующие две недели на ногу необходимо наматывать эластические бинты, ортезы или другие приспособления для фиксации. Нельзя сразу нагружать колено в полной мере. Для разгрузки нужно использовать костыли или трость.
При использовании гипса не должно возникать онемения пальцев или дискомфорта в ноге. Такие симптомы свидетельствуют о неправильном наложении.
Назначается применение нестероидных противовоспалительных препаратов и антибиотиков (по показаниям).
НПВС назначают при выраженной отёчности и болевом синдроме. Препараты, которые можно принимать:
- Ибупрофен. Малотоксичный препарат с преимущественно обезболивающим эффектом. Дозировка: детям до 20 кг – 10 мг на один килограмм массы тела. Дозировка для людей от 20 до 40 кг – 1 таблетка (200 миллиграмм). Взрослые могут использовать по 1-2 таблетки каждые 5-7 часов, максимальная дневная доза – 1200 мг.
- Индометацин. Препарат хорошо накапливается в синовиальной жидкости всех суставов. Принимать можно с 14 лет. Дневная доза 25-75 мг на день. Максимальная доза не должна превышать 150 мг. При постоянном использовании допустимая максимальная дневная доза – не более 75мг.
- Диклофенак натрия. Дозировка 150 мг, разделенных на 2 приёма. Для детей доза составляет 1.5-2.5 мг на 1 кг массы тела, разбитых на 2-3 приёма в день. Курс лечения не должен превышать одну неделю.
Устранение симптомов ушиба можно проводить без использования НПВС, подробней об этом читайте здесь.
Операция
Оперативное вмешательство проводят при полных разрывах или при отделении боковой связки колена от места крепления. Устаревшие разрывы с нестабильностью коленного сустава подлежат оперативной коррекции с формированием мощного фиксирующего аппарата.
Суть операции заключается в соединении волокнистой структуры при помощи шва, или в присоединении связки к месту, от которого она отделилась. При коррекции устаревших переломов формируют новую связку из аутотрансплантата.
При выполнении хирургических вмешательств антибиотики назначаются сразу, а курс лечения может быть продлён до двух недель.
После операции колено обездвиживают на 6 недель. Если была сделана коррекция нестабильности коленного сустава, срок неработоспособности увеличивается до 9-14 недель.
Реабилитация
В первые 6 недель иммобилизации нужно следить за состоянием мышечного аппарата нижней конечности. На следующий день после наложения гипса можно выполнять небольшие движения пальцами ног и стопой. Такие упражнения позволят наладить отток лимфы и венозной крови. На второй неделе можно легонько сокращать мышцы голени и бедра.
Важное место занимает массаж после снятия гипса. Все упражнения направленны на улучшение кровотока в мышцах и тканях для профилактики их атрофии. Иногда приходится восстанавливать крестообразные связки вместе с боковыми. Подробнее об упражнениях для крестообразных волокон читайте здесь.
Видео с упражнениями для правого и левого колена
Из видео вы узнаете комплекс упражнений для укрепления фиксирующего аппарата колена.
Комбинированные травмы
Комбинированное поражение боковых структур колена встречается часто. Варианты комбинированных повреждений:
- повреждение крестообразных связок, растяжение медиальной или латеральной боковой связки;
- разрыв крестообразных связок с разрывом медиальной или латеральной боковой связки;
- повреждение менисков, растяжение боковых связок;
- перелом надмыщелков бедренной кости, отрыв боковых связок от места крепления;
- повреждение боковых связок частями сломанной кости;
- вывих колена, растяжение или разрыв боковых связок коленного сустава.
Приоритетом в лечении всегда является патология, которая более опасна для жизни пациента (кровотечение, инфекционные осложнения, жировые эмболии). На втором месте находятся патологии, которые влияют на качество жизни. Подробнее о разрыве передней крестообразной связки читайте здесь.
Сроки восстановления
При неполном разрыве иммобилизация составляет 6 недель. Дополнительно отводится 2 недели на ходьбу без нагрузки с использованием фиксаторов. Полное восстановление опорно-двигательной функции занимает до 10 недель.
При полном разрыве восстановление самого волокна происходит быстрее, но 6 недель необходимо носить гипс. Потом 10-14 дней нужно использовать дополнительные фиксаторы (ортезы, эластические бинты).
При устаревшем переломе срок восстановления составляет 3-4 месяца. Примерное время полного восстановления функции связки – не меньше 8-10 месяцев с момента получения травмы.
Итоги
- Боковые связки колена повреждаются только при специфическом механизме получения травмы.
- Внутренняя (медиальная) связка травмируется в два раза чаще, чем латеральная боковая.
- Повреждение бывает полным или частичным.
- Полные разрывы боковых связок и застарелые разрывы являются показанием к хирургическому лечению.
- В подостром периоде необходимо следить за состоянием пациента и сустава, для того, чтобы не пропустить бактериального осложнения.
- Полное восстановление после разрыва наступает не раньше, чем через 8 месяцев с момента получения травмы.
- При развитии нестабильности колена начинает страдать хрящевая ткань сустава, а позже в процесс включается здоровое колено (из-за перенагрузки).
Источник: https://sustav.med-ru.net/travmiy/razryv-svyazok/kak-diagnostirovat-i-vylechit-r-bokovoj-s-kolennogo-s-rekomendatsii-travmatologa-po-predotvrashheniyu-pozhiznennoj-hromoty.html
Лечение крестообразной связки в Германии

Одним из самых распространенных и, при этом, сложных повреждений коленного сустава является разрыв передней крестообразной связки.
К сожалению, с каждым годом количество пациентов, которым поставлен такой диагноз возрастает.
Это, в первую очередь, связано с увеличивающимся числом людей, активно занимающихся подвижными видами спорта, во-вторых, это обусловлено увеличением среднего возраста людей, продолжающих вести активный образ жизни.
Наш эксперт:
Вид / название терапии:
Артроскопическая операция по замене (пластике) передней крестообразной связки.
Необходимые обследования:
Точный анамнез, физикальное обследование, визуальная диагностика: рентген, МРТ и прочие.
Типичные жалобы:
При свежей травме – ощущение, что коленный сустав вот-вот «выпрыгнет» или что «в суставе что-то порвалось». Часто – боли в задней части внутренней поверхности колена.
Неустойчивость сустава при нагрузке. При давних травмах: ощущение нестабильности при вращательных движениях и торможении ногой.
Часто – боли на передней или задней поверхности колена из-за сопровождающих травм мениска или хряща.
Область применения:
Восстановление стабильности коленного сустава, особенно у пациентов, занимающихся спортом. Сопровождающие повреждения мениска и хряща требуют операционного вмешательства, даже если пациент не увлекается спортом.
Операция:
Малоинвазивная. При вмешательстве с сохранением крестообразных связок делают лишь 2 небольших разреза – как при операции на мениске. При операции по замене связки делается дополнительный разрез 1,5 – 3 см., для того чтобы извлечь фрагмент сухожилия, из того же или другого коленного сустава. Трансплантаты фиксируются небольшими титановыми кнопками.
Длительность операции и восстановительный период:
Операция проводится под поверхностным наркозом, 30-60 минут. Пребывание в клинике минимум 5 дней. 4 недели колено фиксируется шиной, 2-6 недель – передвигаться на костылях. Физиотерапия – несколько раз в неделю. Ездить на велосипеде можно примерно через 6 недель после операции, бегать трусцой – через 10-12 недель. Занятия спортом – через 5-7 месяцев.
Перспективы и риски:
Если были повреждены только крестообразные связки, можно ожидать полного восстановления функциональности сустава. При дополнительных повреждениях мениска и хряща прогнозы, как правило, хуже. Как при любой другой операции на колене, существует остаточный риск гематомы и развития инфекции.
Расходы на лечение:
Примерно 12000 Евро включая 5 дней пребывания в клинике, анестезию, костыли и шины.
Примечания и пояснения:
В последнее время хирурги стараются сохранять как можно больше связочной ткани. Ведь она содержит много рецепторов и сенсоров, которые очень важны для восстановления функциональности. Доктор Айхорн выполняет 400-500 подобных операций в год.
Передняя крестообразная связка – главный пассивный стабилизатор коленного сустава. Она удерживает голень от излишнего выдвижения вперед относительно бедра, когда с этим не могут справиться мышцы.
Эта связка соединяет бедренную кость с большеберцовой, начинаясь от внутренней поверхности наружного мыщелка бедренной кости и заканчиваясь на передней поверхности плато большеберцовой кости.
В норме передняя крестообразная связка состоит из 2 пучков, которые называются антеромедиальный (передневнутренний) и постеоолатеральный (задненаружный). Тонкость двухпучкового анатомического строения передней крестообразной связки обеспечивает ее работу как в положении разгибания, так и в положении сгибания коленного сустава.
Это предохраняет от излишнего переднего смещения голень при всей амплитуде движения в суставе. Также стоит отметить роль передней крестообразной связки в боковой стабилизации коленного сустава наряду с медиальной (внутренней) коллатеральной (боковой) связкой коленного сустава.
Причины разрыва передней крестообразной связки
Травмы, приводящие к повреждению или разрыву передней крестообразной связки, крайне разнообразны по своей природе, как и количество видов спорта и двигательной активности, которые могут к ним приводить. Их объединяет несколько механических моментов.
Разрыву передней крестообразной связки способствуют: физические нагрузки, связанные с резким изменением направления движения, например, при игре в футбол; нагрузки, связанные с ротацией на фиксированной голени, что, чаще всего, происходит при катании и падении на горных лыжах; нагрузки, получаемые при приземлении, например при игре в баскетбол или волейбол.
Пациенты в большинстве случаев отмечают слышимый и остро ощущаемый “щелчок”, мгновенную боль и невозможность наступить на поврежденную нижнюю конечность. Колено почти сразу отекает, присоединяется ограничение движений, сопровождаемое, как правило, сильной болью.
Первая помощь при разрыве ПКС коленного сустава
Первая помощь пострадавшему будет заключаться в иммобилизации (обездвиживании) коленного сустава при помощи импровизированной шины, ортеза; охлаждении области коленного сустава; если обратиться за квалифицированной медицинской помощью в кратчайшие сроки невозможно, то следует забинтовать эластичным бинтом нижнюю конечность от пальцев стопы до средней трети бедра и найти костыли или импровизированную замену им, не допуская нагрузки на поврежденную нижнюю конечность до установки диагноза и получения рекомендаций от доктора.
Доктор в медицинском учреждении после расспросов о механизме и давности травмы, осмотра поврежденного пкс коленного сустава, должен выполнить рентгенографическое исследование для исключения переломов, которые по симптомам могут быть крайне сходны с разрывом передней крестообразной связки. Если диагноз перелома не подтвердился, доктор должен рекомендовать проведение МРТ исследования коленного сустава.
Чаще всего, разрыв передней крестообразной связки оказывается не единственной проблемой в травмированном коленном суставе: разрыву передней крестообразной связки сопутствуют повреждения медиального (внутреннего) и латерального (наружного) менисков, повреждения медиальной коллатеральной (внутренней боковой) связки, и, реже, повреждения латеральной коллатеральной (наружной боковой связки).
К сожалению, расположение передней крестообразной связки и ее анатомия не оставляют возможности для самостоятельного заживления даже при создании благоприятных, казалось бы, для этого условий.
Отсутствие передней крестообразной связки в случае ее разрыва не сильно заметно (после адекватного периода восстановления), но при попытках вернуться к прежнему уровню спортивной активности пациенты сталкиваются с проблемой “отсутствия доверия” к своему колену, коленный сустав становится нестабильным, лишившись своего главного стабилизатора – передней крестообразной связки. И даже снижение уровня активности не позволяет нивелировать все последствия разрыва передней крестообразной связки. С формированием нестабильности коленного сустава происходит более быстрое изнашивание хрящевых поверхностей, прогрессирует остеоартроз, и колено “стареет” с значительно большей скоростью, нежели остальной организм. При отсутствии ПКС за 10-15 лет состояние коленного сустава может ухудшиться до необходимости эндопротезирования, не говоря уже о боли и отказе от активного образа жизни. Поэтому, на настоящий момент, крайне рекомендуемым считается проведение хирургического восстановления передней крестообразной связки. Целью этой операции является замена разорванной передней крестообразной связки на “связку”, изготовленную из тканей самого пациента, которые обладают наилучшей совместимостью и способностью к биологической интеграции.
Операция на коленном суставе
Замена разорванной передней крестообразной связки на аутотрансплантат проводится уже много десятков лет и за это время существенно улучшились технологии и сама техника подобного рода хирургии.
Наиболее приближенной к анатомии нормальной передней крестообразной связки является техника двухпучковой пластики передней крестообразной связки, при использовании которой восстанавливаются оба пучка передней крестообразной связки.
Поскольку при проведении артроскопического восстановления передней крестообразной связки неизбежно формирование каналов и в большеберцовой и в бедренной костях для проведения новой передней крестообразной связки большое внимание уделяется прочности первичной фиксации аутотрансплантата в каналах.
Применяется большой спектр винтов, петлевых фиксаторов, пинов, но наиболее современных считается фиксация вне каналов для создания условий лучшей интеграции костных каналов и аутотрансплантата.
Огромное внимание следует уделить выбору опытного оперирующего хирурга, от которого зависит точность установки новой передней крестообразной связи, а, значит, и дальнейшее возвращение к прежнему активному образу жизни. Если в суставе помимо разрыва ПКС диагностировано повреждение менисков, то, хирург может, помимо восстановления передней крестообразной связки, выполнить удаление поврежденной части менисков, либо сшивание при благоприятном для этого разрыве.
В послеоперационном периоде ограничение достаточно стандартны, но, безусловно, могут быть изменены, исходя из индивидуальных особенностей пациента и интраоперационных находок и манипуляций.
Первое время, как привило, запрещают нагрузку на оперированную нижнюю конечность и на время ограничивают движения в коленном суставе, для создания благоприятных условий приживления аутотрасплантата передней крестообразной связки.
В послеоперационном периоде необходимо заниматься восстановительным лечением под наблюдением грамотных специалистов и соблюдать рекомендации докторов.
Восстановление передней крестообразной связки после операции
Полное восстановление завершается как правило к 6-7 месяцам после операции. Пациент может вернуться к прежнему уровню нагрузок и степени активности.
Повреждение или разрыв передней крестообразной связки – распространенная травма коленного сустава, которая может привести к существенному уменьшению двигательной активности и качества жизни.
Артроскопическое восстановление передней крестообразной связки является современным методом профилактики ранних дегенеративных изменений в коленном суставе и эффективным средством возвращения к прежнему уровню двигательной активности и любимому спорту среди пациентов.
Мы рассмотрим наиболее распространенную на настоящий момент, современную, технику артроскопической пластики передней крестообразной связки аутотрансплантатом.
Исходя из индивидуальных особенностей пациента, желаемого времени возвращения к активному образу жизни и уровня спортивных нагрузок, хирург при планировании операции может предложить одну из многих техник с применением различных аутотрансплантатов.
Данный тип хирургического вмешательства проводится, чаще всего, с применением спинальной анестезии, но это определит квалифицированный доктор анестезиолог после личной консультации.
Операция: артроскопическая пластика коленного сустава
Пациента комфортно располагают на операционном столе, подготавливают операционное поле, укрывают стерильным одноразовым бельем. После этого при помощи артроскопа и инструментов производится ревизия полости коленного сустава для уточнения состояния хрящевого покрова, связок и менисков. При обнаружении разрыва мениска хирург может убрать поврежденную часть или попытаться сшить его.
Далее забирают аутотрансплантат передней крестообразной связки.
Для первичной артроскопический пластики передней крестообразной связки, обычно, применяют сложенные вдвое сухожилия полусухожильной и тонкой мышц (m. semitendinosus et m.gracilis).
Потеря этих сухожилий не ухудшает функции коленного сустава, и ими можно пожертвовать для восстановления более важной передней крестообразной связки.
После артроскопического удаления остатков разорванной передней крестообразной связки, начинают формировать каналы для аутотрансплантата в большеберцовой и бедренной костях, где он будет располагаться.
Наиболее анатомически верной является техника двухпучковой пластики ПКС, при которой восстанавливаются оба пучка поврежденной передней крестообразной связки.
Это обеспечивает более полное функциональное соответствие аутотрансплантата и нативной передней крестообразной связки.
После формирования каналов при помощи нитей аутотрансплантат проводят в сустав и фиксируют.
Существует много различных типов фиксации: при помощи винтов, подвешивающих петлевых фиксаторов, поперечных фиксаторов, но наиболее биологичным является способ внеканальной фиксации при помощи подвешивающего фиксатора для бедренной кости и металлической пуговицы для большеберцовой кости, которая располагается у входа в большеберцовый канал. При помощи такой фиксации исключается влияние фиксаторов на заживление и интеграцию аутотрансплантата передней крестообразной связки в костных каналах.
После того, как аутотрансплантат установлен и фиксирован, хирург убеждается, что колено может полностью согнуться и разогнуться, и только после этого приступает к зашиванию операционных ран. В полости сустава оставляют активный дренаж, на нижнюю конечность иммобилизируют ортезом.
В течение 1-2 послеоперационных суток дренаж удаляют и пациент может быть выписан на амбулаторный этап наблюдения, в зависимости от выраженности послеоперационной боли.
Восстановление после артроскопической пластики пкс
К активной реабилитации пациент может приступить на 5-6 сутки после операции. Полная нагрузка на оперированную нижнюю конечность, как правило, разрешена с 5 недели после операции. Шовный материал хирург, обычно, удаляет на 12-14 сутки после операции.
Активная фаза реабилитации начинается с 7 недели, после обязательного контрольного обследования, проходит в специализированном реабилитационном центре при участии опытного тренера по реабилитации, физиотерапевтов и массажистов, с использованием специального оборудования и имеет очень важное значение.
Артроскопическая пластика передней крестообразной связки аутотрансплантатом является, на настоящий момент, наиболее адекватным методом восстановления прежней двигательной активности пациента и высокоэффективным средством профилактики ранней дегенерации коленного сустава вследствие нестабильности.
Источник: https://medical-connections.ru/kolennyj-sustav/perednyaya-krestoobraznaya-svyazka