Порядок проведения перевязки
Если бинт, наложенный на рану, чистый, его снимают, складывают в специальный ящик, затем стирают, стерилизуют, после чего он годен к дальнейшему употреблению. Если же повязка промокла гноем, бинты разрезают и сжигают. Разрезать бинты надо вдали от раны, чтобы не повредить ее и не причинить боль больному.
Повязку снимают пинцетом в направлении вдоль раны, придерживая кожу пинцетом, шпателем или марлевым шариком. Грубое отдирание недопустимо.
Если снять марлю с раны трудно, ее отмачивают перекисью водорода или погружают в теплую ванну из марганцовокислого калия (1 : 4000).
В дальнейшем после снятия повязки приступают к туалету окружающей рану кожи. Если больной принимал местную ванну, то конечность осушают марлевыми салфетками.
Кожные покровы, расположенные рядом с раной, обрабатывают марлевыми или ватными шариками, смоченными в 0,5% растворе аммиака или бензина, сменяя их по мере загрязнения. Туалет кожи производят от краев раны к периферии, чтобы не загрязнять рану.
При наличии волос вокруг раны их сбривают на протяжении 4—6 см, ведя бритву от раны. По окончании бритья кожу в окружности раны тщательно и бережно обтирают марлевыми или ватными шариками, смоченными в спирте.
Следующий этап перевязки — обработка самой раны. Недопустимо протирание раны марлей. Скопившийся гной и ране удаляют не очень сильным прижатием сухих марлевых шариков, которые всасывают отделяемое. Густой гной, корочки, волосы осторожно удаляют с поверхности раны при помощи пинцетов и марлевых шариков, смоченных в физиологическом растворе или перекиси водорода.
В отдельных случаях (с целью бактерицидного воздействия на ткани и для механической очистки от инородных тел) раны промывают антисептическими растворами (риванол 1 : 1000, хлорамин 0,5—1% раствор) при помощи шприца. При лечении инфицированных ран надо учитывать двуфазность раневого процесса: гидратацию и дегидратацию.
В первой фазе применяют влажные повязки (5—10% раствор хлористого натрия или глюкозы), антисептические и антибиотические средства (сульфаниламидные препараты, фурацилин, пенициллин, стрептомицин и т. д.).
Во второй фазе антисептики не показаны; надо применять только жировые повязки (вазелиновое масло, рыбий жир, мазь Вишневского, гуммиарабик и др.), щадящие грануляции.
Перевязки инфицированной раны нередко включают исследование и зондирование раны, смазывание, тампонирование и дренирование ее. Исследуют рану очень осторожно (ощупывают пальцами через марлю края раны, не касаясь руками самой раны и кожи).
При узких раневых ходах и свищах производят зондирование пуговчатым или желобованным зондом для определения направления хода или наличия инородного тела, гнойного отделяемого. Зондирование делают только по особым показаниям, без насилия, во избежание повреждения в глубине кровеносных сосудов и органов.
Лучшим диагностическим средством при наличии свищевых ходов является фистулография (см.).
При наличии избыточных грануляций в ране их смазывают раствором азотнокислого серебра (ляпис); нельзя прикасаться к краям раны, так как молодая эпителиальная ткань от ляписа повреждается и рост ее может быть нарушен.
Показанием для тампонирования раны служит возникшее капиллярное кровотечение из тканей, задержка гнойного отделяемого (см. Тампонада). В некоторых случаях показано дренирование (см.).
Для предупреждения мацерации и раздражения кожи кожные покровы вокруг раны смазывают пастой Лассара, цинковой мазью, вазелиновым маслом и т. п.
Заключительным этапом перевязки.
является наложение асептической повязки из марли, белой гигроскопической ваты; в случае обильного гнойного отделяемого дополнительно поверх белой ваты кладут слой серой ваты и повязку фиксируют бинтом.
Тугое бинтование может вызвать расстройство кровообращения и ухудшить работу отсасывающей системы. С другой стороны, слабое бинтование плохо удерживает повязку, которая может сместиться и привести к вторичному инфицированию раны.
Частота перевязок зависит в каждом отдельном случае от характера и течения раневого процесса, общего состояния больного и состояния повязки. Частые смены повязок приносят больным чаще больше вреда, чем пользы.
Если повязка обильно промокла кровью или гноем или появились боли в ране, ухудшилось общее состояние больного, повысилась температура, необходимо сменить повязку и произвести осмотр раны.
При отсутствии вышеописанных симптомов перевязки производят один раз в 2—3 дня, а при гладком течении раны — еще реже.
При перевязке не следует выдавливать гной, вытирать грануляционную поверхность, выскабливать, производить зондирование без специальных показаний, так как все это создает новую травму, повреждает ткани и защитный грануляционный вал, отчего увеличивается опасность общей инфекции, лимфангита, рожистого воспаления и других осложнений.
Источник: http://www.medical-enc.ru/m/15/poryadok-provedeniya-perevyazki.shtml
Перевязочный кабинет в хирургическом отделении. Основные правила перевязки чистых и гнойных ран
12 марта 7 дней – 3 месяца =
19 декабря
12 марта – 3 месяца 14 дней
= 26 декабря
б) первый день ожидавшейся (не наступившей)
менструации – 14 дней 273 дня.
в) дата зачатия (если известна) – 3 месяца – 7 дней, либо к известной дате зачатия
прибавляют 266 дней (38 недель).
3. По первой явке в женскую консультацию – при ранней первой явке в женскую консультацию более точно, на основании симптомов беременности и увеличения матки, ставится срок беременности. К полученному сроку беременности добавляются недели,
недостающие до 40 недель.
8-9 недель (от 14 мая) 31-32
недель = 17-24 декабря
5. По первому шевелению плода – первое шевеление плода первобеременные женщины ощущают в 20 недель беременности, повторнобеременные в сроке 18 недель беременности. Для определения срока родов у первородящих к дате первого шевеления плода прибавляют 20 нед, у повторнородящих – к дате первого
шевеления прибавляют 22 нед.
первое шевеление 16 июля 22 недели (т.к. повторнобеременная) = 17
декабря
Способы лечения гнойных ран
Лечение сводится к правильной перевязке и обработке раны. Больному назначают антибактериальные, иммуномодулирующие, общеукрепляющие препараты и витамины.
Если в ране началась гангрена, конечность ампутируют или дезиртикулируют.
Лечение народными средствами
Хорошими заживляющими свойствами обладает спиртовая настойка японской софоры, настойка календулы. Их используют во время перевязки раны. Кроме этого на такую рану на ночь кладут салфетку, которая смочена в ряженке.
Примочки из рассола или квашенной капусты помогут легко удалить гной или запекшуюся на ране кровь, а размягчить саму рану можно при помощи примочек из лекарственного донника. Также используют примочки из моркови и ее листьев, листьев земляники, отвара шиповника, сока полыни, спиртовой настойки пихты, крапивы, отвара коры вяза. Последним названным отваром хорошо обмывать раны.
Репчатый лук поможет гнойным нарывам рассосаться. Хорошими дезинфицирующими свойствами обладают листья подорожника, свеклы, лопуха и ольхи.
Начать нарывать может любая ранка или царапина на теле человека. Это происходит, когда в неё попадает пыль и грязь, а вместе с ними — болезнетворные бактерии.
В первую очередь в группе риска находятся порезы или царапины на руках и ногах.
Особенно в тех случаях, когда человек занят в профессии, где приходится много работать руками (строители, токари, мастера маникюра и педикюра).
Запущенные случаи могут привести к серьёзным проблемам со здоровьем, инвалидности или даже к смерти.
Важно помнить: если гноится глубокая, серьезная рана, то лечением должны заниматься профессиональные врачи. Все рекомендации из этой статьи относятся к воспалению и нарыву совсем небольших ранок, порезов, проколов и т. п.
Мази и препараты
Одно из часто рекомендуемых медикаментозных средств — это мазь левомеколь.
Применение простое: если рана обширная, то мазь наносят на салфетку или тампон, аккуратно прикладывают к поврежденному участку и фиксируют с помощью повязки.
Особенность левомеколя в том, что он не только борется с болезнетворными бактериями, которые являются основными причинами возникновения нарывов, но и стимулирует восстановление тканей (т. е. ускоряет заживление царапин и ран).
Предлагаем ознакомиться: Основные нюансы лечения гематомы ушной раковины
Мазь Вишневского применялась ещё во время Второй мировой войны.
Также отлично помогает от нарывов, но имеет весьма специфический запах, который несколько затрудняет использование. Также применяют растворы марганцовки, фурацилина или соды с солью.
Особенно часто все эти растворы используют при возникновении гноя под ногтями рук и ног.
Алгоритм перевязки « гнойных» послеоперационных ран
АЛГОРИТМ ПЕРЕВЯЗКИ «ЧИСТЫХ» ПОСЛЕОПЕРАЦИОННЫХ РАН
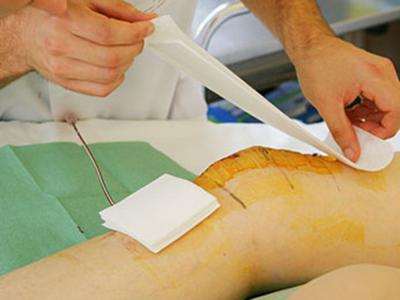
Перевязка состоит из четырех этапов: 1. снятие ранее наложенной повязки 2. туалет окружности раны 3. лечебные мероприятия 4. наложение новой асептической повязки и ее фиксация. Проведение каждого из этапов перевязки должно проводиться с учетом обеспечения инфекционной безопасности персонала и пациентов.
Первый этап перевязки — снятие ранее наложенной повязки а) бинтовой: — снять бинт, не скручивая его. Бинты, сильно пропитанные кровью, предварительно смочить 3% раствором перекиси водорода.
Разрезать повязку ножницами (предварительно под повязку вводят закругленную браншу) — придерживая кожу, анатомическим пинцетом аккуратно отслоить повязку б) снятие пластырной повязки: — придерживая кожу, анатомическим пинцетом аккуратно отслоить повязку от одного конца раны к другому Старая повязка помещается в контейнер для отходов группы «Б», пинцет сбрасывается в лоток для отработанного материала.
Снять перчатки, погрузить их в раствор средства, затем утилизировать. Руки обработать антисептиком При загрязнении перчаток выделениями, кровью и т.п. во избежание загрязнения рук в процессе их снятия следует тампоном (салфеткой), смоченной раствором дезинфицирующего средства (или антисептика), убрать видимые загрязнения.
Снять перчатки, погрузить их в раствор средства, затем утилизировать. Руки обработать антисептиком 31 Второй этап перевязки — туалет окружности раны Надеть стерильные перчатки. Вторым стерильным пинцетом (зажимом) и шариком обрабатывается рана и кожа вокруг раны антисептическим раствором, начиная от краев раны к периферии.
Первый этап перевязки — снятие ранее наложенной повязки Выполняется согласно стандарту снятия ранее наложенной повязки при перевязке чистых ран.
Второй этап перевязки — туалет окружности раны Вторым стерильным пинцетом и стерильными шариками, чередуя сухой и смоченный в 3% перекиси водорода, очистить рану (гной не стирают, а слегка прижимают шариком к поверхности раны, как промокательную бумагу).
Третий этап перевязки — лечебные мероприятия Все лечебные мероприятия в ране проводятся стерильными инструментами и перевязочными материалами.
При наличии дренажа, вокруг него накладывается разрезанная до половины маленькая салфетка, для предупреждения инфицирования раны.
Четвертый этап перевязки — наложение асептической повязки Асептическая повязка накладывается стерильным пинцетом (зажимом), фиксируется.
заключительный этап проводится после окончания перевязки каждого больного 1. перевязочный стол протирается дезинфицирующим раствором. 2. инструменты, контаминированные кровью и гноем, промывают в промывных водах (при использовании средств для совмещенной дезинфекции и предстерилизационной очистки) 3.
для проведения перевязок готовится стерильный стол, который накрывается стерильной простыней в один слой, так, чтобы она свисала насм ниже поверхности стола.
Вторая простыня складывается вдвое и укладывается поверх первой.
После выкладывания инструментов (материала) стол накрывается простыней (сложенной в 2 слоя), которая должна полностью закрывать все предметы, находящиеся на столе, и плотно скрепляется зажимами с нижней простыней.
Стерильный стол накрывается на 6 часов.
В тех случаях, когда инструментарий стерилизуется в индивидуальной упаковке, необходимость в стерильном столе отпадает или его накрывают непосредственно перед проведением манипуляций.
Перевязки проводят в стерильной маске и резиновых перчатках. Все предметы со стерильного стола берутся корнцангами или длинным пинцетом, которые также подлежат стерилизации.
Корнцанги (пинцеты) хранят в емкости (банка, бутыль и т.д.) с 0,5% хлорамина или с 3% или 6% перекисью водорода. Раствор хлорамина меняют один раз в сутки. 6% перекись водорода меняют через трое суток. Емкости для хранения корнцангов (пинцетов) подлежат стерилизации в сухожаровом шкафу через каждые 6 часов;
После снятия предыдущей повязки рану необходимо тщательно осмотреть и обработать область вокруг нее антисептиком. Движением от краев раны к неповрежденной коже. В качестве антисептиков обычно друг за другом используют хлоргексидин биглюконат, раствор йоданата и этиловый спирт.
Затем нужно удалить скопившийся гной и мертвые ткани на ране. Все так же с помощью ватных тампонов. Сначала сухих, затем смоченных в перекиси водорода.
Образовавшуюся после нее пену необходимо убрать снова сухой ватой и опять обработать. На этот раз раствором фурацилина. И снова все промокнуть сухой ватой. Далее на очищенную рану наносят заживляющие мази.
При этом растирать ничего нельзя. Все действия выполняются промокательными движениями.
Последний этап – это наложение на поверхность повреждения стерильных салфеток и фиксация их бинтом, лейкопластырем, либо другим подобным материалом.
Соблюдая все правила и алгоритм перевязки гнойной раны, можно значительно сократить сроки ее заживления и не допустить повторного заражения. Главное, также делать ее вовремя и соблюдать все рекомендации врача по этому поводу.
Народные средства для обработки травмы гнойного типа
Существует немало рецептов народной медицины, которые помогают заживлению загноившихся ранений. Однако следует помнить, что перед началом лечения с помощью этих средств необходимо проконсультироваться с лечащим врачом.
Народные средства должен одобрить специалист, так как в противном случае они могут способствовать усугублению патологического процесса. Также следует учитывать наличие аллергических реакций на натуральные компоненты.
Лечение с помощью листьев Алоэ:
- Необходимо выжать сок из данного растения. Стерильную марлевую салфетку пропитать этим соком и наложить на поврежденную поверхность. Менять повязку каждые 3 часа;
- Листок растения необходимо хорошо промыть, а затем разрезать вдоль. Его прикладывают мякотью к ране и надежно закрепляют. Длительность воздействия 2 часа, после чего лист необходимо менять;
- Можно сделать кашицу из мякоти растения и прикладывать ее к повреждению.
Промыть гнойную рану в домашних условиях можно с помощью отвара цветов ромашки. Для его приготовления необходимо взять 2 столовые ложки сухой ромашки и 200 миллилитров кипятка. Отвар готовят на водяной бане. После чего его остужают и процеживают.
Кашица из репчатого лука помогает выведению гноя и способствует заживлению. Ее накладывают на саму травму и оставляют на 5 часов.
Растворы соли и соды используют для промывания полости, они способствуют ее очищению:
- Приготовление содового раствора: 2 части соды и 10 частей воды;
- Приготовление солевого раствора: 1 часть соли и 10 частей воды.
Перед использованием всех выше перечисленных средств в виде компрессов необходимо провести обработку раны.
83. Пункция перикарда. Показания. Техника выполнения
Игла или тонкий троакар длиной не менее 15 см, диаметром 1,2–1,5 мм, шприц ёмкостью 10–20 мл, иглы для проведения местной
анестезии, раствор йода и спирта.
За 20–30 мин до пункции больному подкожно вводят 1 мл 2% раствора промедола и 0,5 мл 0,1% раствора атропина. Последний применяют для ликвидации возможных побочных
действий наркотиков.
Пункцию перикарда проводят натощак, под местной анестезией, в специальном помещении (в манипуляционной, процедурной, перевязочной, операционной). Больной находится в положении сидя или лёжа на кровати с приподнятым на 300 головным концом. Кожу предсердечной и эпигастральной области обрабатывают антисептическим раствором и отгораживают
стерильным материалом.
Существуют два способа доступа к полости перикарда: через диафрагму и через грудную стенку около грудины. Чаще пользуются первым
способом.
Пункция перикарда через диафрагму (метод
Ларрея).
1. Точка пункции располагается слева в вершине угла, образованного хрящом X ребра (левая реберная дуга) и мечевидным отростком грудины, или у нижнего конца мечевидного
отростка грудины.
2. Раствором новокаина производят местную анестезию
кожи и подкожной клетчатки.
3. Пункционную иглу располагают перпендикулярно к поверхности тела и вводят на глубину 1,5 см. Затем её конец направляют круто вверх параллельно задней стенке грудины. Через 2–3 см ощущается прохождение (прокол) наружного листка перикарда. Отсутствие сопротивления дальнейшему прохождению иглы указывает на нахождение
её в полости перикарда.
4. При потягивании поршня на себя в шприц начинает поступать содержимое полости перикарда (кровь, выпот или гной). Возникающее ритмичное сотрясение иглы указывает на соприкосновение конца иглы с сердцем.
В подобной ситуации иглу можно слегка потянуть назад и прижать её конец к грудине, что достигается более сильным вдавливанием наружного конца иглы в сторону живота.
Убедившись, что конец иглы находится в полости перикарда,
удаляют имеющуюся жидкость.
Данный метод пункции перикарда сравнительно безопасен и крайне редко вызывает осложнения. Иногда возникает опасность повреждения желудка, в связи с чем
пункцию рекомендуется проводить натощак.
Пункция перикарда через грудную стенку около
грудины (метод Марфана).
К данной методике прибегают при затруднениях в пункции перикарда через диафрагму, при воронкообразной деформации грудной клетки, значительном увеличении печени, а также в случае необходимости локальной
пункции при осумкованном перикардите.
Точки пункции располагаются около края грудины, слева в IV–VI или справа в IV–V межреберьях. В этом случае после перпендикулярного к поверхности кожи прохождения иглой межреберного промежутка (1,5–2 см) её наружный конец максимально наклоняют латерально и проводят иглу позади грудины на глубину 1–2 см,
во избежание прокола плевры.
Повреждение плевры и края лёгкого, что может провоцировать развитие пневмоторакса, плеврита, пневмонии; при глубоком продвижении иглы существует опасность ранения внутренних грудных артерий, повреждения миокарда, прокола камер сердца. Чтобы избежать осложнений не следует допускать суетливых, резких движений; продвигать
иглу нужно мягким усилием, без рывков.
Источник: https://sustavy-lechenie.ru/osnovnye-pravila-perevyazki-chistykh-gnoynykh/
Перевязочный кабинет в хирургическом отделении. Основные правила перевязки чистых и гнойных ран
Перевязки играют большую роль при лечении ран. По этой причине нужно строго выполнять правила перевязки ран. Есть общие правила, а есть специфические, в зависимости от вида повреждения.
Общая информация о перевязках
Перевязка – это лечебная процедура, которая незаменима в лечении ран. Ее главные задачи:
- осмотр раневой поверхности;
- обработка области повреждения и кожи вокруг нее;
- очистка раны;
- медикаментозная терапия;
- замена старой повязки путем наложения новой.
Таков и общий алгоритм процедуры перевязки. Выполнять ее может медицинская сестра в перевязочном кабинете в присутствии лечащего врача. Последний может взять на себя ответственность по наложению повязки в особо тяжелых случаях.
Частота перевязки ран зависит в первую очередь от обширности повреждения и процесса заживления, а также от вида самой повязки:
- чистые постоперационные раны перевязываются через 1 неделю после операции с целью снятия швов;
- поверхностные повреждения, которые заживают под струпом, тоже перевязывают редко;
- гнойные раны перевязывают каждые 2-3 дня, если они не имеют признаков намокания;
- сухие язвы тоже перевязывают 1 раз в 2-3 дня;
- влажно высыхающие повязки, которые обильно пропитываются гнойными выделениями, меняют каждый день;
- повязки, которые пропитываются содержимым кишечника или мочевого пузыря, меняют от 2 до 3 раз в сутки.
В стационаре сначала обслуживают больных с чистыми ранами и только после них – с гнойными.
Общие правила наложения повязки
Основные из них такие:
- Не трогать рану. Ни при каких обстоятельствах нельзя касаться раневой поверхности руками.
- Дезинфекция. Перед началом обработки сестра должна вымыть и продезинфицировать руки и кожу пациента.
- Стерильность. Это касается в первую очередь перевязочного материала и инструментария.
- Положение. Очень важно для ровного наложения повязки, чтобы пострадавшая часть тела была в правильном положении.
- Направление бинтования. Правильно выполнять эту процедуру по направлению снизу вверх и слева направо. Бинт нужно разматывать правой, а повязку придерживать левой рукой, одновременно расправляя бинт. Если бинтуется конечность, начинать процедуру нужно по направлению от края раны к центру.
- Корректный подбор материала. Важно, чтобы бинт соответствовал размерам раны. Так, его диаметр должен быть несколько больше диаметра поврежденной области.
- Фиксация. Чтобы перевязочный материал прочно зафиксировался, бинтовать нужно от самой узкой части к самой широкой. Не нужно делать повязку более плотной, чем это необходимо.
Важно, чтобы повязка не была слишком свободной, чтобы не спадала. Вместе с тем она не должна быть и очень тугой, чтобы не нарушать местное кровообращение. Для этого в местах сдавливания накладывают мягкие прокладки.
Алгоритм перевязки чистой раны
Чистой называется рана, в которой нет признаков инфекции: в ней отсутствует гной или какие-либо патологические процессы, она гранулируется, отсутствует местное повышение температуры, покраснение расположенных вокруг кожных покровов и пр. Главная задача врача – не допустить инфицирования и в будущем.
Показаниями к перевязке чистой послеоперационной раны являются такие ситуации:
- если после оперативного вмешательства в ней был оставлен тампон или дренаж и при этом прошло от 1 до 3 суток;
- настал срок для снятия швов;
- если повязка обильно промокает кровью или сукровицей.
Для обработки чистой раны необходимо подготовить следующий стерильный инструментарий:
- 2 лотка, один из которых предназначен для использования перевязочных материалов;
- перевязочный материал: пластырь, бинт, клеол;
- пинцеты;
- медицинская маска и перчатки;
- антисептики для обработки рук медицинской сестры и кожных покровов больного;
- чистая ткань;
- физраствор для обеззараживания использованного перевязочного материала и поверхностей.
Процесс перевязки осуществляется в 3 этапа: подготовительный, основной и заключительный.
Этапы проведения процедуры
Первый этап – это подготовительный. Врач выполняет следующие манипуляции:
- Проводит дезинфекцию рук: моет их с мылом, после чего обрабатывает антисептиком. Надевает перчатки и маску.
- Подготавливает перевязочный стол. Для этого стол накрывают чистой простыней, ведь процедура выполняется в положении больного лежа.
После этого начинается следующий этап – основной. При этом врач или медицинская сестра выполняют следующие манипуляции (весь перевязочный материал удерживается при помощи пинцета, а не пальцев!):
- Удаляет старую повязку. Для этого используется пинцет.
- Проводит осмотр раны. При этом применяется не только метод визуального осмотра, но и метод пальпации для оценки состояния кожных покровов шва.
- Проводит обработку кожного покрова вокруг раны. Для этого медсестра смачивает в антисептике салфетку. При этом направление пинцета – от краев раны к периферии.
- Проводит обработку шва. Для этого тоже используется салфетка с антисептиком. Выполняется эта процедура промокательными движениями.
- Накладывает на рану сухую чистую салфетку. После этого закрепляет ее при помощи бинта, пластыря или клеола.
Наконец, последний этап заключается в полной дезинфекции использованных инструментов, материалов для перевязки и рабочих поверхностей.
Алгоритм перевязки гнойной раны
Если рана инфицируется, в ней появляются гнойные выделения. Кроме того, у больного повышается температура тела, в ране появляются болезненные ощущения пульсирующего характера. Показанием к проведению перевязки являются следующие ситуации:
- повязка пропитывается гнойным содержимым;
- пришло время очередной перевязки;
- повязка сместилась.
Для проведения процедуры необходимо подготовить следующий стерильный инструментарий:
- Лотки. Их понадобится 2, один из которых предназначен для отработанных инструментов и материала. Кроме того, необходим столик для инструментов.
- Перевязочный материал. В частности, клеол, пластырь, бинт.
- Инструменты для перевязки: пинцеты, ножницы, зонд, шприц, зажимы, дренажи из резины (плоские). Также понадобятся медицинские перчатки, фартук из клеенки и маска.
- Антисептический раствор. Он нужен для обработки рук врача и кожных покровов больного.
- Раствор перекиси водорода.
- Раствор для дезинфекции. Он нужен для заключительной обработки поверхностей.
- Чистая ткань.
Процедуру выполняет врач. Как и при обработке чистых ран, тоже проходит в 3 этапа.
Этапы перевязки инфицированных ран
Подготовительный этап такой же, как и при работе с чистыми ранами: врач моет и обрабатывает руки антисептиком, надевает маску, перчатки и фартук. Фартук дополнительно обрабатывается дезинфицирующим раствором. Затем дополнительно моются с мылом и обрабатываются антисептиком и руки, на которые уже надеты перчатки.
После этого начинается основной этап процедуры, то есть обработка и перевязка раны. Врач выполняет следующие манипуляции (при этом весь перевязочный материал удерживается при помощи пинцета, а не пальцев!):
- Снимает старую повязку. Делать это нужно при помощи пинцета.
- Обрабатывает рану. Для этого нужна салфетка, смоченная в растворе перекиси водорода.
- Сушит шов. Для этого используется чистая сухая салфетка. Движения при этом носят промокающий характер.
- Обрабатывает шов и кожу. Для этого используются салфетки, смоченные раствором антисептика. Ими обрабатывают шов и кожные покровы возле него.
- Выявляет место нагноения. Для этого врач проводит пальпацию вокруг шва.
- Снимает швы. В очаге нагноения врач снимает не более 1-2 швов и расширяет рану при помощи зажима.
- Промывает рану. Для этого применяется салфетка, смоченная перекисью водорода, или же шприц с тупой иглой.
- Просушивает рану. Для этого врач берет сухую салфетку.
- Обрабатывает кожу вокруг раны. Для этого используется салфетка с антисептическим раствором.
- Вводит в рану раствор натрия хлорида. Его можно ввести двумя способами: при помощи дренажа или турунды.
- Накладывает на рану салфетку, смоченную в растворе антисептика.
- Закрепляет салфетку. Для этого используется бинт.
После этого врач проводит полную дезинфекцию всех рабочих поверхностей и инструментария.
Перевязочная – специально оборудованное помещение для выполнения перевязок и небольших хирургических манипуляций (снятие швов, лапароцентез, лечебные и диагностические пункции и др.). П.
развертывают в больницах и медицинских учреждениях амбулаторного типа, при отделениях и кабинетах хирургического профиля (хирургических, травматологических, урологических). Выделяют П. для так называемых чистых перевязок и отдельные П.
для больных с гнойно-воспалительными заболеваниями и осложнениями. В отделениях на 100 коек следует организовывать 2 перевязочные с двумя столами в каждой.
Площадь перевязочных определяют из расчета на 1 стол 22 м 2 а для перевязочных на 2 стола – 30 м 2 . Помещение для П. оборудуют с учетом необходимости проведения влажной уборки. Потолок окрашивают масляной краской в серо-зеленый или серо-голубой цвет.
Стены облицовывают керамической плиткой такого же цвета на высоту не менее 1,7-2 м от пола, но лучше до потолка. Пол покрывают керамической плиткой или широкими листами прочного линолеума, стыки между которыми должны быть хорошо промазаны специальной замазкой, не пропускающей воду.
В перевязочной должны быть 2 овины отдельно для мытья рук и для мытья инструментов с соответствующей маркировкой и кранами-смесителями горячей и холодной воды. Конструкция системы отопления не должна затруднять влажную уборку. Наиболее удобны калориферы в виде труб, расположенных горизонтально друг над другом на расстоянии 25-30 см от стены, или сплошных щитов.
Оптимальная для П. температура воздуха около 22°. Окна П. ориентируют на север, северо-восток или северо-запад. Для лучшего естественного освещения отношение площади окон (или окна) к площади пола должно быть не менее 1:4.
Для искусственного освещения на потолке монтируют светильники общей мощностью не менее 500 Вт на 50 м 2 помещения, которые можно подвергать влажной уборке.
Дополнительно над перевязочным столом устанавливают бестеневую лампу, создающую освещенность не менее 130 лк . П.
оборудуют кондиционером или приточно-вытяжной вентиляцией с преобладанием притока воздуха, обеспечивающей двукратный воздухообмен в 1 ч . Рекомендуется также иметь передвижные рециркуляционные воздухоочистители (ВОПР-0,
9 и ВОПР-1,5 м ), которые способны за 15 мин работы снизить запыленность воздуха и количество микробов в нем в 7-10 раз. Для обеззараживания воздуха устанавливают бактерицидные облучатели: потолочные (ОБП-300, ОБП-350) и настенные (ОБН-150, ОБН-200). Лампы располагают на расстоянии 2,5 м одна от другой. В присутствии людей можно включать только экранированные лампы, но не более чем на 6-8 ч . Желательно через каждые 2-3 ч работы П. делать 10-минутный перерыв и включать бактерицидные лампы. В гнойной П. следует дополнительно иметь бактерицидный облучатель маячного типа или передвижной облучатель.
В перевязочной устанавливают специальную мебель: перевязочный стол, большой стол для стерильного материала и инструментов, малый передвижной стол для стерильных инструментов, малый стол со стеклянной панелью для растворов антисептиков, медицинский шкаф для инструментов, шкаф для перевязочного материала и белья, подставку-лесенку, вешалку-стойку. Необходимы также эмалированные тазы и ведра с крышками для использованного перевязочного материала. В качестве перевязочного стола можно использовать операционный стол любой модели (см.
Медицинское оборудование ). Перед каждой перевязкой перевязочный стол накрывают чистой простыней. Большой инструментально-материальный стерильный стол готовят ежедневно в начале рабочего дня после предварительной уборки П. Открывает его только перевязочная сестра. Все предметы со стола берут стерильным длинным пинцетом или корнцангом. Инструменты, перевязочный материал, сосуды с растворами антисептиков должны иметь на столах и в шкафах свои строго определенные места, полки в шкафах следует маркировать. Набор инструментов и их количество зависят от профиля отделения или кабинета, при которых развернута перевязочная.
Медперсонал, работая в перевязочной, обязан строго соблюдать правила асептики , ежедневно менять халат, шапочку, маску. В чистой П. в первую очередь производят манипуляции, требующие строгой асептики (блокады, пункции, лапароцентез и др.), далее перевязывают больных, оперированных накануне. Во вторую очередь выполняют остальные чистые перевязки и снимают швы.
В гнойной П. в первую очередь перевязывают больных с заживающими гнойными ранами, затем со значительным гнойным отделяемым и в последнюю очередь больных с каловыми
Перевязочная – специально оборудованное помещение для производства перевязок, осмотра ран и проведения ряда процедур в процессе лечения ран. В перевязочной могут производиться также инъекции, трансфузии и небольшие операции.
Перевязочные в нейрохирургических, гинекологических, урологических и ожоговых отделениях имеют соответствующее их профилю оборудование.
Первые перевязочные появились в построенных по указу Петра І в Московском госпитале и Петербургском морском госпитале. Разделение перевязочных на чистые и гнойные было произведено Н.И. Пироговым.
В зависимости от профиля отделения в чистой перевязочной производят: новокаиновые блокады, диагностические и лечебные пункции грудной и брюшной полости.
А также осуществляют переливание крови и вливание некоторых лекарств. Нередко в чистых перевязочных выполняют и небольшие операции.
Наложение скелетного вытяжения, удаление опухолей кожи и подкожной клетчатки, первичную обработку небольших ран больных, поступивших по скорой помощи.
Организация работы гнойной перевязочной и особенности ухода за больными с гнойной патологией.
Для больных с гнойными ранами выделяется отдельная палатная секция, или отдельные палаты в отдельном крыле отделения, по возможности как можно дальше от операционного блока.
Для этих палат отдельно выделяется гнойная перевязочная, и все больные обслуживаются отдельным персоналом.
При наличии одной перевязочной больные с гнойными ранами перевязываются после проведенных “чистых” перевязок с тщательной дальнейшей обработкой помещения и оборудование дезинфицирующими растворами.
В гнойных перевязочных производят лечение гнойных ран, пункцию и вскрытие гнойников, и другие манипуляции с больным с гнойной инфекцией (включая переливание крови).
Гнойные перевязочные называть грязными недопустимо, так как при лечении гнойных больных необходимо придерживаться строгой асептики, чтобы не было дополнительного заражения гнойной раны микробами второго больного. Такая вторичная инфекция может вызвать тяжелые осложнения (нагноение, сепсис и т.д.).
Персонал, работающий в перевязочной, где производятся как чистые, так и гнойные перевязки, должен быть особо аккуратным и внимательным, чтобы не перепутать инструменты, которым пользовались при перевязках чистых и гнойных больных.
В перевязочной, перегруженной оборудованием и мебелью, где каждый день бывает много людей, гораздо сложнее поддерживать чистоту и порядок. Перевязочная сестра во время перевязок руководит работой перевязочной и требует строжайшего соблюдения всех правил асептики.
Устанавливается строгая очередность перевязок: сначала чистые (например, после пластических операций), и в последнюю очередь – условно чистые.
Утилизация перевязочного материала, загрязненного гнойными выделениями (вата, лигнин, марля) производится путем сжигания.
Источник: https://footmedic.ru/dressing-room-in-the-surgical-department-the-basic-rules-for-dressing-clean-and-purulent-wounds.html